Naše riešenia
Žiadne výsledky hľadania
Chronické choroby
(…) trpí viac než pol milióna ľudí v našej krajine. Pokiaľ k tomuto počtu pripočítame členov rodín starajúcich sa o tieto osoby, zvýši sa tento počet až na 1,5 milióna osôb, ktorých sa priamo dotýka téma liečby chronických rán.(…)
Pojem „rana” najčastejšie navodzuje rezné a bodné poranenie, čo je hlavne zásluhou všetkých druhov detektívok, románov a akčných filmov. Tieto rany samozrejme vyžadujú odborné ošetrenie a liečbu, ale hoja sa spravidla rýchlo. Oveľa obtiažnejšia je liečba tzv. chronických rán, ktorými trpí viac ako pol milióna ľudí v našej krajine. Pokiaľ k tomuto počtu pripočítame členov rodín starajúcich sa o tieto osoby, zvýši sa tento počet až na 1,5 milióna osôb, ktorých sa priamo dotýka téma liečby chronických rán a teda aj problematika ošetrovania.
Liečba chronických rán, akými sú diabetická noha, preležaniny alebo dokonca aj popáleniny, trvá často i mesiace. Pre členov rodín a samotného pacienta je to veľmi ťažké.
Modernou liečbou chronických rán nechceme znižovať výhody tradičnej liečby. Tradičné obväzy z gázy alebo náplasti sú určite užitočné! Nikto nespochybňuje ich účinnosť. Pri ranách, ktoré vznikli napr. v dôsledku mechanických faktorov akými sú rezné, bodné či strelné rany alebo odreniny je veľmi vhodné použiť sterilné obväzy z gázy alebo náplasti.
EFEKTÍVNA LIEČBA CHRONICKÝCH RÁN
V prípade chronických rán (akými sú preležaniny, popáleniny, diabetická noha) bolo už pred 40 rokmi objavené a presne popísané, aké podmienky prispievajú k ich rýchlejšiemu horeniu. Tieto podmienky predstavujú presný opak toho, čo poskytujú tradičné obväzy. Je dokázané, že chronická rana sa bude lepšie hojiť pokiaľ budú splnené nasledujúce podmienky:
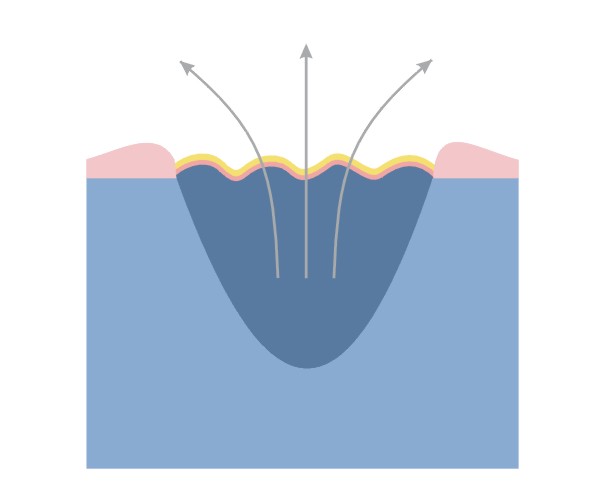
- vlhké prostredie pri liečbe rany – podporuje prirodzené procesy čistenia rany, regeneráciu poškodeného tkaniva a znižuje bolesť. Vďaka tomu sa rana hojí v priemere o 50% rýchlejšie;
- znížené pH – ak znížime pH, stáva sa prostredie v rane kyslejšie, čo zhoršuje podmienky pre množenie baktérií;
- tesné uzavretie rany – chráni ranu pred infekciou spôsobenou baktériami nachádzajúcimi sa v prostredí pacienta. Použitie krytia zo špeciálnej polyuretánovej peny chráni ranu taktiež pred mechanickým poškodením;
- stála teplota – udržiavania stálej teploty na úrovni 37°C urýchľuje delenie buniek a tým i regeneráciu poškodeného tkaniva.
 VLASTNOSTI IDEÁLNEHO KRYTIA
VLASTNOSTI IDEÁLNEHO KRYTIA
Wiliam Tuner nadviazal na výskum George Wintera prebiehajúceho od roku 1962, tým, že zhromaždil a zhrnul jeho výsledky, na ktorých základe v roku 1979 predstavil vlastnosti ideálneho krytia. Podľa W. Turnera by malo mať krytie, ktoré bude v súlade s moderným (vlhkým) modelom liečby rán, nasledujúce vlastnosti:
- udržiavať v rane optimálnu mieru vlhkosti,
- odvádzať nadmerné množstvo sekrécie a toxických zložiek,
- tepelne izolovať ranu,
- umožniť výmenu plynov medzi ranou a prostredím (dýchanie pokožky),
- byť nepriepustné pre baktérie a iné mikroorganizmy,
- neobsahovať toxické čiastočky a látky,
- chrániť novovzniknuté tkanivo,
- umožniť jeho ľahké odstránenie z povrchu rany bez poškodenia tkaniva.
Krytia spĺňajúce vyššie uvedené kritéria vytvárajú vlhké prostredie, čo prispieva k úspešnému priebehu dôležitých procesov odohrávajúcich sa v rane. Vďaka tomu proces hojenia prebieha asi o 50 % rýchlejšie, pri zníženej bolestivosti a nižšom riziku infekcie.
Prečo je obtiažne zvoliť vhodný spôsob ošetrenia aj napriek širokej rade ponúkaných moderných špecializovaných výrobkov?
Dôsledné preskúmanie procesov odohrávajúcich sa v priebehu hojenia rany viedlo k vývoju špecializovaných výrobkov a následne ku vzniku viacerých typov krytí s veľmi odlišnými vlastnosťami. Veľká rôznorodosť druhov krytí vytvára dilemu súvisiacu s voľbou vhodného krytia.
AKO ZVOLIŤ VHODNÉ KRYTIE PRE DANÝ TYP RANY?
Pri voľbe vhodného krytia je potrebné splniť dve základné kritériá – treba si pamätať, že v modernej liečbe rán neexistuje univerzálne krytie, ktoré spĺňa požiadavky akejkoľvek rany. Voľba teba musí byť vedomá, založená na správnej diagnóze procesov prebiehajúcich v rane.
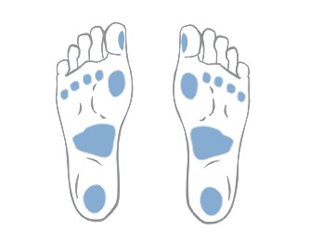
Pre uľahčenie správneho výberu krytia môžeme použiť farebnú klasifikáciu rán založenú na procesoch, ku ktorým dochádza v jednotlivých fázach hojenia rán.
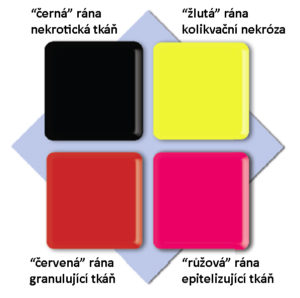
Klasifikácia zahŕňa štyri farby priradené k jednotlivým štádiám procesu hojenia rán.
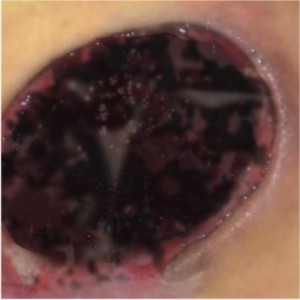
„ČIERNA” RANA – NEKROTICKÉ TKANIVO
CIEĽ LIEČBY:
- odstránenie nekrotického tkaniva
CHARAKTERISTIKA RANY:
- má podobu dehydratovaného, mŕtveho tkaniva
- nekrotické tkanivo pokrýva celú ranu alebo sa vyskytuje lokálne v podobe lalokov
- hladina sekrécie – malá (až do okamihu, kedy sa nekróza zmení v tekutinu a oddelí sa od zdravého tkaniva)
- nekrotické tkanivo spomaľuje proces hojenia – je zdrojom infekcie pre zdravé tkanivo, predstavuje bariéru pre novo vzniknuté tkanivo
POSTUP:
- nekrotickú chrastu je nutné odstrániť chirurgicky alebo umožniť jej autolýzu udržovaním vlhkého prostredia
ODPORÚČANÉ KRYTIE:
„ŽLTÁ” RANA – KOLIKVAČNÁ NEKRÓZA
CIEĽ LIEČBY:
- odstránenie nekrózy a príprava ložiska rany ku granulácii
CHARAKTERISTIKA RANY:
- rana krémovej až žltej farby, vláknitá štruktúra
- miera sekrécie: vysoká, stredná, ojedinele nízka
POSTUP:
- udržanie vlhkého prostredia v rane
- kontrola sekrécie
ODPORÚČANÉ KRYTIE:
- Medisorb A – hlboké rany s vysokou alebo strednou sekréciou
- Medisorb P – nie hlboké rany so strednou sekréciou
- Medisorb P PLUS – nie hlboké rany so značnou sekréciou
- Medisorb H – rany s nízkou a strednou sekréciou
- Medisorb G – infikované rany s nízkou sekréciou (podporuje čistenie rany)
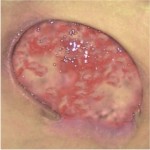
„ČERVENÁ” RANA – GRANULAČNÉ TKANIVO
CIEĽ LIEČBY:
- udržanie vlhkého prostredia podporujúceho granuláciu
- kontrola sekrécie
CHARAKTERISTIKA RANY:
- rana svetlo červenej farby, vlhká
- nerovný povrch rany
- tkanivo je jemné, citlivé na bolesť, rana je náchylná voči infekcii
ODPORÚČANÉ KRYTIE:
- Medisorb A, Medisorb P alebo Medisorb P PLUS – hrany so silnou alebo strednou sekréciou
- Medisorb H – rany so strednou a nízkou sekréciou
- Medisorb G – infikované rany s nízkou sekréciou
- Medisorb A – v prípade infikovaných rán so silnou sekréciou
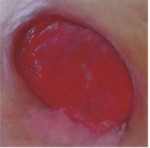
„RUŽOVÁ” RANA – EPITELIZUJÚCE TKANIVO
CIEĽ LIEČBY:
- ochrana nového tkaniva
- stimulácia procesu epitelizácie
CHARAKTERISTIKA RANY:
- na povrchu rany je viditeľné ružové alebo biele tkanivo
- bunky epitelu migrujú od okrajov rany k ložisku
POSTUP:
- stimulácia alebo udržiavanie procesu epitelizácie
- udržiavanie vlhkého prostredia v rane
- ochrana pred mechanickým poškodením
ODPORÚČANÉ KRYTIE:
- Medisorb H – rany so strednou sekréciou
- Medisorb F – rany s nízkou sekréciou
Elżbieta Szwałkiewicz
Štátny konzultant v ošetrovateľstve chronicky chorých a zdravotne postihnutých ľudí
„Jedným z ukazovateľov, ktoré sa používajú na posúdenie kvality dlhodobej starostlivosti o imobilného človeka, je stav kože na miestach vystavených neustálemu tlaku. Zdalo by sa, že sestry vedia o prevencii dekubitov všetko, a preto sa pýtam, čo je príčinou takého vysokého výskytu dekubitov u ľudí, ktorí sú pod neustálym ošetrovateľským dohľadom.“
Rozsah problému ma oprávňuje tvrdiť, že sa u nás vyskytujú bežné a veľmi vážne zlyhania v starostlivosti o chorých a zdravotne postihnutých tak v zariadeniach stacionárnej zdravotnej starostlivosti a sociálnej pomoci, ako aj v domácich podmienkach. Tieto zanedbania sú príčinou obrovského utrpenia a vytvárajú značné náklady na liečbu a starostlivosť.
Existuje mnoho publikácií na tému dekubitov, ktoré sa odvolávajú na početné lekárske výskumy a štatistiky. Opakujú tie isté kľúčové informácie:
- hlavným etiologickým faktorom je tlak na tkanivo nachádzajúce sa nad kostnými výbežkami, čo vedie k rozvoju nekrózy a následne k ulcerácii,
- poškodenie kože sa vyskytuje v dôsledku opakovaného tlaku presahujúceho priemerný tlak v kožných kapilárach (32 mmHg), prispievajúcim faktorom je zhoršenie citlivosti,
- tvorbu dekubitov urýchľuje macerácia kože, ktorá je dôsledkom zvýšenej vlhkosti v dôsledku inkontinencie moču a stolice alebo potenia,
- najčastejšia lokalizácia je okolo krížovej kosti, sedacích hrboľov, trochanterov, členkov a päty,
- každý imobilný pacient je ohrozený tvorbou dekubitov,
- na zníženie tlaku na pokožku by sa mali využívať moderné technológie, ako sú špeciálne navrhnuté matrace, vankúše, textílie a pomôcky na posúvanie, moderné ochranné a terapeutické obväzy a pomôcky na absorpciu moču,
- liečba nemôže byť zameraná na lokálnu liečbu dekubitov.
Základné princípy týkajúce sa prevencie:
- správna výživa – dostatočný príjem bielkovín, kalórií a tekutín zabráni vzniku negatívnej dusíkovej bilancie, slabosti a dehydratácii,
- zníženie alebo odstránenie tlaku na kožu a jej trenia – tento efekt sa dosahuje používaním tlakových matracov a vankúšov, častou zmenou polohy tela, dodržiavaním správnych pravidiel na zdvíhanie a presúvanie pacientov,
- prísne dodržiavanie základných princípov starostlivosti o ľudí s inkontinenciou (aj fekálneho typu), vrátane:
- každodenného umývania a čistenia po každej kontaminácii exkrementmi,
- systematickej kontroly stavu pokožky v oblastiach vystavených vlhkosti,
- používania absorpčných výrobkov primeraných úrovni močenia,
- predchádzania zápalu kože používaním špeciálnych ochranných krytí,
- ochrany pokožky pred vysušením a dráždivými látkami (moč a pot) pomocou vhodných produktov starostlivosti o pokožku.
Moderný prístup k liečbe dekubitov a iných chronických rán uprednostňuje hojenie rán vo vlhkom prostredí s použitím rôznych špeciálnych krytí, ktoré sa aplikujú v závislosti od typu a lokalizácie rany.
Vedecké štúdie a praktické skúsenosti ukázali, že zvýšená vlhkosť v rane stimuluje epidermizáciu, a to zase stimuluje rast spojivového tkaniva pod kožou. Špeciálne krytia v porovnaní s konvenčnými gázovými obväzmi tiež ovplyvňujú rýchlosť hojenia. Zabraňujú poškodeniu mladej epidermy pri každej výmene obväzu a obsahujú látky, ktoré ovplyvňujú liečbu a hojenie rán. Netreba podceňovať ani účinnú ochranu vnútra rany pred vonkajšími faktormi a vykonávanie bežných hygienických postupov bez výmeny obväzu.
Terapeutické postupy (vrátane výberu krytia) a cena závisia od typu rany a štádia hojenia. Niektoré rany sa liečia mnoho mesiacov, niekedy aj viac ako rok. V procese hojenia sa často vyskytujú problémy a najnebezpečnejšie z nich spôsobujú infekcie. Nezabezpečená rana môže byť infikovaná baktériami, vírusmi alebo hubami. Spontánne sa množia a svojimi sekrétmi spôsobujú tkanivám otravu. Infekcia rany sa môže rýchlo rozšíriť až do formy sepsy, ktorá ohrozuje život pacienta. Náklady na liečbu infikovaných chronických rán výrazne stúpajú najmä z dôvodu potreby používania špecializovaných krytí a používania drahých antibiotík.
Ako štátny konzultant s veľkým znepokojením pozorujem, že počet ľudí, ktorí trpia dekubitmi a inými chronickými ranami, neklesá ani napriek dlhoročným vzdelávacím kampaniam. Zodpovednosť za tento stav nenesú len sestry, ale aj osoby zodpovedné za vytváranie podmienok pre starostlivosť o chorých a odkázaných ľudí a Národný fond zdravia ako platiteľ financujúci náklady na liečbu. Je ťažko pochopiteľné, že Národný fond zdravia nepožaduje, aby centrá starostlivosti podávali správy o pacientoch s preležaninami a o priebehu liečby. Izolovanie postupov pri liečbe preležanín a ponechanie nákladov na liečbu v zariadení, v ktorom sa vyskytujú, by výrazne ovplyvnili a aktivizovali vytváranie vhodných podmienok na prevenciu dekubitov. Mala by sa, samozrejme, brať do úvahy skutočnosť, že niektoré chronické rany nie sú výsledkom nedbanlivosti, ale fyzického stavu pacienta; to sa najčastejšie týka koncovej fázy dlhodobého biologicky devastujúceho nádorového ochorenia.
V rámci vlastnej odbornej praxe som mohla sledovať celkom pozoruhodnú účinnosť moderných špecializovaných krytí pri liečbe dekubitov. Sestry by mali, samozrejme, poznať všetky známe spôsoby liečby chronických rán, nielen dekubitov, ale aj vredov, zhubných vredov, diabetických vredov na nohách a popálenín. Základom je uvedomiť si, že je neprípustné nedodržiavať základné zásady prevencie a vystavovať pacienta vzniku dekubitov či iných chronických rán. Zdravotné aj finančné dôsledky šetrenia absorpčných výrobkov a ochranných krytí sú veľmi vážne nielen pre pacienta, ale aj pre sestry a oddelenie, na ktorom pracujú.
Elżbieta Szwałkiewicz
Štátny konzultant v ošetrovateľstve chronicky chorých a zdravotne postihnutých ľudí
„Ani najmodernejšie krytie prispôsobené k danému typu rany neuľahčí proces hojenia rán, ak nebudú splnené dodatočné podmienky na ďalšiu regeneráciu tela.“
Tie sú nasledujúce:
- správna telesná hygiena,
- ochrana pokožky pred dráždivými účinkami moču,
- vhodná posteľ, matrac, posteľná bielizeň a spodná bielizeň,
- odstránenie tlaku na časť tela postihnutú preležaninami,
- bezpečný pohyb a polohovanie tela,
- primeraná výživa a hydratácia.
Moderné technické riešenia a technológie umožňujú bezpečný výkon hygienických činností aj u pacientov s veľmi citlivou pokožkou a úplne imobilných, bez rizika a námahy spojenej s ich pohybom. Na trhu je k dispozícii široká škála zariadení na starostlivosť o pokožku, ktoré uľahčujú hygienu. Pri suchej pokožke (často umývanej mydlom), oslabenej, macerovanej, neustále vystavenej pôsobeniu dráždivých látok, je potrebné denne kontrolovať jej stav a hľadať príznaky alergickej reakcie. Vhodné prípravky na čistenie a starostlivosť o pokožku chorých sú tie, ktoré možno aplikovať na citlivú a podráždenú pokožku a majú hydratačné, premasťujúce a elastizujúce vlastnosti. Mali by zmierniť príznaky zápalu, mastnoty a chrániť pokožku pred dráždidlami, ako je moč. Na podráždenú a svrbiacu pokožku by sa nemalo používať mydlo, ale len jemné čistiace prípravky (vodičky, peny). Je vhodné používať čo najmenej alergizujúcu kozmetiku. Použité čistiace a ošetrujúce prípravky by mali byť vyrábané v súpravách tou istou spoločnosťou, čím sa zabráni tomu, aby sa použité produkty rôznych chemických zložiek dostali do interakcií škodlivých pre organizmus. Stačí umyť miesto rany a pri hygienických úkonoch vždy skontrolovať stav krytia na ranu a ochranu rany pred znečistením a navlhnutím.
Zápach moču, ktorý je nepríjemný pre pacienta a jeho okolie, možno eliminovať vhodným výberom savých materiálov a ich primerane častou výmenou – asi štyrikrát denne. Pri ich výmene nezabudnite očistiť brucho, genitálie, slabiny a sedaciu časť.
Pacient, ktorý nedokáže zmeniť polohu z ľahu do sedu, sa môže umývať tradične na lôžku alebo sa kúpať v špeciálnej mobilnej vani. Vaňa sa vezme do izby pacienta, odstráni sa jedna bočná stena a umiestni sa pozdĺž lôžka. Potom pomocou plachty alebo špeciálnej posuvnej podložky presuňte pacienta (predtým vyzlečeného a prikrytého) do vane. Ak je pacient napojený na kvapkadlo, monitor, respirátor atď., kúpeľ sa vykonáva v miestnosti vedľa postele. To je možné, keď je k drezovej batérii (umiestnenej v miestnosti) pripevnená sprchová hadica vhodnej dĺžky so sprchovou hlavicou. Podobne aj vypúšťacia hadica musí mať primeranú dĺžku, aby siahala k špeciálnemu výpustu inštalovanému pod umývadlom. Ak je pacient schopný opustiť miestnosť, prenesie sa vo vani do kúpeľne so sprchovým kútom. Odtoková hadica sa zavedie do podlahového odtoku. Kúpanie v polohe na chrbte je možné vykonávať aj vo vani s nastaviteľnou výškou. Človek, ktorý sa nemôže hýbať, sa premiestni (vyzlečený a zakrytý) posunutím na špeciálny zdvihák – niečo ako vozík. Po presune pacienta do kúpeľne sa zdvihák umiestni na vaňu, ktorá sa zdvihne (elektrický mechanizmus ovládaný pomocou diaľkového ovládača) do výšky vhodnej pre ošetrovateľa, aby sa nemusel zohýbať. Potom sa výťah s pacientom spustí na dno vane. Väčšina z uvedených vaní má zabudovaný aj hydromasážny prístroj. Zdvihák dokáže zdvihnúť opierku hlavy tak, aby sa pacient mohol umývať v sede alebo v ľahu. V súprave s vaňou sú k dispozícii aj stoličkové výťahy, ktoré pomáhajú ľuďom s paraplégiou alebo postihnutím vojsť do vane a opustiť ju. Títo ľudia sa môžu umyť aj v sprche pomocou výťahu alebo hygienickej stoličky. Všetky inštitúcie, v ktorých sú pacienti s poruchami pohybového aparátu, by mali mať integrované systémy osobnej hygieny, t. j. mobilné vybavenie integrované s čistiacim zariadením.
Ľudia neschopní chôdze, napr. s paraplégiou, môžu používať toaletu sami, ale musia mať vytvorené podmienky umožňujúce presun z invalidného vozíka na toaletu. Výška toalety a invalidného vozíka by mala byť podobná. Bočné steny kresla a bezpečnostné držadlá na toalete by mali byť sklopné. V dosahu osoby používajúcej toaletu by mala byť sprchová hlavica na umývanie a toaletný papier na osušenie pokožky. Možnosť umyť sa tečúcou vodou je veľmi dôležitá, pretože je veľmi ťažké vyčistiť oblasť genitálií a konečníka toaletným papierom. U starších ľudí je pokožka vráskavá a preto nie je možné jej dôkladné očistenie od zvyškov stolice suchým toaletným papierom a opakované trenie citlivej a suchej pokožky často vedie k jej poškodeniu. Na toalete by mal byť dostatočný priestor pre invalidnú osobu, aby mohla viesť invalidný vozík, zastať pozdĺž toalety a po zdvihnutí bočnej časti vozíka a držadla toalety sa presunúť na toaletu. Všetci ľudia, a to bez ohľadu na ich zdravie a kondíciu, by mali mať možnosť používať toaletu. Treba mať na pamäti, že pri zdvíhaní a presúvaní pacienta je potrebné vyhnúť sa silnému bodovému tlaku na telo a na otáčanie tela použiť metódu posúvania. Potreba čistiť a chrániť pokožku je obzvlášť dôležitá pre ľudí so zdravotným postihnutím, ktorí čelia problému močovej inkontinencie.
Majte na pamäti, že moč v kontakte s pokožkou je vonkajším dráždidlom, ktoré spôsobuje zápal. Zapálená koža je červená, podráždená a bolestivá. Často sa objavuje aj opuch, svrbenie a šupinatenie kože. Pacienti, ktorí sa snažia potlačiť nepríjemné svrbenie, sa škrabú a v konečnom dôsledku porušujú celistvosť kože, čo vedie k tvorbe rán. Tieto škrabance sú miestom bakteriálnej infekcie a vzniku komplexných infikovaných preležanín.
Požadovaný efekt je možné dosiahnuť použitím hygienických jednorazových savých materiálov, súprav na zber moču, špecializovanej osobnej hygieny a kozmetických a ochranných prípravkov. Ich ponuka na trhu je veľmi bohatá.
Plienky, anatomicky tvarované plienky alebo močovú vložku by ste mali vyberať podľa ich absorpčnej schopnosti, obsahu látky viažucej moč, typu ochrany proti pretečeniu z plienky, schopnosti redukovať nepríjemné pachy a možnosti čo najviac sa prispôsobiť telu. Je tiež dôležité, aby bolo absorpčné teleso pokryté špeciálnou netkanou textíliou, ktorá zároveň oddeľuje absorbovaný moč od pokožky.
Močová inkontinencia vedie k neustálemu zvlhčovaniu a macerácii pokožky, čo podporuje jej zápal a poškodzovanie s následkom tvorby preležanín. Preto je potrebné systematicky kontrolovať stav pokožky na miestach vystavených vlhkosti a stav krytia a maximálne skrátiť čas kontaktu pokožky s močom.
Preto by sa mal výber absorpčného výrobku riadiť stupňom močovej inkontinencie, úrovňou vedomia pacienta, časťou dňa a úrovňou aktivity. Ľudia s dekubitmi alebo veľmi citlivou suchou pokožkou so sklonom k podráždeniu by mali používať takzvané priedušné plienky. Od ostatných plienok sa líšia tým, že namiesto ochrannej fólie majú špeciálnu vzduchopriepustnú ochrannú vrstvu.
Pri ošetrovaní osoby pripútanej na lôžko s inkontinenciou moču (UI) je potrebné používať hygienické podložky na udržanie čistoty bielizne alebo na ochranu vozíka. Nepoužívajte gumené podložky, ale podložky vyrobené z celulózy s jednou stranou potiahnutou špeciálnym filmom, ktorý chráni vozík alebo posteľ pred vlhkosťou. V tomto prípade by sa mali používať aj priedušné absorpčné výrobky. Ľudia s preležaninami by sa mali vyhýbať prehrievaniu v teplom oblečení a nevzdušných či prekúrených miestnostiach a predovšetkým by sa mali vyhýbať dlhodobému tlaku na poškodenú kožu a treniu pokožky o povrch. Tento efekt je možné dosiahnuť použitím špeciálneho posuvného zariadenia a zariadenia na posuvné premiestňovanie, odľahčovacích matracov a vankúšov, častou zmenou polohy tela, uplatňovaním správnych pravidiel pre zdvíhanie a presúvanie pacienta.
Výrazné zníženie alebo odstránenie tlaku na pokožku je možné dosiahnuť vybavením postele matracom proti preležaninám:
- Antidekubitný matrac so striedavým tlakom (tzv. dynamický), kde motor pumpuje vzduch do jednotlivých komôr matraca, pričom napĺňa len niektoré z nich, čo umožňuje dočasne odľahčiť inú časť tela. Používanie matraca nezbavuje povinnosti primerane často meniť polohu tela.
- Antidekubitný matrac s konštantným tlakom, pumpovaný pomocou ručnej pumpy, umožňujúcej dosiahnuť primeraný tlak a znížiť tlak na povrch tela. Je tiež dôležité, aby bol vyrobený z materiálu s unikátnym antibakteriálnym zložením inhibujúcim rast baktérií a inhibítorom zápachu. Používanie tohto matraca pôsobí preventívne a urýchľuje hojenie existujúcich rán. Tento matrac je obzvlášť užitočný pre pacientov, ktorí nemajú radi zvuk motora pumpy v dynamickom matraci.
Čas hojenia preležaniny alebo inej chronickej rany závisí od celkového zdravotného stavu a správnej výživy s dostatočným prísunom bielkovín, kalórií a tekutín.
Príčiny
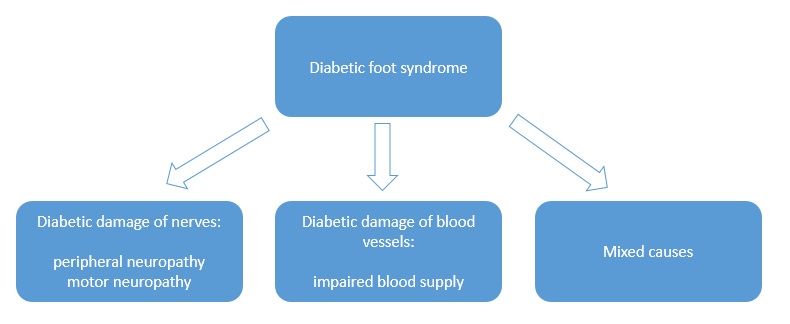
Syndróm diabetickej nohy sa zaoberá zmenami vyskytujúcimi sa na dolných končatinách u pacientov s cukrovkou.
Príčinou syndrómu diabetickej nohy sú zmeny v cievach (ischémia) a poškodenie nervov (neuropatia). Zhoršenie vaskularizácie a inervácie u diabetických pacientov zvyčajne prebieha súčasne, ale iba jedna z týchto zmien je dominantná. Dominantný faktor určuje typ syndrómu diabetickej nohy, a tak je možné rozlíšiť: ischemický syndróm diabetickej nohy alebo neuropatický syndróm diabetickej nohy.
Obrázok: Syndróm diabetickej nohy – klasifikácia dominantného faktora
Periférna neuropatia, t. j. periférna neuritída – je jednou z komplikácií dlhotrvajúca hyperglykémie a postihuje výbežky somatických aj autonómnych nervových buniek na oboch nohách. Pacient má znížené vnímanie bolesti, teploty a dotyku v postihnutej nohe, a keďže po úraze alebo stlačení nepociťuje žiadnu bolesť, dochádza často k poškodeniu kože a tvorbe vredov, ktoré si často nevšimneme včas, a preto sa začnú liečiť neskoro. Neskorá detekcia vredov môže byť potom príliš pokročilá na to, aby sa dali úspešne liečiť.
Motorická neuropatia spôsobuje stratu šliach svalov a chodidiel a následne deštrukciu kĺbov. To potom vedie ku koncentrácii záťaže na niekoľkých malých plochách plantárneho povrchu a ďalej k tvorbe kalusu. Výsledkom týchto zmien je deformácia chodidla.
Angiopatia, t. j. poškodenie krvných ciev – poruchy krvného zásobovania sú charakterizované abnormálnym prietokom krvi v nohách, najmä v holennej a fibulárnej tepne. Nekontrolovaný diabetes podporuje rozvoj arteriálnych ochorení. Kontrola obsahu glukózy v krvi je jedným zo spôsobov prevencie; je tiež predpokladom naštartovania procesu hojenia rán.
Preto rozlišujeme:
- neuropatické vredy na chodidlách, ktoré tvoria dve tretiny všetkých vredov diabetickej nohy
- angiopatické vredy na chodidlách (~ 10 %)
- zmiešané vredy na chodidlách (~ 25 %)
Rizikové skupiny
- Ľudia s diabetes mellitus.
- Ľudia s nediagnostikovaným diabetom!
Toto ochorenie postihuje väčšinou ľudí s cukrovkou typu II, t. j. s cukrovkou, ktorá si nevyžaduje podávanie injekcií inzulínu.
Komplikácia diabetickej nohy sa vyskytuje približne u 20 % pacientov hospitalizovaných kvôli diabetu a je príčinou 50 % všetkých amputácií končatín vykonaných na chirurgických oddeleniach.
Symptómy
Neuropatická diabetická noha
Prevládajúce symptómy:
- strata citlivosti na dotyk, bolesť a teplotu
Pacient nepociťuje prítomnosť škodlivého podnetu ako je rezná rana, popálenina, bolesť pri nosení tesnej obuvi, prítomnosť cudzieho telesa v topánke. Necitlivosť na bolesť je základným prvkom spôsobujúcim tvorbu vredov na chodidle. Neuropatická diabetická noha je teplá, so zachovaným prietokom v tepnách, no deformované sú kĺby a kosti chodidla.
U niektorých pacientov sa zmeny objavujú v kĺboch a tvoria sa postupnou deštrukciou malých kĺbov chodidla, čo spôsobuje značnú distorziu chodidiel. Vtedy je potrebné nosiť špeciálnu obuv vyrobenú na individuálnu objednávku. Nosenie bežnej nevyhovujúcej obuvi veľmi často vedie k tvorbe vredov.
Ischemický syndróm diabetickej nohy – angiopatický
Prevládajúce symptómy:
- zvýšená citlivosť na bolesť
Hlavné príznaky sú: bolesť , ktorá zosilňuje zvyčajne v noci, ktorá často sprevádza bolestivé svalové kŕče, brnenie alebo necitlivosť v nohe.
V závislosti od stupňa zúženia a upchatia tepien dolnej končatiny sa na rôznych miestach chodidla objavuje nekróza.
Najťažšou formou ochorenia je upchatie veľkých tepien na dolnej končatine nad kolenom. To vedie k nekróze tkaniva na chodidle a niekedy aj v dolnej časti nohy. Nekróza postihuje väčšinou prsty na nohách. Ischemická diabetická noha sa vyznačuje zachovanou inerváciou pri súčasnom zhoršenom prekrvení končatiny.
Neliečený syndróm diabetickej nohy vedie k amputácii končatiny.
Miesto výskytu
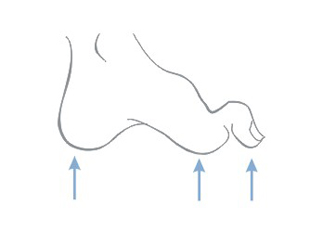
U pacientov s diabetickou neuropatiou sú vredy lokalizované predovšetkým v oblastiach opakovaných poranení a postihujú zvyčajne plantárny povrch chodidla okolo metatarzálnej kosti, päty a prstov. Neuropatické vredy sú zvyčajne bezbolestné.
Okrem toho v dôsledku neuroartropatických porúch dochádza k charakteristickým deformáciám chodidla – tvoria sa ryhované chodidlá, kladivkové prsty, je zmenený spôsob chôdze a v preťažených miestach sa tvoria kalusy (kurie oká), ktoré môžu neskôr spôsobiť nehojenie rán a vredov.
V prípade ischemickej diabetickej nohy chronická hypoxia spôsobí, že chodidlo začne odumierať – opuchne, vznikajú vredy, nekrózy a praskliny, deformujú sa nechty, miznú mäkké tkanivá a celé chodidlo zmodrie.
Liečba
Kompetentnou osobou na nariadenie liečby je špecialista v odbore diabetológie, chirurgie (vrátane cievnej) a ortopédie. Na liečbe sa aktívne podieľajú aj sestry. Najdôležitejšie je udržiavanie hladiny cukru v krvi v optimálnych fyziologických medziach.
Liečba je kauzálna aj lokálna.
Rany sa chirurgicky vyčistia, odblokujú sa zúžené cievy, použijú sa rôzne cievne štepy, ktoré umožnia obísť upchaté tepny, čím sa zlepší prietok krvi v chodidle. Spolu s chirurgickým zákrokom sa kontroluje hladina cukru v krvi a dávkujú sa lieky napomáhajúce liečbe. Okrem inzulínu a antibiotík dostáva pacient lieky, ktoré zlepšujú prekrvenie končatín, znižujú viskozitu krvi, čím jej umožňujú dostať sa do ischemických štruktúr, zlepšujú hojenie rán a zjazvenie. Odporúča sa tiež vhodná strava.
Prevencia
Najpodstatnejšie v prevencii rozvoja diabetickej nohy je správna liečba cukrovky, kontrola a udržiavanie normálnej hladiny cukru v krvi.
Po diagnostikovaní cukrovky by mal pacient:
- prestať fajčiť
- dbať o jemnú a dôkladnú starostlivosť o chodidlá
- systematicky kontrolovať obeh a inerváciu chodidiel
Ak sa vyskytnú na chodidle lézie, včasný zásah lekára často zabráni potrebe amputácie dolnej končatiny.
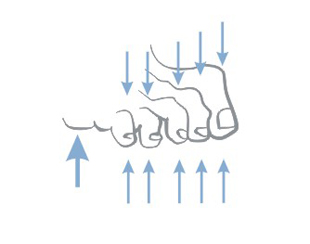
Každodenná starostlivosť o chodidlá u ľudí s cukrovkou by mala pozostávať z:
- každodenného pozorovania – kontrola prietoku krvi a citlivosti, umývanie v teplej (nie horúcej) vode, jemné a starostlivé osušenie – najmä priestoru medzi prstami
- starostlivosti o nechty – pravidelné strihanie (ale nie príliš nakrátko)
- starostlivého výberu obuvi – mala by byť dostatočne široká, v správnej veľkosti (pacienti s neuropatiou majú z dôvodu zhoršenia citlivosti tendenciu kupovať si príliš malú obuv, menšiu ako nosili doposiaľ), podpätok by mal byť nízky a široký, odporúča sa obuv so šnúrkami
- pred obutím topánok by mal pacient skontrolovať, či vnútri nie sú ostré predmety, vyčnievajúce švy alebo zrolované vložky
- noste neškrtiace a neelastické ponožky vyrobené z prírodných vlákien (príliš tesné ponožky môžu brániť krvnému obehu)
- chráňte chodidlo pred nadmerným: namáčaním, cvičením alebo zahrievaním (napríklad pomocou elektrickej prikrývky alebo iných zdrojov energie)
- nepoužívajte masti na kurie oká – pokiaľ váš lekár neurčí inak
Akékoľvek pozorované zmeny na chodidle, ako je opuch, zmena farby, strata citlivosti, treba čo najskôr konzultovať s lekárom.
Nemožno ignorovať ani drobné rezné rany, kožné praskliny a rany, ktoré je potrebné vždy prekryť sterilným obväzom a ukázať lekárovi pri kontrolných návštevách. Ak nedôjde k pokroku v hojení, odporúča sa urýchlená konzultácia s lekárom.
>
Príčiny
Príčiny vredov na nohách sú rôznorodé, vnútorne zložité a takmer výlučne endogénno-vnútorného pôvodu.
Bezpochyby je však najčastejšou príčinou vredov na nohách venózna hypertenzia a arteriálna insuficiencia.
Ďalšie možné príčiny vredov na nohách:
- hypertenzia: nekrotizujúca vaskulárna dermatitída – nekrotická angiodermatitída (Martorellov syndróm)
- infekcie: osteomyelitída, tuberkulóza, pyoderma gangrenosum, lepra, uštipnutie hmyzom
- vaskulitída: nodózna polyarteritída, reumatoidná artritída
- hematologické poruchy: hemolytická anémia, fibrinolytické poruchy
- neurologické poruchy: poliomyelitída, periférna neuropatia (diabetes)
- rakovina: zmiešaný bazálny skvamózny karcinóm (Marjolinov vred), melanóm, Kaposiho sarkóm, lymfóm
Výskyt
- 75 % všetkých vaskulárnych vredov je výsledkom venóznej hypertenzie – varikózne vredy
- 15 % vzniká v dôsledku aterosklerózy – zmiešané vredy
- 10 % tvoria arteriálne vredy
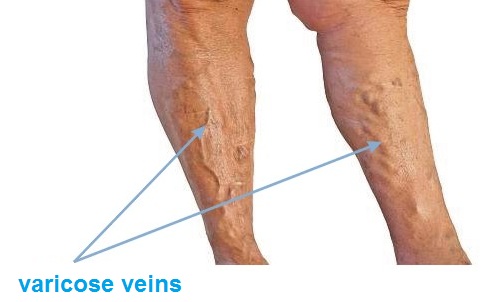
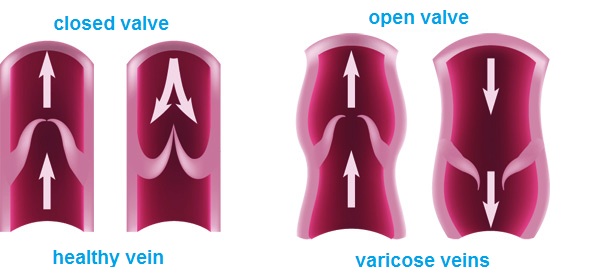
Varikózne vredy sú spôsobené závažnou poruchou činnosti žíl nôh. Pri pokročilej žilovej nedostatočnosti dolných končatín je narušená žilová cirkulácia na dolných končatinách a poškodzujú sa žilové chlopne – čo spôsobuje prekrvenie a zvýšený tlak v žilách. Chlopne riadia prietok krvi tak, aby prúdila iba smerom k srdcu, aby sa nevracala späť. V prípade poškodenia alebo poruchy chlopní krv prúdi späť do dolnej končatiny. Zvyšuje sa krvný tlak v žilovom systéme, čo, ak sa nelieči, spôsobuje ďalšie poškodenie chlopní a povrchových žíl. Steny žíl strácajú pružnosť a elasticitu, hrubnú. Na účely liečby a prevencie recidívy vredov je veľmi dôležité identifikovať miesta venóznej insuficiencie.
Riziková skupina
- obezita
- práca v sede alebo v stoji, čo vedie k stagnácii krvi v nohe
- dedičné faktory – prítomnosť kŕčových žíl u rodičov
- vek, najviac ohrození sú ľudia nad 60 rokov
- pohlavie, štatisticky sú kŕčové žily častejšie u žien ako u mužov
- počet tehotenstiev (čím viac pôrodov, tým väčšie riziko kŕčových žíl)
- zápcha
- ploché nohy
- perorálna antikoncepcia
- vysoký vzrast
Symptómy
Počiatočná fáza žilovej nedostatočnosti: pocit ťažkých nôh, najmä večer, vznik takzvaných metličkových a retikulárnych žiliek. Ďalším štádiom vývoja ochorenia sú: vznikajúce opuchy okolo členkov, následne aj opuch celého predkolenia. Spočiatku opuch zmizne po nočnom odpočinku a potom sa stáva konštantným. Po určitom čase sa môžu objaviť kŕčové žily, t. j. trvalé rozšírenie povrchových žíl.
Pri pokročilej venóznej insuficiencii dolných končatín sa objavujú trofické kožné zmeny, sfarbenie, škvrny a stvrdnutie. Potom sa objavuje svrbenie, hrčky, praskliny, poškodzuje sa koža pokrývajúca kŕčové žily, čo nevyhnutne vedie k vzniku ťažko sa hojacich rán známych ako vredy na nohách.
Miesto výskytu
- Typické varikózne vredy sa nachádzajú nad vnútorným členkom
- Ischemické vredy (arteriálne) sa často nachádzajú na spodnej strane prstov na nohách, na päte alebo na prednej časti povrchu holene.
- Reumatické vredy zvyčajne postihujú bočnú a zadnú časť povrchu zvyšku predkolenia a oblasť členkov.
Kde hľadať pomoc a radu
Samozrejme, v prvom rade choďte k svojmu praktickému lekárovi, ktorý by vás mal poslať ku špecializovanému chirurgovi. V súčasnosti je najlepšou metódou diagnostiky venóznej insuficiencie vykonanie farebného Dopplerovho ultrazvukového testu.
Liečba
V prípade vredov spôsobených pokročilou chronickou venóznou insuficienciou, opuchom nôh, neliečenými kŕčovými žilami je štandardom vykonávať viacsmerný model liečby zahŕňajúci:
- lokálne ošetrenie rany – ošetrenie pomocou krytí,
- kompresívna terapia – liečba špeciálnymi obväzmi alebo pančuchami,
- medikamentózna terapia – liečba farmakami– liekmi,
- a v konečnom dôsledku odstránenie žilového refluxu – chirurgická liečba.
Lokálna liečba spočíva v urýchlení čistenia vredu od nekrotického tkaniva a stimulácii procesu hojenia. Účelom konzervatívnej liečby je zvrátiť následky venóznej hypertenzie, zlepšiť žilový návrat a tým znížiť opuch. Základom konzervatívnej liečby je kompresívna terapia. Zvyšuje lokálny hydrostatický tlak a znižuje tlak v povrchových žilách, čím znižuje transudáciu tekutiny z krvi. Postupná kompresia urýchľuje prietok krvi v žilách hlbokého systému. Mimoriadne dôležitým prvkom konzervatívnej liečby je farmakoterapia.
Liečba vredov na nohách je náročná a dlhodobá, preto, aby bola čo najmenej nákladná a aby bola efektívna, musí byť založená na skutočnej a systematickej spolupráci so zdravotníckym pracovníkom.
Prevencia
Faktory, ktoré jedinec dokáže kontrolovať sú HMOTNOSŤ A ŽIVOTNÝ ŠTÝL.
HMOTNOSŤ:
- strata nadmernej hmotnosti
ŽIVOTNÝ ŠTÝL :
- zvýšenie fyzickej aktivity najmä chôdza, bicyklovanie, plávanie. Toto aktivuje takzvanú „lýtkovú pumpu“. Svalové kontrakcie stimulujú žilový obeh, tlačia krv do srdca – krv sa v žilách nezastavuje.
- starostlivosť o seba na pracovisku, najmä pri sede – opierky nôh, vyhnite sa dlhému zotrvaniu v jednej polohe bez pohybu alebo státia. Zahŕňa cvičenia umožňujúce lýtkovým svalom pracovať – napríklad pochodovať na mieste vo vzpriamenej polohe, ohýbať sa v sede smerom ku chodidlám.
Hneď ako sa vyskytnú poruchy mikrocirkulácie, môžu sa korigovať použitím kompresných produktov:
- podkolienky
- pančuchy
- antivarikózne pančuchové nohavice
a zahŕňajú lekárske ošetrenie – vždy mu predchádza konzultácia s lekárom alebo lekárnikom.
Maria T. Szewczyková, Ph. D.
Collegium Medicum Ludwika Rydgiera v Bydgoszczy University Mikuláša Koperníka v Toruni
„Pri liečbe vredov, hlavne v ich pokročilom štádiu, je nutná komplexná a interdisciplinárna starostlivosť o pacienta. Venózne vredy patria k chronickým ranám, u ktorých je proces hojenia obtiažny a dlhotrvajúci a vyžaduje vynaloženie mnohých prostriedkov. (…)”
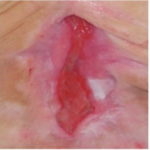
Chronická žilová insuficiencia a venózna ulcerácia
U cca 80% prípadov je príčinou vzniku vredov predkolenia chronická žilová insuficiencia. Venózne vredy predstavujú jej najťažšiu komplikáciu objavujúcu sa v záverečnom štádiu. Pri liečbe vredov, hlavne v ich pokročilom štádiu je nutná komplexná a interdisciplinárna starostlivosť o pacienta. Venózne vredy patria k chronickým ranám, u ktorých je proces hojenia obtiažny a dlhotrvajúci a vyžaduje vynaloženie mnohých prostriedkov. Rozsiahle a roky trvajúce rany často vedú k obmedzeniu pohyblivosti v kĺbe, deformácii chodidla a trvalej invalidite (Obr. 1, 2, 3, 4).
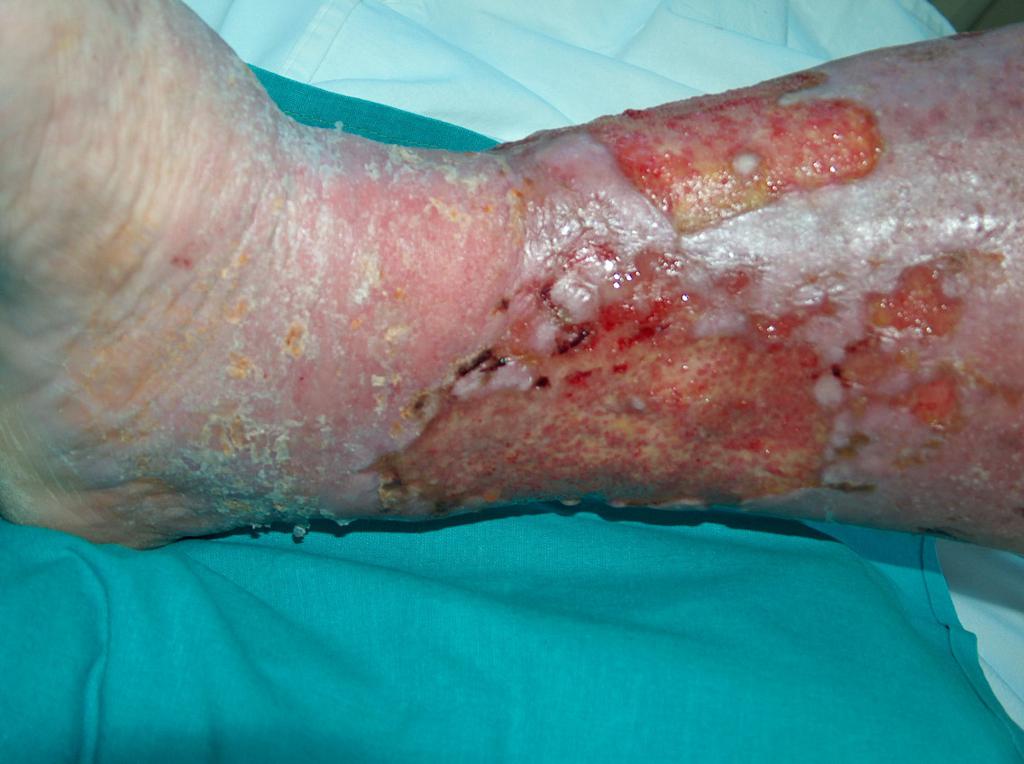
(vlastný archív autorky)
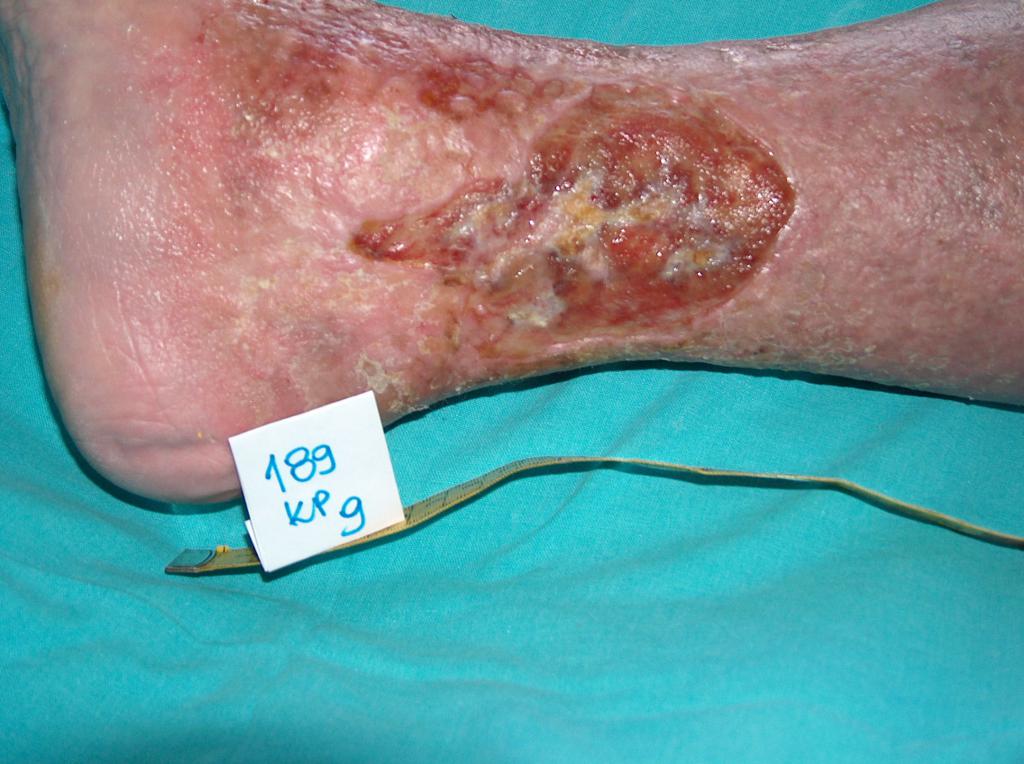
(vlastný archív autorky)
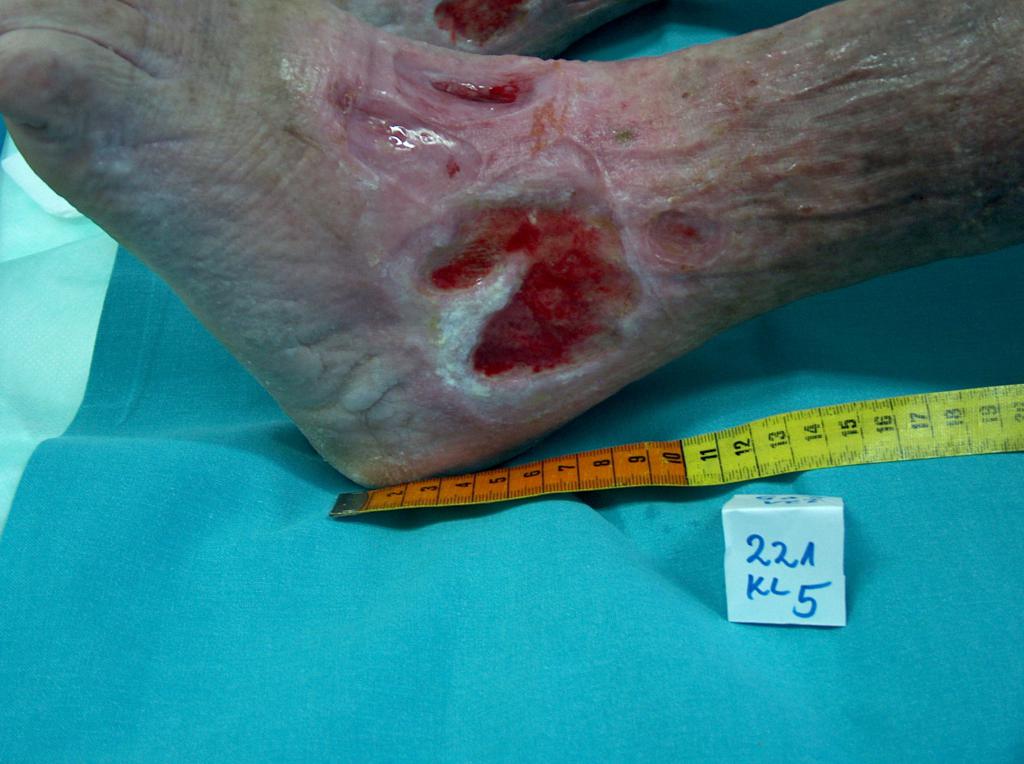
(vlastný archív autorky)
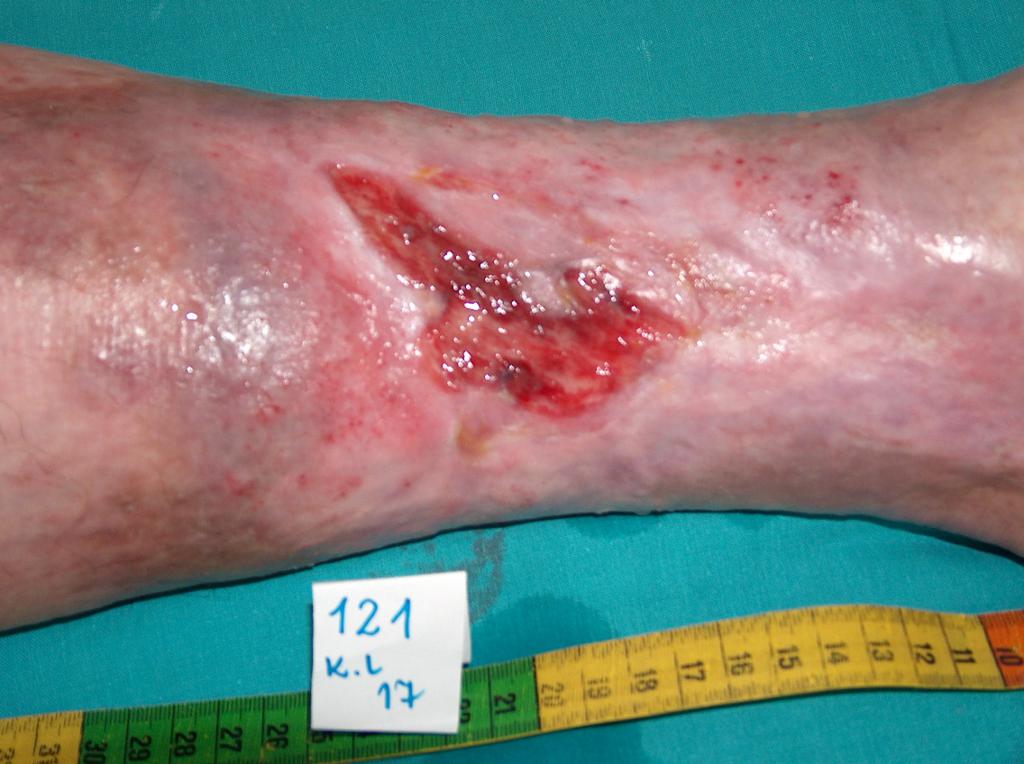
(vlastní archív autorky)
Prvú fáza liečby predstavuje stanovenie diagnózy a vykonanie ultrazvukového vyšetrenia ciev s následnou lokálnou liečbou. Etiopatogenéza, v ktorej hrá zásadnú rolu vysoký žilový tlak, vyžaduje v prvom rade odstránenie alebo obmedzenie faktorov, ktoré sú príčinou ochorenia. Príčinami ulcerácie sú totiž poruchy krvného obehu, ktoré vedú k žilovej hypertenzii v oblasti dolných končatín. Súvisia s patologickými, anatomickými a fyziologickými zmenami prebiehajúcimi v niekoľkých fázach nasledujúcich po sebe. Na začiatku nastáva preťaženie, následne nastáva vakovité alebo vretenovité rozšírenie ciev v podobe kŕčových žíl. Zmeny, ktoré tieto prejavy sprevádzajú zahrňujú zmenšenie elasticity a priepustnosť cievnych stien, nedovieravosť (regurgitáciu) chlopní a reflux žilovej krvi a (alebo) ucpanie hlbokého žilového systému (napr. v dôsledku hlbokej žilovej trombózy). Pretrvávajúci vysoký hydrostatický tlak spôsobuje časom zvýšenie priepustnosti cievnych stien – najskôr exsudátov a následne taktiež bunkových komponentov. V oblasti pod kolenom dochádza k trofickým zmenám, najskôr iba v podobe nadmernej pigmentácie a farebných zmien, neskôr k zápalu, fibróze a stenčeniu kožného tkaniva. Na pozadí týchto zmien sa môžu rozvinúť vredy. Bezprostrednou príčinou vzniku rany však môže byť nielen zmena vo výžive pokožky, ale aj samovoľné prasknutie kŕčovej žily alebo dokonca menšie mechanické poranenie.
Tzv. zlatý štandard konzervatívnej liečby venóznej ulcerácie predstavuje kompresívna terapia. Ako ďalšia sa aplikuje lokálna liečba rany. Pre túto liečbu sa využívajú aktívne vlhké a/alebo biologicky aktívne krytia.
Kompresívna liečba
Pri konzervatívnej liečbe má zásadnú úlohu kompresívna terapia využívajúca tlak s individuálne stanovenou intenzitou tlakových obväzov. Ide o výrobky s vhodne zvoleným stupňom kompresie, akými sú napr. obväzy alebo hotové odevy v podobe podkolienok, krátkych a dlhých pančúch alebo pančuchových nohavíc. Kompresívna liečba s použitím obväzov závisí od použitého materiálu, z ktorého sú vyrobené a na spôsobe zabandážovania končatiny. Kompresia do značnej miery znižuje vysoký žilový tlak v povrchových cievach, zlepšuje účinnosť svalovej pumpy, zmenšuje žilové hromadenie a obnovuje správne hydrostatické podmienky umožňujúce odtok krvi z ciev. Kompresívna terapia bude účinná v prípade, pokiaľ bude sila tlaku vhodne zvolená v závislosti na pokročilosti chronickej žilovej insuficiencii. Na stanovenie vhodného tlaku sa používa prístroj Kikuhime. Pomocou tohto prístroja zaistíme požadovaný tlak. (Obr. 5)
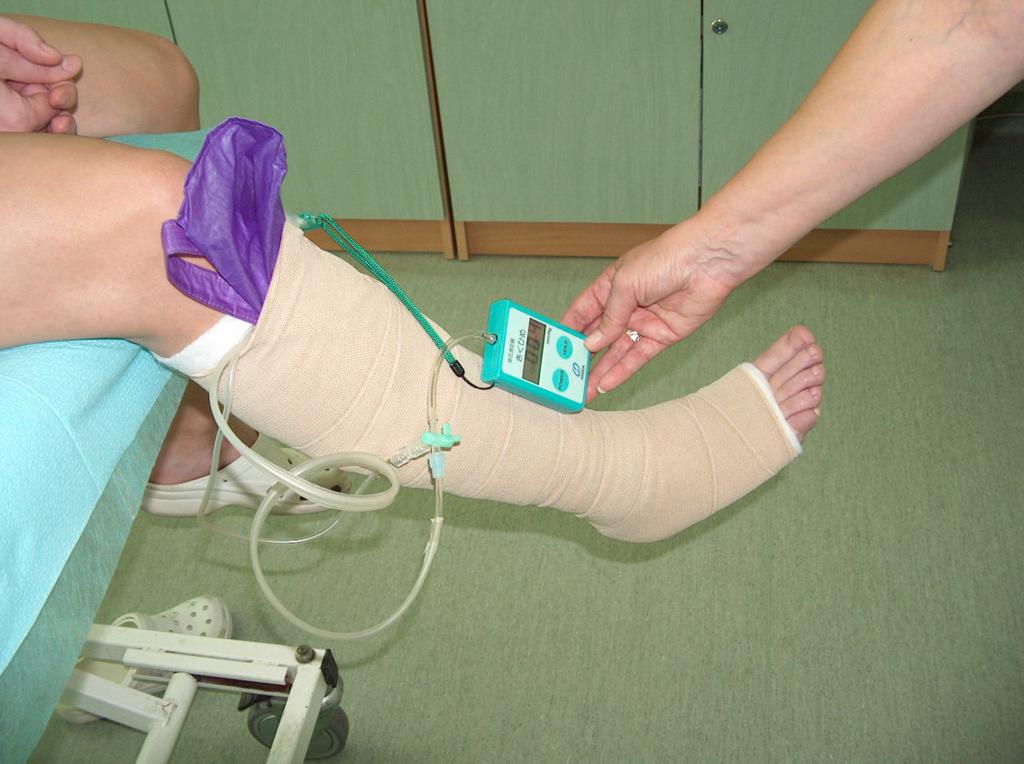
(vlastný archív autorky)
K podobným výsledkom môže viesť aj masáž – ako sekvenčná pneumatická masáž (Obr. 6), tak ručná masáž redukujúca opuchy a zlepšujúca návrat žilovej krvi smerom k srdcu.
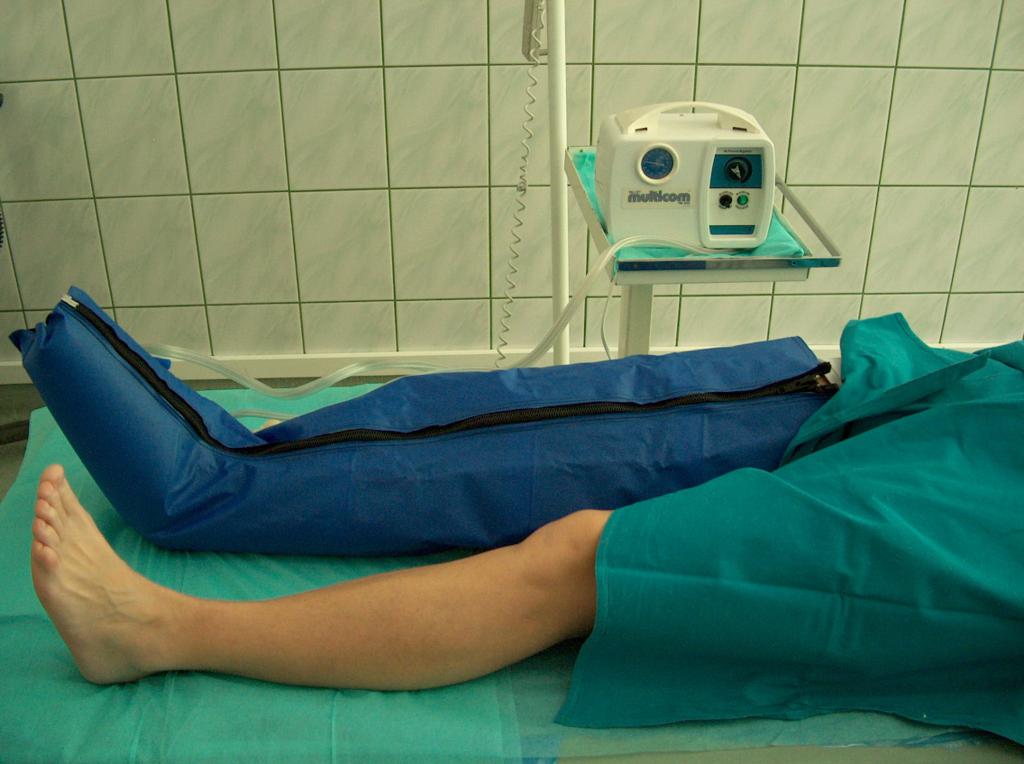
(vlastný archív autorky)
Pred nasadením kompresívnej terapie je potrebné vyšetriť stav periférneho obehového systému. Použitie kompresívnej terapie u chorého s poruchou arteriálneho prietoku môže viesť k zvýšeniu ischémie, nekróze a dokonca aj k amputácii končatiny. Preto je pred použitím kompresívnej terapie nutné vykonať Dopplerovo vyšetrenie a stanoviť index členku/paže (Obr. 7 ).
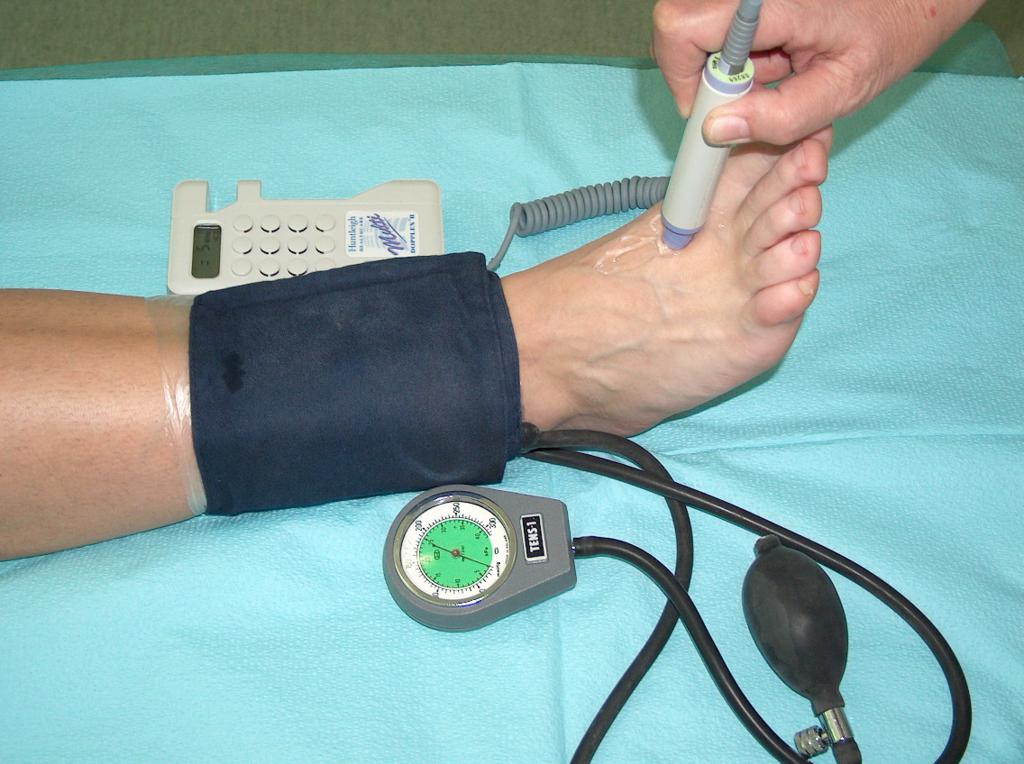
(vlastný archív autorky)
Lokálne ošetrenie
Lokálne ošetrenie súbežne s kompresívnou terapiou zahŕňa medzi inými: odstránenie nekrózy a čistenie rany, vlhké hojenie rany, starostlivosť o pokožku a okolie rany.
Nečistoty a povrchová nekróza dosahujúca až do úrovne škáry môže byť odstránená konzervatívnou liečbou napr: mechanicky, enzymaticky, autolyticky alebo chirurgicky. Nekrotické tkanivo, ktorého hĺbka siaha až pod pokožku, si vyžaduje chirurgický zákrok spočívajúci v odstránení tkaniva pomocou skalpela a nožníc. Je možné taktiež použiť systém čistenia VAC. Rozhodnutie o spôsobe odstránenie nekrózy je dané jej lokalizáciou, umiestnením a hĺbke vredu, množstvom sekrétu v rane a celkovým stavom pacienta. Veľký význam pri voľbe metódy čistenia má druh a rozsah miest postihnutých nekrózou. Mechanické čistenie rany prináša podobne ako chirurgická úprava okrajov rany okamžitý výsledok v podobe odstránenia nekrotických častí tkaniva. Autolytické čistenie je prirodzený proces prebiehajúci v správne sa hojacej rane automaticky. Je výsledkom aktivity proteolytických enzýmov a fagocytov, ktoré môžu byť ako iniciované, tak podporované udržiavaním vlhkého prostredia na dne rany. Pri malej intenzite týchto procesov vo fáze čistenia môže byť nutné zaviesť do rany hotové proteolytické enzýmy a použiť enzymatické čistenie. Očistenie rany a odstránenie nekrózy zmenšuje riziko infekcie a šírenia lokálnej otravy. Cieľom liečby je pripraviť ranu na ďalšie proliferačné procesy a následne tieto procesy stimulovať a udržovať optimálne podmienky priaznivého hojenia. Nesmieme zabúdať, že venózne vredy sú do značnej miery vystavené riziku infekcie. Môžu ju spôsobiť rôzne druhy mikroorganizmov (vírusy, baktérie a plesne), ale najčastejším etiologickým faktorom sú baktérie, vrátane stafylokokov, streptokokov, Pseudomonas a Escherichia coli. Pri premnožení v rane vylučujú baktérie do jej ložiska vlastné metabolity a toxíny, ktoré ničia migrujúce fibroblasty a novo vytvorené cievky a spomaľujú postup procesov hojenia. Nekontrolovaná infekcia sa môže šíriť do hĺbky rany, preniesť sa na iné tkanivo a dokonca viesť k rozvoju sepsy.
Riziko infekcie a jej rozvoja je naviac znížené preplachovaním dna rany roztokom – antiseptickým prípravkom. Jeho koncentrácia by mala nielen zaistiť baktericídny alebo bakteriostatický účinok, ale zároveň by mala byť bezpečná pre zdravie tkaniva, nepôsobiť cytotoxicky a nespomaľovať hojenie. Iba prípravok spĺňajúci vyššie uvedené kritéria môže byť bezpečne používaný priamo na povrch rany (napr. Octenisept obsahujúci zmes octenidine dihydrochloride a phenoxyethanol v koncentrácii bezpečnej pre pokožku a sliznice). V opodstatnených prípadoch sa používa systémová liečba antibiotikami, ich lokálne použitie nie je vhodné. Na podporu prirodzených procesov čistenia a regenerácie je potrebné ošetriť čistú ranu aktívnym krytím spĺňajúcim požiadavky na vlhké hojenie rán.
Vlhké hojenie rany
Vlastnosti „ideálneho” krytia, spracované na základe výskumu Wintera (1962) a jeho nástupcov, spĺňa tzv. krytie novej generácie. Udržiava v ložisku rany odpovedajúcu vlhkosť, ktorá zabraňuje tvorbe chrasty a vysychaniu povrchu vredu. Vlhká rana sa hojí dvojnásobne rýchlejšie, pretože vlhké prostredie stimuluje proliferáciu a migráciu novo vzniknutých buniek, čím je zaistená ich optimálna diferenciácia a neovaskularizácia.
Vlastnosti krytia podporujúceho prirodzené procesy hojenia stanovil v roku 1991 Tuner a jeho spolupracovníci:
- udržiava vlhké prostredie v ložisku rany,
- má vysokú absorpčnú schopnosť, reguluje nadmernú sekréciu,
- nepriľne k povrchu rany, umožňuje tak bezbolestné výmeny krytia,
- chráni ránu pred vznikom choroboplodných mikroorganizmov a znečistením zvonka,
- je netoxické a nespôsobuje alergie,
- udržiava správnu teplotu rany podobnej teplote tela,
- podporuje proces liečby v každej fáze hojenia rany.
Krytia novej generácie, spĺňajúce uvedené kritéria, sa vyrábajú v niekoľkých skupinách, ktoré sa navzájom líšia konštrukciou a použitím. Sú určené pre rôzne druhy rán v závislosti na ich príčine vzniku, fáze procesu hojenia, hĺbke poškodenia tkaniva, charakteru sekrécie a prítomnosti infekcie.
Krytia majú rôznu schopnosť zadržiavať exsudát – jeho vylučovanie sa mení v jednotlivých fázach hojenia rany. Okrem vonkajšej ochrany a regulácie hladiny vlhkosti, musí krytie v každej fáze hojenia venóznej ulcerácie spĺňať aj ďalšie dôležité úlohy.
Starostlivosť o pokožku
Liečebný postup pri chronickej žilovej insuficiencii pri stavoch spojených s oslabením ochrannej funkcie pokožky vyžaduje zvláštnu starostlivosť v podobe kombinácií činností spočívajúcich v zvyšovaní kondície a regenerácie prirodzenej ochrannej bariéry pokožky. Jedným z dôležitých úkonov v rámci starostlivosti o pokožku je udržanie čistoty tela vrátane končatín. Umývacie prostriedky používané pri hygiene by mali byť vhodne zvolené a správne používané, čo má u tejto skupiny chorých dôležitý význam. Úlohou detergentov je odstrániť nečistoty nachádzajúce sa na povrchu tela a redukovať počet mikroorganizmov ktoré na tele sú, pokiaľ možno bez porušenia ochrannej bariéry pokožky. Keďže lipidový plášť „viaže” nečistoty a samotná vode ich odstrániť nedokáže, je nutné, aby umývací prostriedok obsahoval povrchovo aktívne látky. Odporúčajú sa jemné prostriedky s pH okolo 5,5 alebo tekuté prípravky s látkami upravujúcimi kyslosť produktu (napr. kyselina fosforečná, citrónová, hydroxid sodný, trietonolamín) a obohatenými o fyziologické lipidy, ceramídy a hydratačné faktory, ktoré umožňujú aspoň čiastočne kompenzovať stratu lipidov spôsobenú účinkami detergentov.
(vlastný archív autorky)
Po dôkladnom umytí pokožky sa odporúča aplikovať prípravky podporujúce regeneráciu a zvyšujúce hladinu hydratácie pokožky. Na tieto účely sú vhodné biologicky neutrálne látky podporujúce liečbu a starostlivosť o pokožku, tzv. zmäkčovadlá. Vďaka ich hydratačným vlastnostiam sa zvyšuje vo vrstvách pokožky obsah vody a zlepšujú sa biofyzikálne vlastnosti pokožky (Obr. 8). Zmäkčovadlá sú dostupné v podobe krémov, mliek, mastí a emulzií, ktoré sa líšia konzistenciou, avšak slúžia k rovnakému účelu – hydratácii a/alebo premasteniu vysušenej pokožky. Krémy a masti sa obvykle nanášajú v hrubšej vrstve. Prípravky s ľahšou konzistenciou, napr. mlieka, umožňujú aplikáciu tenkej vrstvy. Keďže sa používajú na citlivú pokožku, nemali by obsahovať alkohol, kovy, parfumy atď. V ojedinelých prípadoch môžu obsahovať hydrofilnú zložku vyrábanú na báze vody. Po nanesení na pokožku sa rýchlo vstrebávajú a po umytí nezanechávajú zbytočný povlak.
Literatúra:
- Benbow M, Burg G, Comacho Martinez F, et al. Guidelines for the outpatient treatment of chronic wound and burn. Blackwell Science, Berlin-Vienna 1999, 12-21.
- Szewczyk MT, Jawień A.: Chosen aspects of conservative treatment of venous ulcers. Part I: Compression therapy. Progress Dermatol. Alergol. 2005, XXII, 3: 133-140.
- Blair S, Wright D, Blachkouse C, et al. Sustained compression and healing of chronic venous Ulcers. Br Med J 1998, 298: 1159-1161.
- Ciecierski M, Jawień A. Clinical picture of chronic venous insufficiency. Medical guide 2004, 8 (68): 36-48.
- Hess CT. When to use hydrocolloid dressing. Nursing 1999; 29.11: 20-23.
- Szewczyk MT, Jawień A, Piotrowicz R. Treatment of venous ulcers. Medical guide 2004, 8 (68): 66-71.
- Szewczyk MT, Jawień A, Piotrowicz R. The use of compression therapy in venous diseases. Medical guide 2004, 8 (68): 58-64.
- Jawień A. Szewczyk MT. (red) Venous leg ulcers. Ed. Your Health. 2005.
- Jawień A. Szewczyk MT. (red) Clinical and nursing aspects of care for patients with venous ulcers. Termedia 2008.
- Szewczyk MT., Mościcka P., Cwajda J. et al Evaluation of the effectiveness of new polyurethane foam dressing in the treatment of heavily exudative venous Ulcers. Acta Angiol. 2007 T.13, 2: 85-93.
- Placek W. Role of substrates and emollients in the prevention and restoration of the epidermal barrier. Aesthetic Dermatology 1999, 4: 174-178.
- Korinko A. Yurick A. Maintaining skin integrity Am J Nurs 1997 (2): 40-44.
- Wojnowska D., Chodorowska G., Juszkiewicz-Borowiec M. Dry skin – pathogenesis, clinic and treatment. Advances in Dermatology and Allergology, 2003, XX, 2: 98-105.
- Szewczyk MT, Jawień A. Recommendations of specialised nursing care of patients with venous leg ulcers. Surgical and Vascular Nursing 2007, 3 (1): 95-129.
Príčiny
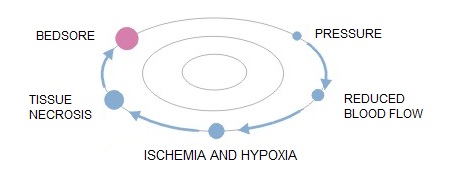
Príčinou dekubitov (nazývaných aj preležaniny, dekubitové alebo tlakové vredy) je nedokrvenie tkaniva v dôsledku dlhotrvajúceho tlaku, ktorý pôsobí na žily a tepny.
Riziko vzniku dekubitov závisí od dĺžky trvania tlaku – čím dlhšie je tlak prítomný alebo čím je sila väčšia, tým väčšia je možnosť vzniku preležanín.
U zdravých ľudí spôsobuje dlhotrvajúci tlak bolesť, ktorá núti k zmene polohy.
Ľudia v bezvedomí a imobilní ľudia nedokážu automaticky uvoľniť tlak a zlepšiť tak krvný obeh, preto patria do skupiny ľudí so zvýšeným rizikom vzniku dekubitov.
Patomechanizmus vzniku preležanín:
- jednoduchý tlak, t. j. tlak vyvíjaný na mäkké tkanivo na jednej strane kosťou a na druhej strane tvrdým povrchom
- trenie povrchu tela pacienta po posteľnej bielizni, napr. pri použití nesprávnej techniky zmeny polôh
- bočné ťahové sily, ktoré pôsobia priamo na telo pacienta
Riziková skupina
Na riziko vzniku dekubitov treba myslieť u všetkých pacientov s dlhodobo zníženou schopnosťou vlastného pohybu, ktorí trávia väčšinu času na lôžku alebo na invalidnom vozíku.
Faktory, ktoré zvyšujú riziko vzniku dekubitov sú:
- vek
- hmotnosť
- nutričný stav
- funkcia zvierača močovej trubice a konečníka
- stav vedomia
- cukrovka, ateroskleróza
- liečba steroidmi
Symptómy
Dekubity sa klasifikujú podľa závažnosti symptómov do 4 alebo 5 štádií. A to:
Štádium I: neporušená koža s neblednúcim začervenaním lokalizovanej oblasti zvyčajne nad kostným výbežkom. Oblasť môže byť bolestivá, pevná, mäkká, teplejšia alebo chladnejšia v porovnaní so susedným tkanivom. Mikrocirkulácia zatiaľ nie je poškodená.
- Štádium II: čiastočná strata hrúbky zamše prejavujúca sa ako plytký otvorený vred s červenoružovým lôžkom rany, bez odlupovania. Prejavuje sa ako lesklý alebo suchý plytký vred bez opuchov alebo modrín.
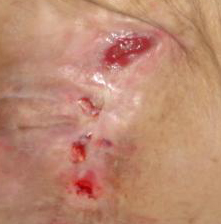 Štádium III: odreniny, praskanie kože a poškodenie kože v celej hrúbke až ku hranici podkožného tkaniva, pľuzgiere, okraje rany sú dobre vyznačené, obklopené edémom a erytémom
Štádium III: odreniny, praskanie kože a poškodenie kože v celej hrúbke až ku hranici podkožného tkaniva, pľuzgiere, okraje rany sú dobre vyznačené, obklopené edémom a erytémom
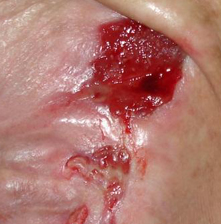 Štádium IV: poškodenie sa rozširuje smerom k podkožnému tukovému tkanivu; ulcerácia môže byť bez infekcie a nekrózy a pokrytá čírym granulačným tkanivom, ale nekróza môže postihnúť aj tukové tkanivo a okolité vrstvy kože. Spodná časť môže byť pokrytá čiernou nekrózou.
Štádium IV: poškodenie sa rozširuje smerom k podkožnému tukovému tkanivu; ulcerácia môže byť bez infekcie a nekrózy a pokrytá čírym granulačným tkanivom, ale nekróza môže postihnúť aj tukové tkanivo a okolité vrstvy kože. Spodná časť môže byť pokrytá čiernou nekrózou.
Štádium V: výskyt pokročilej nekrózy, ktorá sa rozširuje smerom k fascii a svalom; poškodenie môže postihnúť aj kĺby a kosti – nepríjemný zápach a hojný hnisavý nekrotický výtok; v rane sú časti čierneho odumretého tkaniva a čierna nekróza
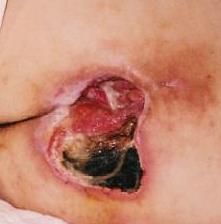
Miesto výskytu
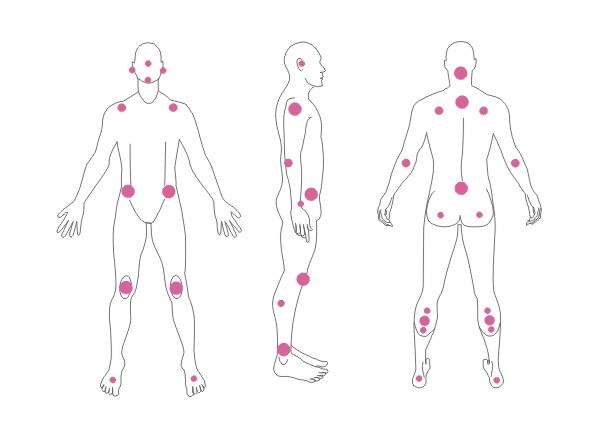
Preležaniny vznikajú na miestach, kde je vzdialenosť medzi výbežkom kosti a povrchom kože najmenšia, t. j. v mieste kontaktu kože s povrchom, kde je najvyšší tlak. Väčšina dekubitov sa tvorí okolo bedrovej kosti, kostrče, zadku, na pätách či bokoch.
Vyššie uvedené obrázky predstavujú bod kontaktu kože s povrchom v rôznych polohách pacienta ležiaceho na posteli.
Kde vyhľadať pomoc a radu
Samozrejme, v prvom rade sa poraďte so všeobecným lekárom.
Ošetrenie dekubitov je v kompetencii lekára a sestry, ktorí absolvovali odborný kurz v liečbe chronických rán. Kompetencie sestier sú obmedzené na liečbu dekubitov štádií 1 až 3.
Niekedy si stav rany vyžaduje chirurgický debridement a následne nás všeobecný lekár nasmeruje k špecializovanému chirurgovi.
Liečba dekubitov je náročná a dlhodobá, a preto, aby bola čo najmenej nákladná a aby bola efektívna, musí byť založená na skutočnej a systematickej spolupráci lekára a pacienta a musí byť spojená s intenzívnou a odbornou starostlivosťou.
Liečba
V prvom rade by mala liečba prebiehať pod dohľadom lekára alebo sestry.
Preležaniny sa liečia lokálne, t. j. rana sa musí zabezpečiť vhodnými obväzmi.
Veľmi dôležitou súčasťou liečby je aj vhodná starostlivosť o pacienta, ktorá zahŕňa:
- zmenu polohy – pacient by nemal ležať na preležaninách
- uloženie pacienta na tlakový matrac
- ochranu boľavých miest špeciálnymi antidekubitnými diskami a podstavcami
- adekvátnu výživu a hydratáciu pacienta
- kontrolu komorbidít
Najúčinnejšou formou liečby je použitie špeciálne navrhnutých krytí na rany, takzvané špecializované alebo pokročilé krytia, ktoré vytvárajú vlhké prostredie na hojenie rán.
Výber správneho a účinného krytia musí byť založený na správnej diagnóze procesov prebiehajúcich v rane. Na uľahčenie môžete použiť maticu klasifikácie farby rany, ktorá je založená na pozorovaní javov, ktoré prebiehajú v rôznych fázach hojenia.
Matica klasifikácie farby rany:
Čierne rany
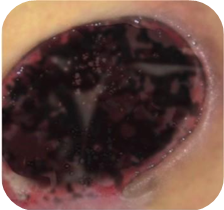
Rany s čiernou nekrózou si vyžadujú:
- udržiavanie vlhkého prostredia
- odstránenie nekrotického tkaniva s cieľom začať proces hojenia
Proces hojenia nenastane pod hrubými vrstvami nekrotického tkaniva; k jeho spusteniu je najprv potrebné odstrániť nekrózu. Máme na výber dva základné spôsoby, ako sa zbaviť nekrózy z lôžka rany:
- chirurgický debridement – mechanické odstránenie nekrotického tkaniva s cieľom odkryť zdravé kožné štruktúry na spustenie procesu hojenia rán
- aplikácia interaktívnych krytí – zahŕňa priloženie krytia na ranu, ktoré stimuluje proces autolýzy, t. j. prirodzeného čistenia rany samotným organizmom. V tomto prípade rozklad nekrózy spôsobujú enzýmy produkované poškodenými bunkami rany
Odporúčané krytia na čierne rany:
- Medisorb G – hydrogélové krytie
Žlté rany
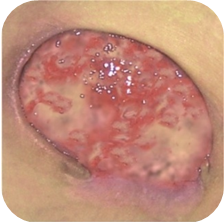
Rany so žltým, kolokvatívnym nekrotickým tkanivom si vyžadujú:
- udržiavanie vlhkého prostredia
- absorbovanie prebytočného exsudátu spolu so zvyškami nekrotického materiálu
Rany s kolokvatívnou nekrózou sú charakterizované zvýšeným stupňom exsudácie. Nekróza v spodnej časti rany je tekutá. Takéto rany poskytujú ideálne prostredie pre rast mikroorganizmov, a preto sú často infikované. Úlohou krytia je v tomto prípade absorpcia exsudátu a nekrotického materiálu, skvapalnenie príliš suchej a príliš hustej nekrózy, ochrana pred vysychaním a pred sekundárnymi poraneniami.
Odporúčané obväzy na žlté rany (v závislosti od hladiny exsudátu a hĺbky rany):
Medisorb A – alginátové krytie – silno alebo stredne exsudujúce rany; povrchové a hlboké rany
Medisorb P – absorpčné krytie – silno alebo stredne exsudujúce rany; povrchové rany
Medisorb H – hydrokoloidné krytie – stredne a málo exsudujúce rany; povrchové rany
Červené ranyČervené rany s viditeľným granulačným tkanivom si vyžadujú
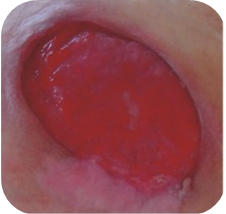
Červené rany s viditeľným granulačným tkanivom si vyžadujú:
- udržiavanie vlhkého prostredia
- ochranu pred sekundárnymi infekciami
- kontrolovanie hladiny exsudátu
Tieto rany vyžadujú okrem udržiavania vlhkého prostredia aj ochranu pred možným mechanickým poranením. Toto je obzvlášť dôležité, pretože dobre vaskularizované granulačné tkanivo je náchylné na poranenia, ktoré spomaľujú proces hojenia a môžu byť zdrojom infekcie. Ďalším dôležitým faktorom je udržiavanie správnej teploty (blízkej telesnej teplote), aby mohli nové bunky rásť optimálnou rýchlosťou.
Odporúčané krytia na červené rany (v závislosti od hladiny exsudátu a hĺbky rany):
- Medisorb A – alginátové krytie – silno alebo stredne exsudujúce rany; povrchové a hlboké rany
- Medisorb P – absorpčné krytie – silno alebo stredne exsudujúce rany; povrchové rany
- Medisorb H – hydrokoloidné krytie – stredne a málo exsudujúce rany; povrchové rany
Ružové rany
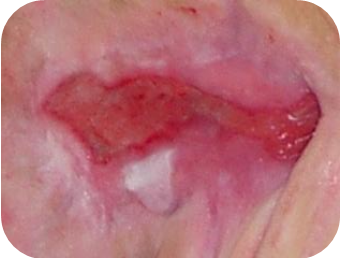
Ružové epitelizujúce rany si vyžadujú:
- udržiavanie vlhkého prostredia
- ochranu citlivých tkanív
Keď sa rana začína pokrývať epidermou, je potrebné ju chrániť pred vysychaním, trením a inými faktormi, ktoré by mohli poškodiť novovytvorené tkanivo.
Odporúčané krytia na ružové rany (v závislosti od hladiny exsudátu a hĺbky rany):
- Medisorb H – hydrokoloidné krytie – stredne a málo exsudujúce rany; povrchové rany
- Medisorb F – fóliové krytie – málo exsudujúce rany
Analýza fáz hojenia rán ukazuje, že rany, ktoré sú v rôznych štádiách hojenia, si vyžadujú ďalšie podmienky, aby proces prebiehal hladko. Je dôležité mať na pamäti, že okrem rôznych štádií hojenia sú rany rôzne aj z dôvodu veľkosti, hĺbky, prítomnosti nekrotického tkaniva a hladiny exsudátu. Všetky tieto vlastnosti vedú k tomu, že každá rana si vyžaduje výber správneho druhu krytia, niekedy aj viacerých krytí, ktoré sa v procese hojenia budú meniť.
V nasledujúcej tabuľke sú uvedené faktory, ktoré môžu spomaliť proces hojenia.
Tabuľka: Faktory spomaľujúce proces hojenia rán
| spomaľujúci faktor | prečo | optimálne podmienky | ako to v optimálnych podmienkach funguje |
| suché prostredie | vlhké prostredie | primeraná hladina exsudátu rany: umožňuje aktiváciu prirodzeného debridementu rany; urýchľuje granuláciu; poskytuje rýchly a správny priebeh epitelizácie | |
| nekrotické tkanivá | hojenie rán je možné až po odstránení mŕtvych tkanív; nekróza môže byť substrátom pre rozvoj infekcie | chirurgické/autolytické čistenie rán | vyčistenie rany umožňuje začiatok fázy granulácie |
| infekcia | všetky mechanizmy v rane majú tendenciu bojovať proti votrelcovi; proces hojenia je brzdený | boj s infekciou | vyčistenie rany umožňuje začatie procesu hojenia rany |
Prevencia
Základné pravidlá:
- systematická zmena polohy tela každé dve hodiny a zníženie tlaku na rizikových miestach pomocou špeciálnych matracov a podložiek na zmiernenie tlaku
- primeraná výživa a hydratácia
- ochrana pokožky používaním doplnkových priedušných pomôcok – plienok, špeciálnych ochranných krytí – polyuretánových filmových krytí a vhodných prípravkov na starostlivosť o pokožku
- dokumentovanie symptómov a zmien polohy
Renata Kobierska
Director of the Nursing Home in Kalisz
Druhy diabetu
Diabetes (cukrovka) je výsledkom nedostatku inzulínu (hormónu produkovaného pankreasom) v tele. Úloha inzulínu je porovnateľná s úlohou kľúča – vďaka nemu sa dostaneme do bytu a vďaka inzulínu sa cukor (glukóza) dostane do buniek tela, kde sa okrem iného premieňa na energiu. Ak je v tele nedostatok inzulínu, cukor sa hromadí v krvnom obehu.
V súčasnosti prevládajú dva typy cukrovky: 1. typ a 2. typ. Príčiny tohto stavu sú rôzne v závislosti od typu ochorenia.
Diabetes 1. typu, predtým nazývaný ako inzulín-dependentný diabetes alebo juvenilný diabetes, je spôsobený úplným nedostatkom inzulínu v dôsledku poškodenia príslušných buniek pankreasu. Vyskytuje sa hlavne u detí a dospievajúcich, odtiaľ pochádza aj jeho názov. Vznik ochorenia nie je úplne známy. Vieme iba to, že je to dané geneticky, čo vedie k narušeniu imunitného mechanizmu a ďalej k poškodeniu beta buniek pankreasu.
Diabetes 2. typu, predtým známy ako non-inzulín-dependentný diabetes, je najčastejšou formou ochorenia. Príčinou býva porucha sekrécie inzulínu beta bunkami pankreasu alebo využitie inzulínu tkanivami. Tento diabetes sa vyskytuje najčastejšie u starších ľudí, u obéznych alebo u ľudí s inými metabolickými poruchami. V počiatočnom štádiu ochorenia sa inzulín vylučuje vo zvýšenom množstve, no zároveň je množstvo nedostatočné pre zvýšené potreby organizmu (inzulínová rezistencia).
V literatúre existuje veľa definícií diabetu a jedna z nich hovorí, že ide o skupinu rôznych geneticky podmienených a získaných metabolických porúch, ktoré sú charakterizované intoleranciou glukózy a hyperglykémiou, postupom času aj vznikom zmien v cievnom systéme, nervovom systéme, resp. iných orgánoch, ktoré sa označujú ako chronické komplikácie diabetu. Príčinou zhoršenej glukózovej tolerancie je nedostatok inzulínu alebo jeho nevhodné pôsobenie v tkanivách. Podľa novej klasifikácie názov „diabetes“ znamená ochorenie s úplným klinickým obrazom a mierne poruchy metabolizmu sacharidov sa nazývajú porucha glukózovej tolerancie. 1
Avšak podľa J. Tatońa je diabetes „veľkou skupinou chorôb a metabolických porúch rôznej etiológie, ktorá je charakterizovaná neustálou, patologickou hyperglykémiou nalačno, medzi jedlami alebo tesne po jedle, ktorá je výsledkom zlyhania sekrécie inzulínu beta bunkami pankreasu alebo zhoršenou odozvou buniek, tkanív a periférnych orgánov“. 2
V roku 1997 Americká asociácia pre diabetes vypracovala nové rozdelenie diabetu, ktoré bolo upravené v roku 2003 a teraz vyzerá takto:
- Diabetes 1. typu – zničenie beta buniek, čo vedie k absolútnemu nedostatku inzulínu
- Diabetes 2. typu – progresívna porucha sekrécie inzulínu a inzulínová rezistencia
- iné špecifické typy diabetu– spôsobené genetickými poruchami funkcie beta buniek a účinku inzulínu, exokrinnými ochoreniami pankreasu, niektorými liekmi alebo chemikáliami,
- gestačný diabetes– diagnostikovaný počas tehotenstva
Klasifikácia diabetu 2. typu podľa Tatońa:
1 Geneticky podmienený:
- výskyt v rodine
- s výskytom erytému po chlórpropamide a alkohole
- spojený so syndrómami spôsobenými genetickými poruchami
- syndróm diabetu 2. typu u mladých ľudí

2 Nutrične podmienený:
-
- hyperplastická obezita
- hypertrofická obezita
- bez obezity
3 Determinanty narušenej reaktivity buniek na inzulín:
- s nadbytkom hormonálnych „antiinzulínových“ faktorov
- s poruchou funkcie inzulínového receptora
Každý z týchto podtypov možno rozdeliť na diabetes 2. typu liečený:
- samotnou diétou
- perorálnymi hypoglykemickými liekmi
- inzulínom 3
Symptómy
Diabetes 2. typu má často latentný asymptomatický priebeh, takže nemôže mať charakteristické symptómy. Toto ochorenie je ako „maska“ a v dôsledku toho je často diagnostikované až vtedy, keď sa príznaky zhoršia alebo keď sa objaví iné ochorenie. „Maskované“ symptómy charakteristické pre diabetes 2. typu zahŕňajú:
- kožné príznaky – svrbenie kože, najmä v oblasti genitálií, vriedky, afty, plesňové infekcie nechtov, zlé hojenie rán, xantómy, vypadávanie vlasov
- gynekologické príznaky – vaginálna bakteriálna infekcia, vaginálna afta, menštruačné poruchy, impotencia
- príznaky nervového systému – necitlivosť, štípanie, pálenie, strata citlivosti – najmä v prstoch na rukách a nohách, nočné kŕče v nohách, slabosť jedného z nervov
- únava, slabosť
- rozmazané videnie
- potraty

Medzi typické príznaky cukrovky 2. typu patria:
- celková slabosť
- zvýšený smäd
- zvýšená chuť do jedla
- chudnutie
- polyúria
- infekcie
- zápal kože a svrbenie 4
Každá bunka nášho tela potrebuje glukózu, teda cukor, ktorý je zdrojom energie a ovplyvňuje normálnu činnosť mozgu, svalov, pečene, obličiek a srdca. Na preniknutie glukózy do buniek je potrebný inzulín. Keď sa bunky stanú proti tomuto hormónu odolnými, cukor sa do nich nedostane, ale cirkuluje v krvnom obehu. To spôsobuje nadmerné množstvo glukózy v krvi (hyperglykémiu) a takzvaný bunkový hlad. Telo pri obrane pred nedostatkom cukru spúšťa mechanizmy zvýšenej chuti do jedla, no pre nedostatok inzulínu sa glukóza z potravy nedostane do tkanív – vylúči sa močom. Nediagnostikovaný diabetes 2. typu vedie k závažným komplikáciám. Môže spôsobiť aterosklerózu, srdcový infarkt alebo mŕtvicu, t. j. stavy spojené s poškodením veľkých krvných ciev. Druhý typ komplikácií vyplýva z poškodenia malých krvných ciev. Medzi ne okrem iného patrí retinopatia (ochorenie oka), ktoré môže viesť až k slepote. Pacienti môžu trpieť aj zlyhaním obličiek a poruchami prekrvenia a inervácie dolných končatín. Vedú k vzniku takzvaných diabetických vredov na nohe – rán a vredov na nohe. Ak sa tento stav nelieči včas, môže viesť k amputácii.
Ako žiť s diabetom
S cukrovkou je možné viesť normálny život za predpokladu, že sa dodrží niekoľko základných pravidiel:
- edukácia, t. j. uvedomenie – pri cukrovke, ako pri každom inom ochorení, je za svoje zdravie zodpovedný sám pacient
- výživa – medikamentózna terapia s vhodnou diétou sa nelíši od tej, ktorá sa odporúča pre zdravých ľudí
- telesné cvičenie – chôdza, športovanie by sa malo stať zvykom, pretože každého človeka dostáva do dobrej fyzickej formy
- lieky – moderná liečba spočíva v terapii, ktorá umožňuje obnoviť podobné procesy, ktoré prebiehajú v tele zdravého človeka.
Literatúra:
- Czyżyk, Encyklopedia chorego na cukrzycę, PWN, Varšava 1992.
- Tatoń, Poradnik dla osób z cukrzycą typu 2, PZWL, Varšava 2002.
- Tatoń, Diabetologia kliniczna, PZWL , Varšava 1986.
- Hien, Cukrzyca, krótki kurs diabetologii, Sprinter, PWN, Varšava 1997.
Jolanta Machańska
Vzdelávací pracovník pre problematiku diabetu
Cukrovka je závažný a narastajúci zdravotný problém. Postihuje ľudí v akomkoľvek veku a vo všetkých krajinách. Ide o ochorenie, ktoré trvá od svojho vzniku počas celého života pacienta, zvyčajne niekoľko desiatok rokov.
„Je jedným z hlavných priamych a nepriamych pôvodcov zdravotného postihnutia – slepoty, zlyhania obličiek, gangrény a amputácie dolných končatín, závažnosti ischemickej choroby srdca, cievnej mozgovej príhody a predčasnej úmrtnosti.“

Komplikácie diabetu môžu byť akútne, t. j. stavy, pri ktorých sa náhle objavia hlboké metabolické poruchy, zvyčajne spojené s poruchami rovnováhy tekutín a elektrolytov a acidobazickej rovnováhy, ktoré rýchlo vedú k výraznému zhoršeniu celkového stavu, strate vedomia a niekedy aj smrti. Druhou skupinou komplikácií sú chronické ochorenia, t. j. špecifické skupiny porúch a symptómov, ktoré sú klinickým exponentom zmien ciev, nervov a iných orgánov, ktoré sa objavujú pri cukrovke a prispievajú k invalidite a predčasnej úmrtnosti.
AKÚTNE KOMPLIKÁCIE
Akútne metabolické poruchy – diabetická kóma v skutočnosti nie je komplikáciou cukrovky, ale dôsledkom nedostatku inzulínu. V období pred objavením inzulínu bola považovaná za konečné štádium choroby. V súčasnosti sa objavuje iba vtedy, ak existuje nesprávna liečba alebo ak neexistuje žiadna. Diabetická kóma môže mať rôzny priebeh, ktorý vyplýva zo samostatných patogénnych mechanizmov vedúcich k tomuto stavu.
V súčasnosti sa rozlišujú tieto typy:
- diabetická ketoacidóza
- závažná diabetická hypoglykémia
- hyperosmolárna neketotická kóma
Diabetická ketoacidóza
Vyskytuje sa najčastejšie (hlavne u pacientov s diabetom 1. typu – juvenilný diabetes, absolútny nedostatok inzulínu) a je najznámejší. Vyvíja sa v priebehu diabetickej ketoacidózy, ktorá postihuje najmä ľudí úplne zbavených beta buniek pankreatických ostrovčekov.
Príčiny:
- infekcie, najmä hnisavé, kde rýchlo rastúca inzulínová rezistencia vedie k zvýšenému dopytu po inzulíne
- ťažké systémové ochorenia, ako je infarkt myokardu, mŕtvica, zápal pľúc a veľké chirurgické zákroky
- tehotenstvo s inzulínovou rezistenciou a zvýšenou potrebou inzulínu
- nedostatočná edukácia pacienta – často nevedomí pacienti prerušia podávanie inzulínu pre stratu chuti do jedla (horúčka) a strachu z hypoglykémie.
Klinický obraz je pomerne rôznorodý a intenzita a typ bežných ochorení a symptómov sa nerozvíja vždy paralelne s výsledkami laboratórnych testov.
Symptómy je možné prezentovať v niekoľkých skupinách:
Následky dehydratácie: veľmi veľký smäd, polyúria dosahujúca niekoľko litrov denne, suchý jazyk a sliznice, suchá pokožka, mäkké očné buľvy. Spočiatku dochádza k zvýšeniu telesnej teploty, ktorá, pri absencii infekcie, neskôr prechádza do podchladenia, poklesu krvného tlaku, najmä u starších ľudí, v extrémnych prípadoch do straty pulzu a objavujú sa podliatiny distálnych častí tela.
Gastrointestinálne poruchy: zvracanie zvyškov, bolesti brucha – v extrémnych prípadoch falošné peritoneálne príznaky (ketotické brucho), zväčšenie pečene.
Poruchy dýchania: Kussmaulovo dýchanie (dýchanie naháňaného psa) – hlboké a namáhavé, charakterizované štyrmi fázami: nádych – pauza – výdych – pauza, v dychu cítiť acetónový zápach – pach zhnitých jabĺk.
Poruchy vedomia: pri rozvíjajúcej sa ketoacidóze možno rozlíšiť štyri štádiá:
- únava, porucha rovnováhy a zraku
- stav ospalosti, abnormálne myslenie
- hlboký spánok so zachovanými reakciami na bolestivé podnety: oslabenie fyziologických reflexov
- hlboká neurologická kóma so znížením odozvy na bolestivé podnety a zníženie fyziologických reflexov
Liečba
Po diagnostikovaní diabetickej kómy alebo jej rizika by mal byť pacient okamžite poslaný do najbližšej nemocnice. Ideálne by bolo, keby v nemocnici bolo diabetologické oddelenie s miestnosťou intenzívnej starostlivosti.
Liečba diabetickej ketoacidózy zahŕňa:
- podávanie inzulínu – najlepšie kontinuálnou infúziou pomocou pumpy
- dopĺňanie nedostatočných tekutín a elektrolytov
- užívanie alkalizujúcich liekov
- liečbu komplikácií
Hypoglykémia
Ďalší stav, ktorý nie je komplikáciou samotného diabetu, ale jeho liečby. Krvné hypoglykémie rôznej závažnosti sú najčastejšími komplikáciami u ľudí liečených inzulínom; preto by každý, kto prichádza do kontaktu s diabetikom, mal mať vedomosti o hypoglykémii.
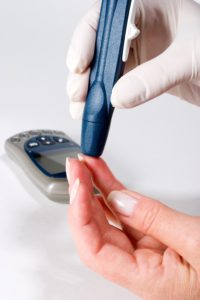
Príčiny:
- chyby v inzulínovej terapii: stanovenie príliš veľkého množstva inzulínu, chyba v meraní dávky inzulínu, príliš neskoré zníženie dávky pri znížení telesnej hmotnosti pacienta, diétna terapia sa ukázala ako presnejšia, infekcia bola potlačená
- snaha o príliš rýchle vyrovnanie metabolickej nerovnováhy veľkým zvýšením dávky rýchlo pôsobiaceho inzulínu alebo napriek tomu, že na to nie sú podmienky
- chyby vo výžive: príliš dlhé intervaly medzi jedlami, príliš málo sacharidov v jedle, alkohol
- poruchy gastrointestinálneho traktu: vracanie, hnačka, abnormálne vyprázdňovanie žalúdka
- zmeny v absorpcii inzulínu: zmena miesta vpichu, svalov na stehne, kde sa podáva inzulín (chodenie bezprostredne po podaní inzulínu), zahrievanie miesta vpichu (sprcha po vpichu), zmena hĺbky vpichu, náhodná intramuskulárna alebo intravenózna injekcia
- načatie novej injekčnej liekovky inzulínu: inzulín môže byť účinnejší ako predtým, skladovaný pri izbovej teplote
- znížená potreba inzulínu v dôsledku emočnej hyperaktivity, menštruácie, hormonálnych porúch
- príjem liekov znižujúcich hladinu glukózy: kyselina acetylsalicylová, betablokátory
- zvýšená fyzická aktivita
- prirodzená remisia cukrovky
Prejavy a symptómy:
Príznakov hypoglykémie je veľa. Obzvlášť bohatá a individuálne rôznorodá je subjektívna symptomatológia. Príznaky sú objektívne obmedzenejšie a nešpecifické. Čas a rýchlosť nárastu symptómov závisia vo veľkej miere od typu inzulínu, množstva podanej dávky a dennej dávkovacej schémy.
Pri krvnej hypoglykémii môžeme rozlíšiť:
Neurovegetatívne príznaky (katecholamín): nepokoj, únava, bledosť kože, potenie, rozšírené zrenice, tachykardia, mierne zvýšenie tlaku. Symptómy prítomné pri koncentrácii glukózy 65 – 55 mg/dl.
Symptómy neuroglykopénie sú spôsobené znížením prenosu glukózy do mozgu. Možno ich rozdeliť na duševné symptómy: úzkosť, abnormálne myslenie, kognitívne poruchy, neschopnosť sústrediť sa, zmeny osobnosti, amnézia, manické správanie, delírium a neurologické symptómy: nezrozumiteľná reč, vidiny, klonické a tonické kŕče, hyperaktívne šľachové reflexy, pozitívny Babinského prejav, strata vedomia. Tieto symptómy sa vyskytujú, keď koncentrácia glukózy dosiahne približne 45 mg/dl.
Neurovegetatívne symptómy sú varovaním pacienta pred hroziacou neuroglykopéniou a sú indikáciou na akútnu profylaktickú liečbu – konzumácia jedla alebo cukru. Časom sa tieto príznaky cukrovky zmiernia alebo dokonca vymiznú.
Liečba
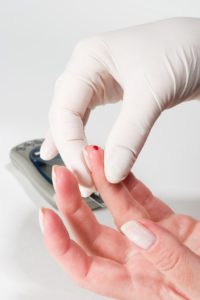
Liečba spočíva v bezprostrednom podaní sacharidov v množstve zvyšujúcom hladinu glukózy v krvi. Mierne hypoglykemické stavy sa liečia konzumáciou doplnkovej stravy, v prípade potreby niekoľkých kociek cukru, ktoré by mal mať diabetik stále pri sebe.
Pri stavoch bezvedomia sa má podať 1 mg glukagónu. Po nadobudnutí vedomia by mal byť pacient kŕmený a napájaný sladkou tekutinou, kým sa hladina glukózy nevráti na normálnu úroveň. Ak sme schopní podať lieky intravenózne, pacient by mal dostať 1 mg glukagónu subkutánne, potom podávame 5 alebo 10 % glukózu, kým sa glykémia nestabilizuje. V prípade predávkovania inzulínom môže po prechodnom zlepšení opäť nastať hypoglykémia. Takýto pacient si vyžaduje hospitalizáciu. Vo väčšine prípadov hypoglykémie je prognóza dobrá. Dá sa rýchlo a jednoducho ovládať. Opakované hypoglykemické stavy však môžu spôsobiť chronické ohrozenie v dôsledku vyhasnutia varovných signálov a abnormálnej neurohormonálnej regulácie glykemickej homeostázy.
Veľmi ťažký hypoglykemický šok môže viesť k smrti alebo spôsobiť trvalé poškodenie centrálneho nervového systému a trvalé udržanie psychických a neurologických symptómov. U diabetických pacientov liečených inzulínom je výskyt hypoglykémie alarmujúcim stavom a vyžaduje si rýchle objasnenie príčiny tejto komplikácie a v prípade potreby korekciu liečby. Mali by sa zaviesť vhodné terapeutické programy zohľadňujúce zapojenie pacienta, aby sa minimalizovalo riziko týchto komplikácií
CHRONICKÉ KOMPLIKÁCIE DIABETU
Charakteristickým znakom orgánových zmien, označovaných ako chronické komplikácie diabetu, je ich pomalý a dlhodobý vývoj. Preto sa prejavia ako dobre definované klinické syndrómy alebo menej špecifické symptómy ochorenia v neskoršom štádiu a až potom môžu spôsobiť invaliditu a ohrozenie života. Z týchto dôvodov sa nazývajú ako neskoré komplikácie diabetu. Dlhodobý asymptomatický vývoj zmien v sebe nesie nebezpečenstvo podcenenia negatívneho vplyvu na prognózu diabetu.
Medzi hlavné chronické komplikácie diabetu patria:
- zmeny na cievach – diabetická angiopatia, zmeny postihujú tak veľké cievy (makroangiopatia), ako aj malé cievy a kapiláry (mikroangiopatia)
- zmeny periférnych nervov – neuropatia
- zmeny mimo obehového a nervového systému: gastrointestinálny trakt, koža, motorický orgán, šošovky
Mikroangiopatia
Ochorenie malých ciev predstavuje pre diabetes špecifické zmeny v kapilárach, ktoré sú prítomné vo všetkých orgánoch, v ktorých majú cievy bazálnu membránu; napr. zmeny kapilár v očiach a obličkách spôsobujú také významné poškodenie týchto orgánov, že sa prejavuje vo forme charakteristických klinických syndrómov. Tieto syndrómy sú príčinou invalidity a dokonca aj predčasnej smrti.
Liečba
Liečba sa má začať korekciou a zabezpečením najlepších možných klinických a biochemických ukazovateľov. Je dôležité zavádzať zmenu relatívne pomaly. Príliš násilné pokusy o stabilizáciu diabetu môžu viesť k urýchleniu postupu zmien. Pri symptomatickej liečbe sa používajú prípravky na utesnenie ciev.
Prevenciou sa rozumie optimálna liečba diabetu od začiatku ochorenia s využitím súčasných terapií. Odporúča sa včasná prevencia v podobe pravidelného hodnotenia očného pozadia a funkcie obličiek.
Makroangiopatia
Ochorenie veľkých ciev, ktorého anatomickým substrátom je ateroskleróza, v menšej miere kôrnatenie arteriol. Zmeny v artériách a arteriolách sú pri cukrovke veľmi časté, objavujú sa skôr a sú intenzívnejšie, čo následne spôsobuje predčasnú smrť alebo invaliditu. Časté sú najmä u pacientov s cukrovkou 2. typu, najmä u starších ľudí.
Charakteristické znaky ochorenia veľkých ciev u ľudí s cukrovkou:
Koronárna choroba srdca je najbežnejšia a je hlavnou príčinou smrti u diabetických pacientov. Charakteristickým znakom je asymptomatický a nebolestivý infarkt myokardu. Približne u 8 % ľudí s cukrovkou, u žien aj u mužov, ukáže EKG abnormality, ktoré môžu byť dôkazom minulej nekrózy srdca. Týka sa to hlavne pacientov s dlhotrvajúcim diabetom, u ktorých koronárna artériová choroba koexistuje s ďalšími neskorými komplikáciami diabetu, najmä diabetickou nefropatiou.
Cerebrovaskulárne ochorenie je súbor pre diabetes nešpecifických neurologických syndrómov, ktoré sú klinickým prejavom ischémie mozgu v dôsledku aterosklerózy a kôrnatenia arteriol. U diabetických pacientov sa cerebrálne krvácania vyskytujú zriedkavo. Prevládajú tromboembolické zmeny, ktoré môžu spôsobiť mozgový infarkt a mäknutie. Približne u polovice diabetikov po cievnej mozgovej príhode sa objavujú aj mikroangiopatické, retinopatické a nefropatické zmeny.
Ochorenie tepien nohy je ekvivalentom arteriálnej okluzívnej aterosklerózy. Odborný výbor WHO pre diabetes zaviedol názov „ochorenie tepien nôh“, aby zdôraznil, že:
- cievne zmeny u diabetických pacientov sú rôznorodejšie a okrem aterosklerózy veľkých ciev zahŕňajú aj sklerózu arteriol a ochorenie malých ciev, a preto sú rozsiahlejšie a zasahujú až koncovú časť končatiny
- zmeny pri cukrovke špecifickým spôsobom postihujú najmä dolné končatiny; zmeny sú tu pokročilejšie ako v iných úsekoch cievneho systému.
Oklúzia väčších tepien alebo arteriol náhlou alebo pomalšie sa tvoriacou zrazeninou spôsobuje nekrózu najvzdialenejších úsekov nohy alebo gangrénu nohy – gangrénu pedis diabetica, ktorú vzhľadom na zložitosť patogenézy treba liečiť ako samostatný klinický syndróm. Ochorenie tepien nohy môže spôsobiť vážne postihnutie.
Diabetická neuropatia
Rôzne druhy poškodenia periférneho nervového systému a jeho klinické formy sú:
Symetrická senzomotorická periférna neuropatia charakterizovaná skorším poškodením senzorického nervu, dolného – z motorických nervov; k týmto zmenám sú predisponované dolné končatiny a zriedkavo horné končatiny.

Klinický obraz
V počiatočnom období: mravčenie, pálenie, menej náhla a pálivá bolesť v chodidlách. Symptómy sa prejavujú v pokoji, v noci pod vplyvom tepla zosilňujú. Napriek tomu, že chodidlá sú teplé, sa niekedy môže objaviť tepelná parestézia a pocit chladu. Často sa objavuje príznak „nepokojných nôh“, ktorý ich núti neustále sa pohybovať a meniť polohu.
Mierna neuropatia, pri ktorej sa symptómy zintenzívňujú. Obzvlášť nepríjemný je pocit pálenia v chodidlách. Zároveň existujú oblasti so zníženou povrchovou citlivosťou, lokalizované najmä v distálnych častiach končatín, ktoré svojím rozsahom pripomínajú „rukavice“ alebo „ponožky“.
Ťažká neuropatia spôsobujúca všetky formy porúch povrchového vnímania a vibrácií. Senzorická porucha je sprevádzaná fyziologickými reflexmi. Objavujú sa oblasti zníženia citlivosti bolesti, ktoré umožňujú vznik bezbolestných zranení. Neskôr sa objavujú parézy a svalová atrofia; zvyčajne postihuje extenzory chodidla, malé svaly chodidla, pričom na hornej končatine postihujú svaly inervované ulnárnym nervom. Zmeny vo svale sú sprevádzané neurotrofickými zmenami pri osteoartritíde.
Fokálna neuropatia (mononeuropatia) – táto komplikácia zahŕňa poškodenie jedného senzorického alebo motorického nervu alebo viacerých nervov súčasne, ale tieto zmeny potom nie sú symetrické a postihujú nervy v rôznych oblastiach tela. Predpokladá sa, že jej bezprostrednou príčinou je náhla ischémia v dôsledku uzavretia výživovej cievy. Hlavným príznakom mononeuropatie je veľmi silná vyžarujúca bolesť charakteristická pre činný nerv a parézu. Zmeny väčšinou postihujú: stehenný, ischiatický, peroneálny, mediánny a lakťový nerv. Napriek dramatickému progresu je možné pozorovať úplné zotavenie v priebehu niekoľkých týždňov alebo mesiacov.
Autonómna neuropatia predstavuje skupinu symptómov ovplyvňujúcich autonómne neuróny jedného alebo oboch parasympatických a sympatických nervových systémov.
Klinický obraz pozostáva z rôznych syndrómov odrážajúcich dysfunkcie jednotlivých orgánov a systémov.
Syndróm diabetickej nohy je súhrnné označenie pre zmeny, ktoré sa vyskytujú na chodidlách u pacientov s dlhotrvajúcim diabetom. Ich hlavnou príčinou je pre diabetes špecifické poškodenie nervov chodidla – diabetická neuropatia. Sprevádzajú ju zmeny na kĺboch, väzivách a kostiach chodidla, ako aj cievne zmeny, ktoré spôsobujú skrátenie a rozšírenie chodidla, prehĺbenie pozdĺžnej klenby. Na chodidle vznikajú tlakové miesta; reakciou kože na ne je tvorba mozoľov a prasklín v koži, ktoré sú východiskovým bodom pre infekcie a vredy na chodidlách.
Patologické zmeny a klinické príznaky na dolných končatinách a chodidlách:
- Zmeny vo vaskulatúre: ateroskleróza, kôrnatenie arteriol, mikroangiopatia tkanív chodidiel, ischémia mäkkých tkanív a kostí, tvorba infikovaných alebo neinfikovaných nekróz.
- Zmeny v inervácii chodidla: strata alebo poškodenie senzorickej inervácie (zníženie alebo strata citlivosti na bolesť, teplotu, dotyk, vibrácie), motorickej aktivity (zhoršenie svalového napätia a pohybov chodidla, svalová atrofia), autonómnej aktivity (zhoršená regulácia prietoku krvi cez nohu); trofické poruchy v kĺboch (tvorba deformácií, narušené potenie).
- Kožné zmeny: bledá alebo sivomodrá koža, pergamenová, suchá, popraskaná, neelastická, vypadávanie vlasov, abnormálny rast nechtov, mozole, nekróza a ulcerácia.
- Zmeny vo svaloch: svalová slabosť, zmeny napätia, svalová atrofia, kontraktúra.
- Kostné abnormality: úbytok kostnej hmoty, nekróza, deformácie.
Liečba závisí od stupňa poškodenia chodidla. Diagnóza cukrovky začína konzervatívnou liečbou. Cieľom je metabolické vyrovnanie ochorenia, vyvarovať sa alebo úplne prestať s fajčením a konzumáciou alkoholu, zaviesť intenzívny program celkového telesného cvičenia a najmä cvičenia nôh a starostlivosti o ne.
Treatment of burn grade II A/B
d
Liečba popáleniny II. stupňa A/B
dátum úrazu: 12. 9. 2012
koniec liečby: 11. 10. 2012
- Pacient z náhodných príčin nevyhľadal pomoc bezprostredne po nehode. Takto vyzerala rana 3 dni po úraze – 15. 9. 2012 – veľkosť rany 65 x 50 mm.
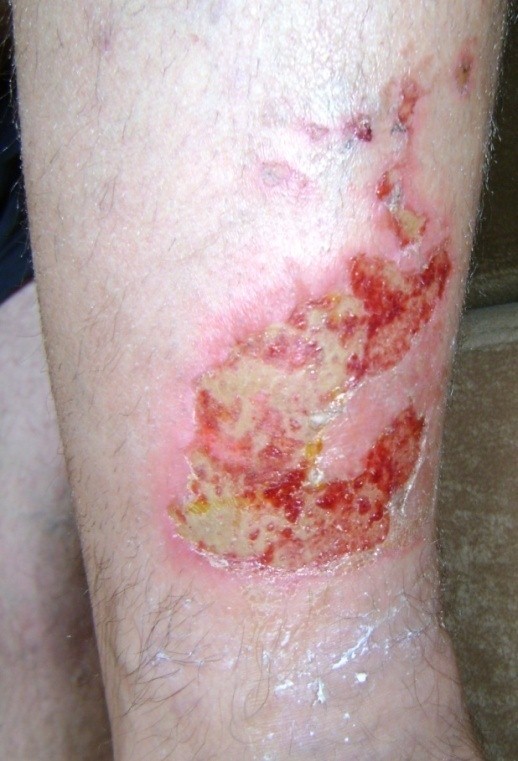
- pacient išiel k lekárovi 4 dni po nehode (16. 9. 2012); ten mu aplikoval antibiotickú masť a obviazal ranu viskózovým obväzom Matovis viscose bandage. Obväz bol aplikovaný 12 hodín. Počas nasledujúcich ôsmich dní zostala rana bez akejkoľvek ochrany.
- Vzhľad rany po 12 dňoch od nehody – 24. 9. 2012.
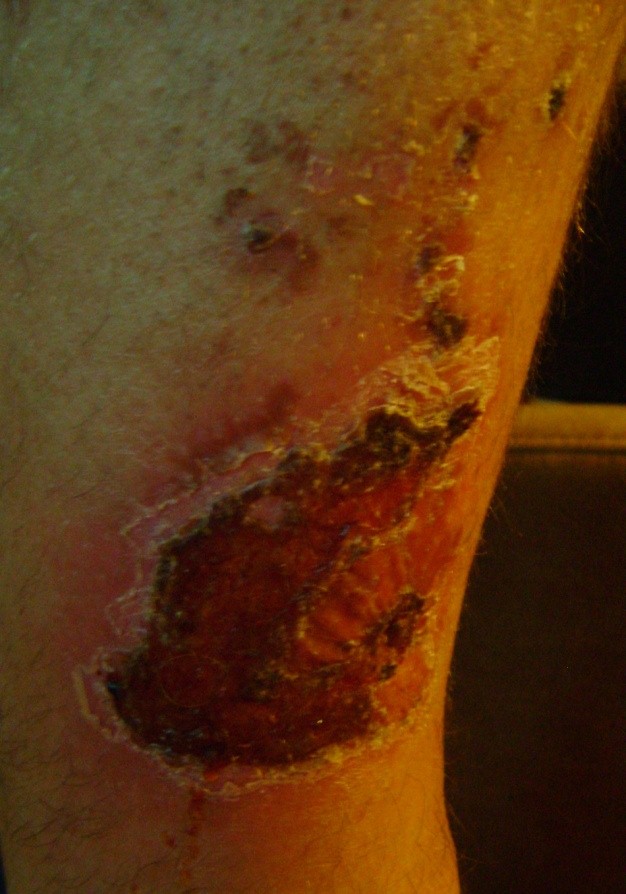
- 13 dní po nehode bolo po konzultácii s odborníkom zahájené ošetrenie pomocou špeciálnych krytí Medisorb. 25. 9. 2012 večer bola na ranu aplikovaná 1 tuba Medisorb G a bola prekrytá sekundárnym krytím Medisorb F. Krytie bolo na rane ponechané 48 hodín. Nekróza bola hydratovaná a pacient začal v rane pociťovať mravčenie.
- 15 dní po nehode – 27. 9. 2012 bolo krytie odstránené a na ranu bol aplikovaný Medisorb P. Okraje boli prekryté dodatočným krytím Medisorb F, aby sa pacient mohol bezstarostne osprchovať.
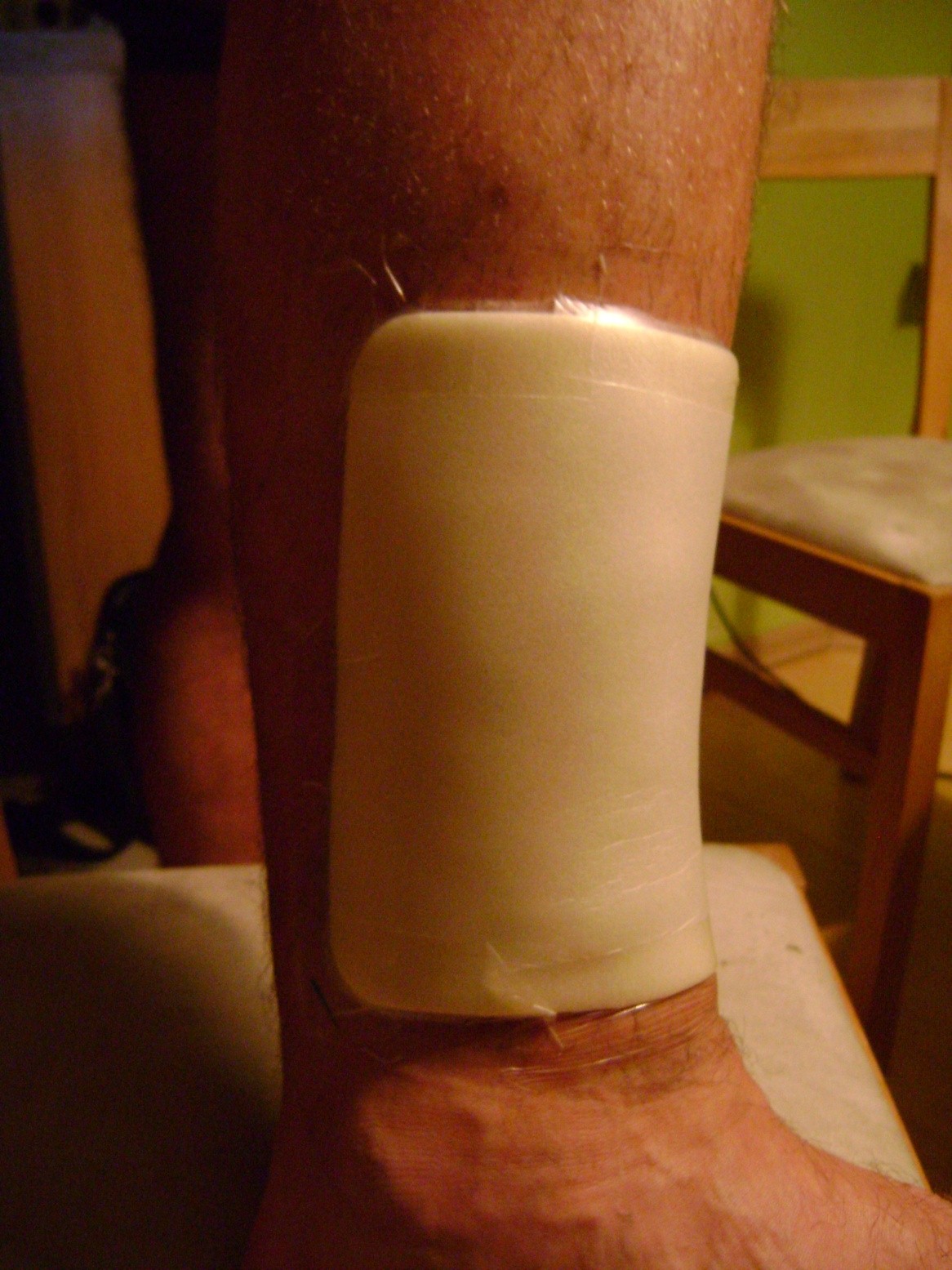
- Po 7 dňoch od aplikácie – 4. 10. 2012 –krytie Medisorb P bolo odstránené. Vzhľad rany:
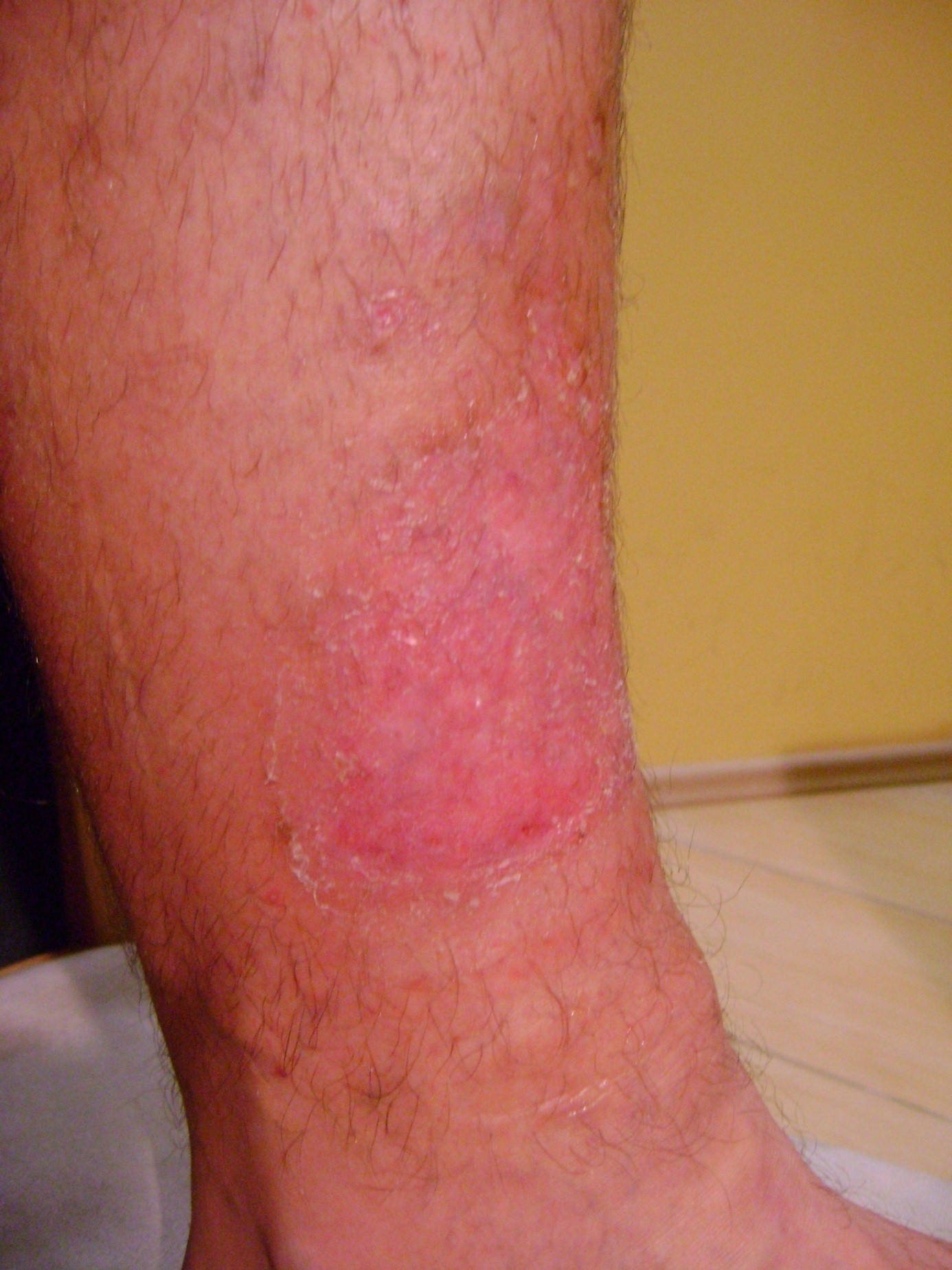
- 10. 2012 – počas nasledujúcich 7 dní pacient na ranu opätovne aplikoval Medisorb P. Poznámka: V tomto prípade by stačil aj Medisorb F.
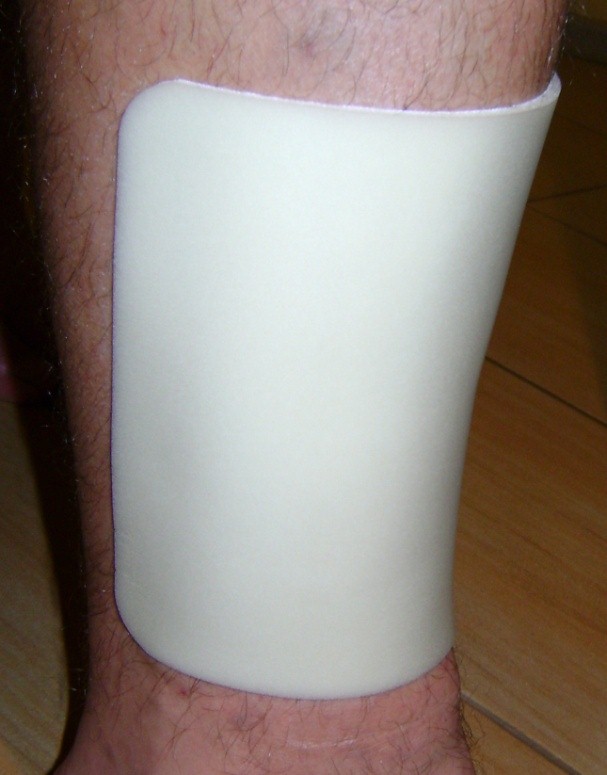
- 10. 2012 – odstránenie krytia Medisorb P.
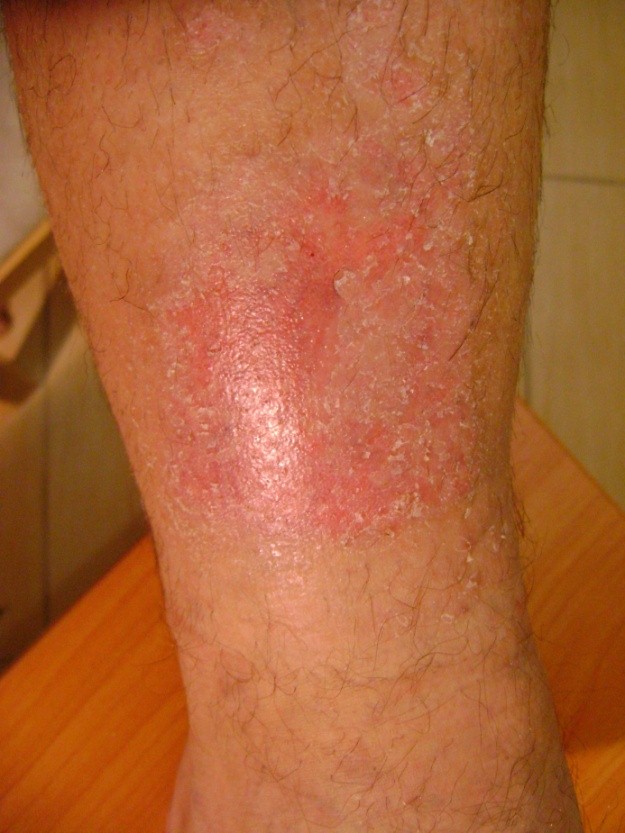
- 10. 2012 – na ranu bolo aplikované krytie Medisorb F na ochranu jemného tkaniva pred trením. Krytie bolo odstránené po 7 dňoch a nebolo použité žiadne ďalšie krytie.
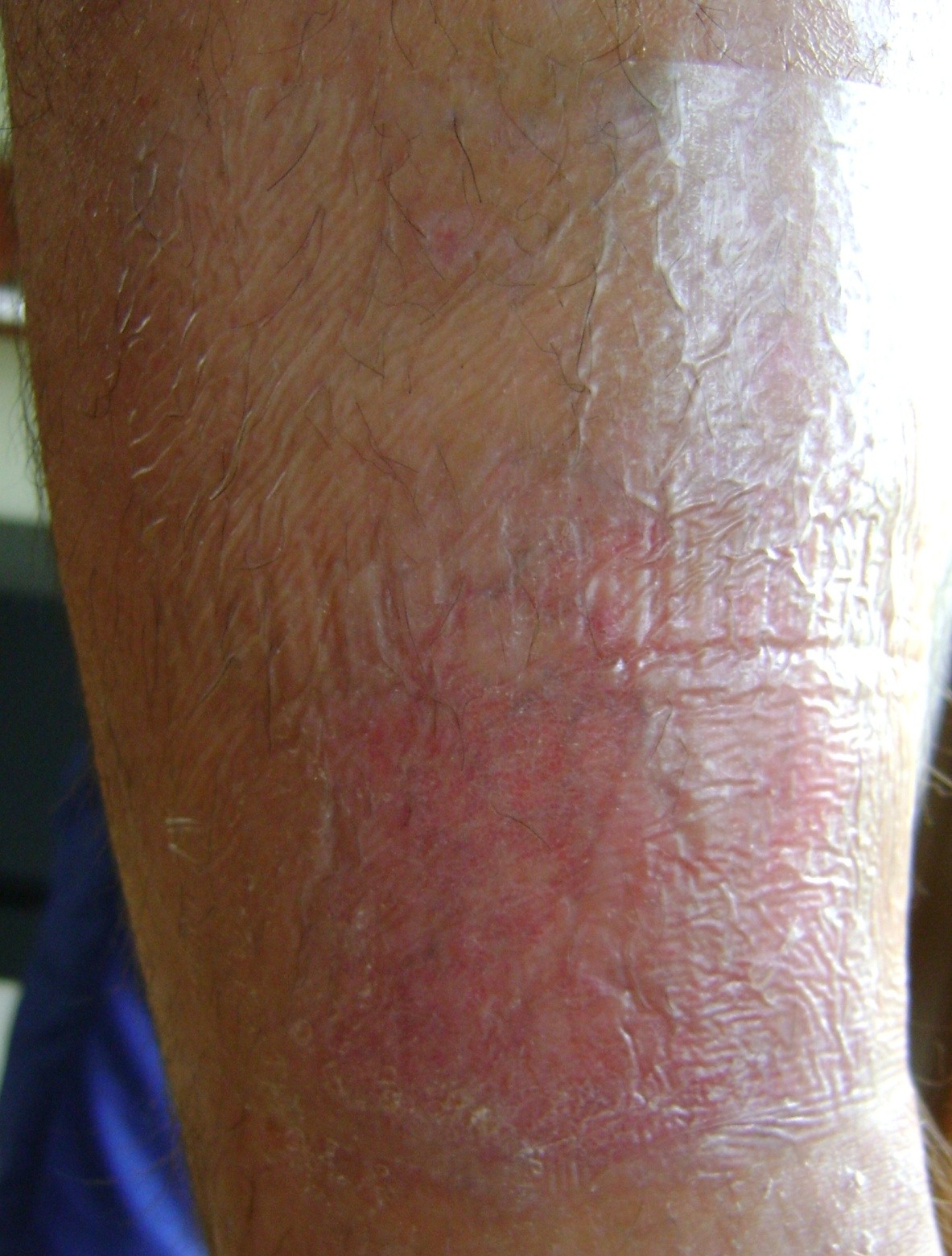
- 17. 12. 2012 – vzhľad miesta, kde sa nachádzala rana.
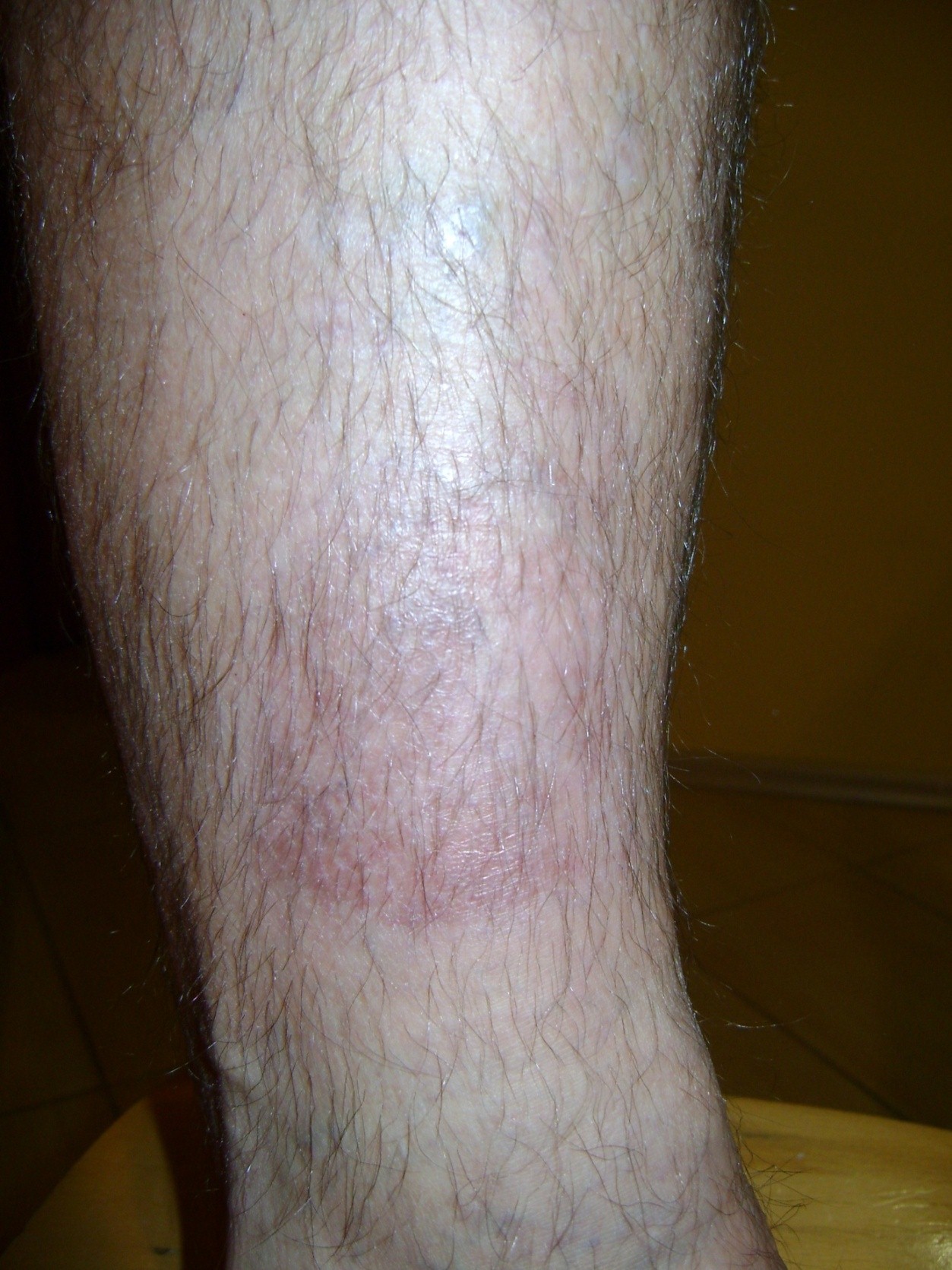
Závery:
Popálenina II. stupňa a/b – veľkosť rany 65 x 50 mm. Počas prvých 12 dní po nehode bola prekrytá len obväzom a raz bola aplikovaná antibiotická masť. Počas nasledujúcich 12 dní sa neprejavil žiadny účinok liečby. Rana bola pokrytá nekrózou.
Liečba krytiami sa začala 13 dní po nehode. Najprv sa použilo hydrogélové krytie Medisorb G a filmové krytie Medisorb F. Krytie Medisorb G malo rozpustiť nekrotickú chrastu a spustiť proces hojenia rany. Medisorb F bolo aplikované len kvôli hydrogélu. Potom bola rana s hydratovaným nekrotickým tkanivom zaistená absorpčným krytím Medisorb P, ktoré malo absorbovať rozpustené nekrotické tkanivo. Po 7 dňoch aplikácie Medisorb P bola rana už v štádiu epitelizácie. Nakoniec bol len na ochranu jemných tkanív aplikovaný Medisorb F.
Celá liečba špeciálnymi krytiami trvala 23 dní – zásadný prelom v hojení rán bol však evidentný už po 9 dňoch.
Na ošetrenie sa použili tieto špeciálne krytia:
- 1 x Medisorb G hydrogélové krytie15 g
- 3 x Medisorb F filmové krytie10 x 12 cm
- 2 x Medisorb P polyuretánové krytie10 x 10 cm
Náklady na aplikované krytia sú asi 40 PLN.
Viditeľné účinky ošetrenia špeciálnymi krytiami sa dostavili po 9 dňoch od ich aplikácie. Po 3 mesiacoch od nehody neboli viditeľné žiadne známky poranenia. Pacient už na nehodu zabudol.
Definícia rany
Rana je porušenie celistvosti kože, sliznice, prípadne orgánu v dôsledku mechanického, termického alebo chemického úrazu.
Medzi mechanicky spôsobené rany zaraďujeme: odreniny, poranenia, rezné rany, bodné rany, pohryznutia a chirurgické rany.
K ranám vzniknutým v dôsledku termického alebo chemického poškodenia zaraďujeme: všetky druhy popálenín a poleptanín – termické, chemické.
Okrem toho existujú určité druhy rán – ťažko sa hojace vredy – vznikajú v dôsledku procesov, ktoré majú chorobný charakter. Medzi chronické rany zaraďujeme: preležaniny (vredy predkolenia), venózne vredy, neuropatické vredy nebo vredy spôsobené infekciou alebo vzniknuté v dôsledku ožarovania či nádorových procesov.
Typy hojenia rán
1.
Ťažko sa hojace rany – hojenie granuláciou
- chýba značná časť tkaniva
- ranu nie je možné fyzicky uzavrieť
- dlhá doba hojenia
- liečba je založená na procesoch rekonštrukcie tkaniva – chýbajúce tkanivo je nahradené granulačným, na ktorom sa rozrastá epitel a vytvára sa jazva
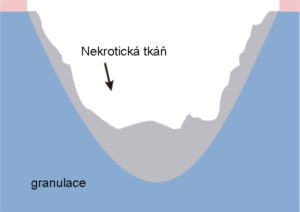
2.Akútne rany – primárne hojenie
- rany chirurgického pôvodu alebo čerstvé úrazové rany
- chýba minimálna časť tkaniva
- okraje sa priblížia pomocou stehov alebo použitím náplasti
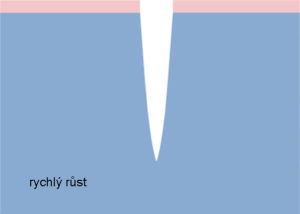
Fázy hojenia
Neexistuje jediné univerzálne krytie, ktoré by bolo vhodné na použitie vo všetkých prípadoch.
Krytia spĺňajú rôzne funkcie: čistiacu, absorpčnú alebo ochrannú. Účinky krytí sa často dopĺňajú, ale žiadne z nich nie je schopné samostatne vyriešiť všetky potreby rany, ktorá prechádza rôznymi procesmi hojenia:
- fáza zápalu (sekrécie),
- fáza granulácie a epitelizácie (rastu),
- fáza zrenia (rekonštrukcie).
Fáza zápalu (sekrécie)
Táto fáza predstavuje odpoveď organizmu na poranenie. Z dôvodu poruchy krvného obehu, rozšírenia a zvýšenia priepustnosti vlásočníc sa objavuje opuch, ktorý sprevádza sekrécia.
Funkcie krytia vo fáze zápalu:
- zastavenie krvácania
- urýchlenie prirodzeného čistenia rany
- absorpcia nadmerného množstva sekrétu
- predchádzanie sekundárnej infekcii
Fáza granulácie a epitelizácie (rastu)
Granulácia – prechod z fázy zápalu do fázy proliferácie, ktorá je kontrolovaná makrofágmi a ďalšími bunkami. Makrofágy sú bunky stimulujúce rast fibroblastov.
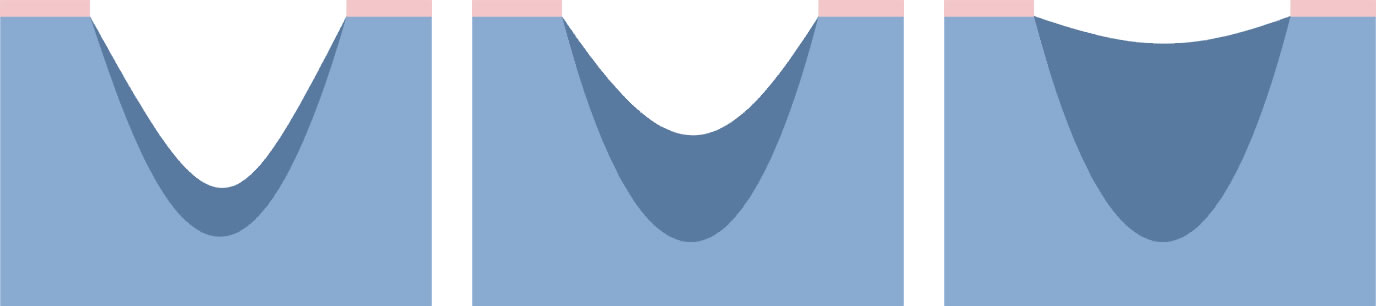
Zúženie rany – veľké množstvo fibroblastov sa mení na myofibroblasty. Sieť spojených myofibroblastov sťahuje okraje rany (0.6-0.7 mm/denne).
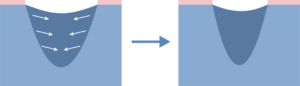
Zúženie rany spôsobuje, že jazva je menšia ako pôvodná rana.
Epitelizácia – nová pokožka, ktorá musí vzniknúť pre úplné uzavretie rany. Bunky pokožky migrujúce z okrajov rany pokrývajú tkanivo, ktoré vzniklo granuláciou a vyvárajú nový epitel.
Funkcie krytia vo fáze rastu:
granulácia
- udržiavanie vlhkého prostredia
- absorpcia nadmerného množstva sekrétu
- ochrana pred mechanickým poškodením
- predchádzanie sekundárnej infekcii
epitelizácia
- udržiavanie vlhkého prostredia
- ochrana jemnej pokožky pri preväzoch
Fáza zrenia
Zrenie – pomalá reorganizácia mikroskopickej štruktúry zjazveného tkaniva, štrukturálna prestavba vedie k zlepšeniu odolnosti jazvy, jej zmenšeniu a vyhladeniu.
Táto fáza môže trvať mesiace a dokonca i roky.
Pri liečbe porúch tvorby jaziev sa používajú:
- lokálne silikónové krytia
- kompresie pomocou obväzov alebo špecializovaných tlakových odevov
- chirurgické zákroky, liečba kortikosteroidmi, laserom a kryochirurgiou
Funkcie krytia vo fáze zrenia:
- vyhladenie jazvy
- zosvetlenie jazvy
- zmenšenie jazvy
Čo je sekrécia z rany (exsudát)?
Exsudát z rany je tekutina, ktorej sa v minulosti dokonca hovorievalo „balzam prírody”. Objavuje sa už v prvej fáze hojenia rany, hneď po úraze.
Exsudát obsahuje veľké množstvo rôznych látok vrátane výživy pre aktívne metabolizujúce bunky:
- malé množstvo červených krviniek
- až šesťnásobne vyšší počet bielych krviniek než krvi
- menej glukózy ale rovnaké množstvo minerálnych látok ako v krvi
- proteíny – medzi nimi sú enzýmy dôležité pre proces hojenia, ktoré zaisťuje očistenie rany a odstránenie poškodených tkanív
V normálne sa hojacej rane sa množstvo exsudátu časom znižuje. V rane, u ktorej je proces hojenia narušený, sa množstvo exsudátu nezmenšuje a udržiavať ho pod kontrolou môže predstavovať značnú výzvu pre použité krytie.
UPOZORNENIE: pre udržanie najlepších podmienok hojenia rany je potrebné optimálne množstvo exsudátu v rane, ktorý zaistí udržanie vlhkého prostredia rany.
Príliš veľké množstvo exsudátu môže rovnako ako jeho nedostatok viesť k spomaleniu procesu hojenia.
Preto je tak dôležitá správna voľba vhodného krytia pre dané množstvo exsudátu v rane. V suchých ranách bez exsudátu by krytie malo zaistiť jej zvlhčenie a u rán s príliš veľkým množstvom exsudátu naopak pohlcovať jeho nadmerné množstvo.
UPOZORNENIE: zmena farby, vône alebo hustoty exsudátu môže byť znamením zmeny stavu rany alebo začiatkom vzniku zápalového procesu / infekcie v rane, čo sú príznaky vyžadujúce vyšetrenie a posúdenie rany odborníkom.
Druh krytia a vhodnosť jeho použitia pri rôznej intenzite sekrécie z rany
| Typ krytia | Intenzita sekrécie | |||
| žiadna | malá | stredná | veľká | |
| čo musí krytie zabezpečiť | zvlhčovať ranu | zadržiavať exsudát | pohltiť nadmerné množstvo exsudátu | pohltiť nadmerné množstvo exsudátu |
| hydrogél | √ | √ | ||
| polyuretánová fólia | √ | |||
| hydrokoloid | √ | √ | ||
| polyuretánová pena | √ | √ | ||
| alginát | √ | √ | ||
Modely liečby ťažko sa hojacich rán
Tradičný model liečby rán
Po storočia boli obtiažne sa hojace rany liečené s použitím rôznych materiálov, ktoré ranu vysušovali.
Tradičný systém liečby rán bol založený na používaní absorpčných obväzov zhotovených z gázy, ktoré:
- zaisťovali absorpciu prebytočného množstva exsudátu,
ALE
- nechránili rany pred vysychaním alebo prechladnutím, čo spomaľovalo čas hojenia,
- nezaisťovali dostatočnú ochranu rany pred vonkajším prostredím, čo mohlo viesť k častým infekciám rán,
- lepili sa k rane, čo viedlo pri preväzoch k poškodeniu nového tkaniva a bolesti,
- pri obmedzenej absorpčnej schopnosti vyžadovali časté preväzy.
Suché hojenie rán je stále najnevhodnejšie u akútnych ranách, pre ktoré je typické primárne hojenie.
Moderný model liečby rán
Od zverejnenia výskumu Georga Wintera bolo jasné, že sa rany hoja výrazne rýchlejšie, pokiaľ hojenie prebieha vo vlhkých podmienkach, pričom je optimálne množstvo exsudátu udržované na povrchu rany. V súvislosti s podmienkami, v ktorých prebieha proces liečby, bola táto koncepcia pomenovaná VLHKÉ HOJENIE RÁN.
Na základe tejto koncepcie bola vyvinutá liečba v uzavretej rane pomocou špeciálneho krytia, ktoré:
- udržiava odpovedajúcu hladinu vlhkosti na povrchu rany, aby vzniklo prostredie optimálne pre hojenie,
- spúšťa autolytické čistenie, čo vedie k rýchlejšiemu čisteniu rany a zahájeniu procesu hojenia,
- zaisťuje tepelnú izoláciu rany, čím umožňuje udržiavanie stálej teploty v rane a urýchľuje proces hojenia,
- zaisťuje dlhodobú absorpciu nadrozmerného množstva exsudátu, čo znižuje potrebný počet preväzov,
- nelepí sa k rane, preväzy sú bezpečné pre novo vzniknuté tkanivo a bezbolestné pre pacienta,
- je vodeodolné a chráni ránu pred vonkajším prostredím, čo minimalizuje riziko vzniku infekcie.
Vlastnosti ideálneho krytia
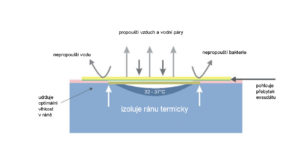
Vlhké hojenie rán je najvhodnejším spôsobom liečby ťažko sa hojacich rán, avšak v súlade s jeho výsledkami je možné takto liečiť aj bežné poranenia, odreniny alebo škrabance.