Žiadne výsledky hľadania
Príčiny
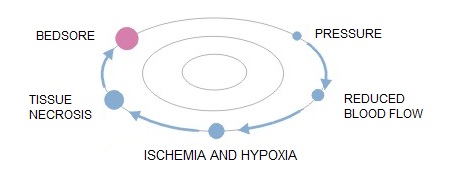
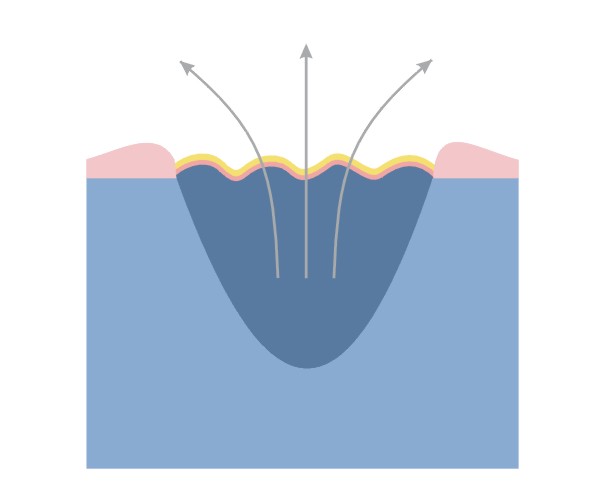
Príčinou dekubitov (nazývaných aj preležaniny, dekubitové alebo tlakové vredy) je nedokrvenie tkaniva v dôsledku dlhotrvajúceho tlaku, ktorý pôsobí na žily a tepny.
Riziko vzniku dekubitov závisí od dĺžky trvania tlaku – čím dlhšie je tlak prítomný alebo čím je sila väčšia, tým väčšia je možnosť vzniku preležanín.
U zdravých ľudí spôsobuje dlhotrvajúci tlak bolesť, ktorá núti k zmene polohy.
Ľudia v bezvedomí a imobilní ľudia nedokážu automaticky uvoľniť tlak a zlepšiť tak krvný obeh, preto patria do skupiny ľudí so zvýšeným rizikom vzniku dekubitov.
Patomechanizmus vzniku preležanín:
- jednoduchý tlak, t. j. tlak vyvíjaný na mäkké tkanivo na jednej strane kosťou a na druhej strane tvrdým povrchom
- trenie povrchu tela pacienta po posteľnej bielizni, napr. pri použití nesprávnej techniky zmeny polôh
- bočné ťahové sily, ktoré pôsobia priamo na telo pacienta
Riziková skupina
Na riziko vzniku dekubitov treba myslieť u všetkých pacientov s dlhodobo zníženou schopnosťou vlastného pohybu, ktorí trávia väčšinu času na lôžku alebo na invalidnom vozíku.
Faktory, ktoré zvyšujú riziko vzniku dekubitov sú:
- vek
- hmotnosť
- nutričný stav
- funkcia zvierača močovej trubice a konečníka
- stav vedomia
- cukrovka, ateroskleróza
- liečba steroidmi
Symptómy
Dekubity sa klasifikujú podľa závažnosti symptómov do 4 alebo 5 štádií. A to:
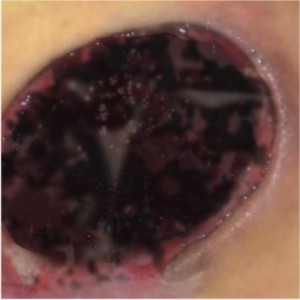
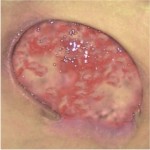
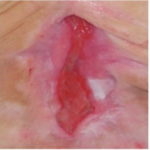
Štádium I: neporušená koža s neblednúcim začervenaním lokalizovanej oblasti zvyčajne nad kostným výbežkom. Oblasť môže byť bolestivá, pevná, mäkká, teplejšia alebo chladnejšia v porovnaní so susedným tkanivom. Mikrocirkulácia zatiaľ nie je poškodená.
- Štádium II: čiastočná strata hrúbky zamše prejavujúca sa ako plytký otvorený vred s červenoružovým lôžkom rany, bez odlupovania. Prejavuje sa ako lesklý alebo suchý plytký vred bez opuchov alebo modrín.
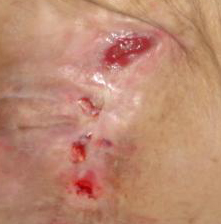 Štádium III: odreniny, praskanie kože a poškodenie kože v celej hrúbke až ku hranici podkožného tkaniva, pľuzgiere, okraje rany sú dobre vyznačené, obklopené edémom a erytémom
Štádium III: odreniny, praskanie kože a poškodenie kože v celej hrúbke až ku hranici podkožného tkaniva, pľuzgiere, okraje rany sú dobre vyznačené, obklopené edémom a erytémom
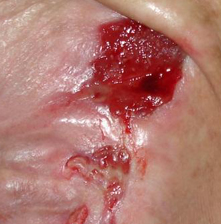 Štádium IV: poškodenie sa rozširuje smerom k podkožnému tukovému tkanivu; ulcerácia môže byť bez infekcie a nekrózy a pokrytá čírym granulačným tkanivom, ale nekróza môže postihnúť aj tukové tkanivo a okolité vrstvy kože. Spodná časť môže byť pokrytá čiernou nekrózou.
Štádium IV: poškodenie sa rozširuje smerom k podkožnému tukovému tkanivu; ulcerácia môže byť bez infekcie a nekrózy a pokrytá čírym granulačným tkanivom, ale nekróza môže postihnúť aj tukové tkanivo a okolité vrstvy kože. Spodná časť môže byť pokrytá čiernou nekrózou.
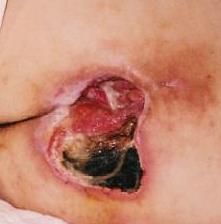
Štádium V: výskyt pokročilej nekrózy, ktorá sa rozširuje smerom k fascii a svalom; poškodenie môže postihnúť aj kĺby a kosti – nepríjemný zápach a hojný hnisavý nekrotický výtok; v rane sú časti čierneho odumretého tkaniva a čierna nekróza
Miesto výskytu
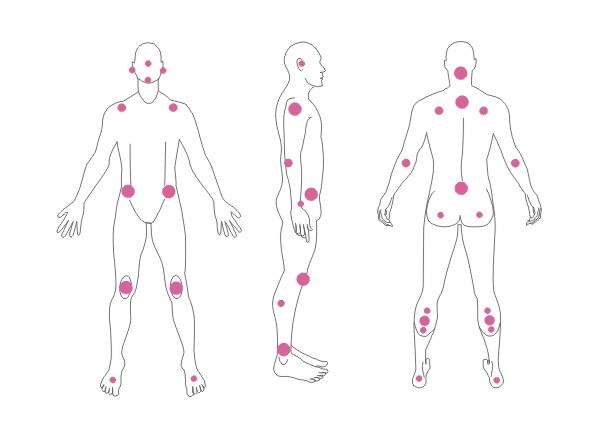
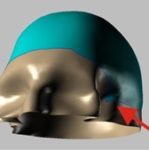
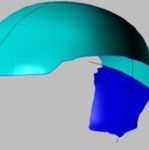
Preležaniny vznikajú na miestach, kde je vzdialenosť medzi výbežkom kosti a povrchom kože najmenšia, t. j. v mieste kontaktu kože s povrchom, kde je najvyšší tlak. Väčšina dekubitov sa tvorí okolo bedrovej kosti, kostrče, zadku, na pätách či bokoch.
Vyššie uvedené obrázky predstavujú bod kontaktu kože s povrchom v rôznych polohách pacienta ležiaceho na posteli.
Kde vyhľadať pomoc a radu
Samozrejme, v prvom rade sa poraďte so všeobecným lekárom.
Ošetrenie dekubitov je v kompetencii lekára a sestry, ktorí absolvovali odborný kurz v liečbe chronických rán. Kompetencie sestier sú obmedzené na liečbu dekubitov štádií 1 až 3.
Niekedy si stav rany vyžaduje chirurgický debridement a následne nás všeobecný lekár nasmeruje k špecializovanému chirurgovi.
Liečba dekubitov je náročná a dlhodobá, a preto, aby bola čo najmenej nákladná a aby bola efektívna, musí byť založená na skutočnej a systematickej spolupráci lekára a pacienta a musí byť spojená s intenzívnou a odbornou starostlivosťou.
Liečba
V prvom rade by mala liečba prebiehať pod dohľadom lekára alebo sestry.
Preležaniny sa liečia lokálne, t. j. rana sa musí zabezpečiť vhodnými obväzmi.
Veľmi dôležitou súčasťou liečby je aj vhodná starostlivosť o pacienta, ktorá zahŕňa:
- zmenu polohy – pacient by nemal ležať na preležaninách
- uloženie pacienta na tlakový matrac
- ochranu boľavých miest špeciálnymi antidekubitnými diskami a podstavcami
- adekvátnu výživu a hydratáciu pacienta
- kontrolu komorbidít
Najúčinnejšou formou liečby je použitie špeciálne navrhnutých krytí na rany, takzvané špecializované alebo pokročilé krytia, ktoré vytvárajú vlhké prostredie na hojenie rán.
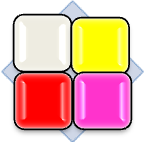
Výber správneho a účinného krytia musí byť založený na správnej diagnóze procesov prebiehajúcich v rane. Na uľahčenie môžete použiť maticu klasifikácie farby rany, ktorá je založená na pozorovaní javov, ktoré prebiehajú v rôznych fázach hojenia.
Matica klasifikácie farby rany:
Čierne rany
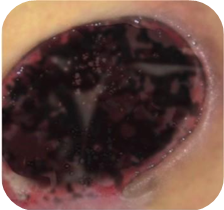
Rany s čiernou nekrózou si vyžadujú:
- udržiavanie vlhkého prostredia
- odstránenie nekrotického tkaniva s cieľom začať proces hojenia
Proces hojenia nenastane pod hrubými vrstvami nekrotického tkaniva; k jeho spusteniu je najprv potrebné odstrániť nekrózu. Máme na výber dva základné spôsoby, ako sa zbaviť nekrózy z lôžka rany:
- chirurgický debridement – mechanické odstránenie nekrotického tkaniva s cieľom odkryť zdravé kožné štruktúry na spustenie procesu hojenia rán
- aplikácia interaktívnych krytí – zahŕňa priloženie krytia na ranu, ktoré stimuluje proces autolýzy, t. j. prirodzeného čistenia rany samotným organizmom. V tomto prípade rozklad nekrózy spôsobujú enzýmy produkované poškodenými bunkami rany
Odporúčané krytia na čierne rany:
- Medisorb G – hydrogélové krytie
Žlté rany
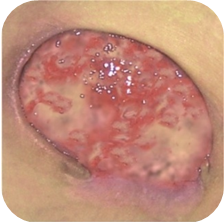
Rany so žltým, kolokvatívnym nekrotickým tkanivom si vyžadujú:
- udržiavanie vlhkého prostredia
- absorbovanie prebytočného exsudátu spolu so zvyškami nekrotického materiálu
Rany s kolokvatívnou nekrózou sú charakterizované zvýšeným stupňom exsudácie. Nekróza v spodnej časti rany je tekutá. Takéto rany poskytujú ideálne prostredie pre rast mikroorganizmov, a preto sú často infikované. Úlohou krytia je v tomto prípade absorpcia exsudátu a nekrotického materiálu, skvapalnenie príliš suchej a príliš hustej nekrózy, ochrana pred vysychaním a pred sekundárnymi poraneniami.
Odporúčané obväzy na žlté rany (v závislosti od hladiny exsudátu a hĺbky rany):
Medisorb A – alginátové krytie – silno alebo stredne exsudujúce rany; povrchové a hlboké rany
Medisorb P – absorpčné krytie – silno alebo stredne exsudujúce rany; povrchové rany
Medisorb H – hydrokoloidné krytie – stredne a málo exsudujúce rany; povrchové rany
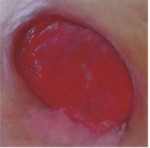
Červené ranyČervené rany s viditeľným granulačným tkanivom si vyžadujú
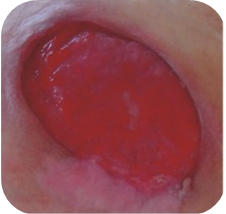
Červené rany s viditeľným granulačným tkanivom si vyžadujú:
- udržiavanie vlhkého prostredia
- ochranu pred sekundárnymi infekciami
- kontrolovanie hladiny exsudátu
Tieto rany vyžadujú okrem udržiavania vlhkého prostredia aj ochranu pred možným mechanickým poranením. Toto je obzvlášť dôležité, pretože dobre vaskularizované granulačné tkanivo je náchylné na poranenia, ktoré spomaľujú proces hojenia a môžu byť zdrojom infekcie. Ďalším dôležitým faktorom je udržiavanie správnej teploty (blízkej telesnej teplote), aby mohli nové bunky rásť optimálnou rýchlosťou.
Odporúčané krytia na červené rany (v závislosti od hladiny exsudátu a hĺbky rany):
- Medisorb A – alginátové krytie – silno alebo stredne exsudujúce rany; povrchové a hlboké rany
- Medisorb P – absorpčné krytie – silno alebo stredne exsudujúce rany; povrchové rany
- Medisorb H – hydrokoloidné krytie – stredne a málo exsudujúce rany; povrchové rany
Ružové rany
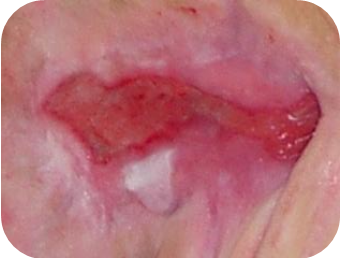
Ružové epitelizujúce rany si vyžadujú:
- udržiavanie vlhkého prostredia
- ochranu citlivých tkanív
Keď sa rana začína pokrývať epidermou, je potrebné ju chrániť pred vysychaním, trením a inými faktormi, ktoré by mohli poškodiť novovytvorené tkanivo.
Odporúčané krytia na ružové rany (v závislosti od hladiny exsudátu a hĺbky rany):
- Medisorb H – hydrokoloidné krytie – stredne a málo exsudujúce rany; povrchové rany
- Medisorb F – fóliové krytie – málo exsudujúce rany
Analýza fáz hojenia rán ukazuje, že rany, ktoré sú v rôznych štádiách hojenia, si vyžadujú ďalšie podmienky, aby proces prebiehal hladko. Je dôležité mať na pamäti, že okrem rôznych štádií hojenia sú rany rôzne aj z dôvodu veľkosti, hĺbky, prítomnosti nekrotického tkaniva a hladiny exsudátu. Všetky tieto vlastnosti vedú k tomu, že každá rana si vyžaduje výber správneho druhu krytia, niekedy aj viacerých krytí, ktoré sa v procese hojenia budú meniť.
V nasledujúcej tabuľke sú uvedené faktory, ktoré môžu spomaliť proces hojenia.
Tabuľka: Faktory spomaľujúce proces hojenia rán
| spomaľujúci faktor | prečo | optimálne podmienky | ako to v optimálnych podmienkach funguje |
| suché prostredie | vlhké prostredie | primeraná hladina exsudátu rany: umožňuje aktiváciu prirodzeného debridementu rany; urýchľuje granuláciu; poskytuje rýchly a správny priebeh epitelizácie | |
| nekrotické tkanivá | hojenie rán je možné až po odstránení mŕtvych tkanív; nekróza môže byť substrátom pre rozvoj infekcie | chirurgické/autolytické čistenie rán | vyčistenie rany umožňuje začiatok fázy granulácie |
| infekcia | všetky mechanizmy v rane majú tendenciu bojovať proti votrelcovi; proces hojenia je brzdený | boj s infekciou | vyčistenie rany umožňuje začatie procesu hojenia rany |
Prevencia
Základné pravidlá:
- systematická zmena polohy tela každé dve hodiny a zníženie tlaku na rizikových miestach pomocou špeciálnych matracov a podložiek na zmiernenie tlaku
- primeraná výživa a hydratácia
- ochrana pokožky používaním doplnkových priedušných pomôcok – plienok, špeciálnych ochranných krytí – polyuretánových filmových krytí a vhodných prípravkov na starostlivosť o pokožku
- dokumentovanie symptómov a zmien polohy
Renata Kobierska
Director of the Nursing Home in Kalisz
Druhy diabetu
Diabetes (cukrovka) je výsledkom nedostatku inzulínu (hormónu produkovaného pankreasom) v tele. Úloha inzulínu je porovnateľná s úlohou kľúča – vďaka nemu sa dostaneme do bytu a vďaka inzulínu sa cukor (glukóza) dostane do buniek tela, kde sa okrem iného premieňa na energiu. Ak je v tele nedostatok inzulínu, cukor sa hromadí v krvnom obehu.
V súčasnosti prevládajú dva typy cukrovky: 1. typ a 2. typ. Príčiny tohto stavu sú rôzne v závislosti od typu ochorenia.
Diabetes 1. typu, predtým nazývaný ako inzulín-dependentný diabetes alebo juvenilný diabetes, je spôsobený úplným nedostatkom inzulínu v dôsledku poškodenia príslušných buniek pankreasu. Vyskytuje sa hlavne u detí a dospievajúcich, odtiaľ pochádza aj jeho názov. Vznik ochorenia nie je úplne známy. Vieme iba to, že je to dané geneticky, čo vedie k narušeniu imunitného mechanizmu a ďalej k poškodeniu beta buniek pankreasu.
Diabetes 2. typu, predtým známy ako non-inzulín-dependentný diabetes, je najčastejšou formou ochorenia. Príčinou býva porucha sekrécie inzulínu beta bunkami pankreasu alebo využitie inzulínu tkanivami. Tento diabetes sa vyskytuje najčastejšie u starších ľudí, u obéznych alebo u ľudí s inými metabolickými poruchami. V počiatočnom štádiu ochorenia sa inzulín vylučuje vo zvýšenom množstve, no zároveň je množstvo nedostatočné pre zvýšené potreby organizmu (inzulínová rezistencia).
V literatúre existuje veľa definícií diabetu a jedna z nich hovorí, že ide o skupinu rôznych geneticky podmienených a získaných metabolických porúch, ktoré sú charakterizované intoleranciou glukózy a hyperglykémiou, postupom času aj vznikom zmien v cievnom systéme, nervovom systéme, resp. iných orgánoch, ktoré sa označujú ako chronické komplikácie diabetu. Príčinou zhoršenej glukózovej tolerancie je nedostatok inzulínu alebo jeho nevhodné pôsobenie v tkanivách. Podľa novej klasifikácie názov „diabetes“ znamená ochorenie s úplným klinickým obrazom a mierne poruchy metabolizmu sacharidov sa nazývajú porucha glukózovej tolerancie. 1
Avšak podľa J. Tatońa je diabetes „veľkou skupinou chorôb a metabolických porúch rôznej etiológie, ktorá je charakterizovaná neustálou, patologickou hyperglykémiou nalačno, medzi jedlami alebo tesne po jedle, ktorá je výsledkom zlyhania sekrécie inzulínu beta bunkami pankreasu alebo zhoršenou odozvou buniek, tkanív a periférnych orgánov“. 2
V roku 1997 Americká asociácia pre diabetes vypracovala nové rozdelenie diabetu, ktoré bolo upravené v roku 2003 a teraz vyzerá takto:
- Diabetes 1. typu – zničenie beta buniek, čo vedie k absolútnemu nedostatku inzulínu
- Diabetes 2. typu – progresívna porucha sekrécie inzulínu a inzulínová rezistencia
- iné špecifické typy diabetu– spôsobené genetickými poruchami funkcie beta buniek a účinku inzulínu, exokrinnými ochoreniami pankreasu, niektorými liekmi alebo chemikáliami,
- gestačný diabetes– diagnostikovaný počas tehotenstva
Klasifikácia diabetu 2. typu podľa Tatońa:
1 Geneticky podmienený:
- výskyt v rodine
- s výskytom erytému po chlórpropamide a alkohole
- spojený so syndrómami spôsobenými genetickými poruchami
- syndróm diabetu 2. typu u mladých ľudí

2 Nutrične podmienený:
-
- hyperplastická obezita
- hypertrofická obezita
- bez obezity
3 Determinanty narušenej reaktivity buniek na inzulín:
- s nadbytkom hormonálnych „antiinzulínových“ faktorov
- s poruchou funkcie inzulínového receptora
Každý z týchto podtypov možno rozdeliť na diabetes 2. typu liečený:
- samotnou diétou
- perorálnymi hypoglykemickými liekmi
- inzulínom 3
Symptómy
Diabetes 2. typu má často latentný asymptomatický priebeh, takže nemôže mať charakteristické symptómy. Toto ochorenie je ako „maska“ a v dôsledku toho je často diagnostikované až vtedy, keď sa príznaky zhoršia alebo keď sa objaví iné ochorenie. „Maskované“ symptómy charakteristické pre diabetes 2. typu zahŕňajú:
- kožné príznaky – svrbenie kože, najmä v oblasti genitálií, vriedky, afty, plesňové infekcie nechtov, zlé hojenie rán, xantómy, vypadávanie vlasov
- gynekologické príznaky – vaginálna bakteriálna infekcia, vaginálna afta, menštruačné poruchy, impotencia
- príznaky nervového systému – necitlivosť, štípanie, pálenie, strata citlivosti – najmä v prstoch na rukách a nohách, nočné kŕče v nohách, slabosť jedného z nervov
- únava, slabosť
- rozmazané videnie
- potraty

Medzi typické príznaky cukrovky 2. typu patria:
- celková slabosť
- zvýšený smäd
- zvýšená chuť do jedla
- chudnutie
- polyúria
- infekcie
- zápal kože a svrbenie 4
Každá bunka nášho tela potrebuje glukózu, teda cukor, ktorý je zdrojom energie a ovplyvňuje normálnu činnosť mozgu, svalov, pečene, obličiek a srdca. Na preniknutie glukózy do buniek je potrebný inzulín. Keď sa bunky stanú proti tomuto hormónu odolnými, cukor sa do nich nedostane, ale cirkuluje v krvnom obehu. To spôsobuje nadmerné množstvo glukózy v krvi (hyperglykémiu) a takzvaný bunkový hlad. Telo pri obrane pred nedostatkom cukru spúšťa mechanizmy zvýšenej chuti do jedla, no pre nedostatok inzulínu sa glukóza z potravy nedostane do tkanív – vylúči sa močom. Nediagnostikovaný diabetes 2. typu vedie k závažným komplikáciám. Môže spôsobiť aterosklerózu, srdcový infarkt alebo mŕtvicu, t. j. stavy spojené s poškodením veľkých krvných ciev. Druhý typ komplikácií vyplýva z poškodenia malých krvných ciev. Medzi ne okrem iného patrí retinopatia (ochorenie oka), ktoré môže viesť až k slepote. Pacienti môžu trpieť aj zlyhaním obličiek a poruchami prekrvenia a inervácie dolných končatín. Vedú k vzniku takzvaných diabetických vredov na nohe – rán a vredov na nohe. Ak sa tento stav nelieči včas, môže viesť k amputácii.
Ako žiť s diabetom
S cukrovkou je možné viesť normálny život za predpokladu, že sa dodrží niekoľko základných pravidiel:
- edukácia, t. j. uvedomenie – pri cukrovke, ako pri každom inom ochorení, je za svoje zdravie zodpovedný sám pacient
- výživa – medikamentózna terapia s vhodnou diétou sa nelíši od tej, ktorá sa odporúča pre zdravých ľudí
- telesné cvičenie – chôdza, športovanie by sa malo stať zvykom, pretože každého človeka dostáva do dobrej fyzickej formy
- lieky – moderná liečba spočíva v terapii, ktorá umožňuje obnoviť podobné procesy, ktoré prebiehajú v tele zdravého človeka.
Literatúra:
- Czyżyk, Encyklopedia chorego na cukrzycę, PWN, Varšava 1992.
- Tatoń, Poradnik dla osób z cukrzycą typu 2, PZWL, Varšava 2002.
- Tatoń, Diabetologia kliniczna, PZWL , Varšava 1986.
- Hien, Cukrzyca, krótki kurs diabetologii, Sprinter, PWN, Varšava 1997.
Príčiny
Syndróm diabetickej nohy sa zaoberá zmenami vyskytujúcimi sa na dolných končatinách u pacientov s cukrovkou.
Príčinou syndrómu diabetickej nohy sú zmeny v cievach (ischémia) a poškodenie nervov (neuropatia). Zhoršenie vaskularizácie a inervácie u diabetických pacientov zvyčajne prebieha súčasne, ale iba jedna z týchto zmien je dominantná. Dominantný faktor určuje typ syndrómu diabetickej nohy, a tak je možné rozlíšiť: ischemický syndróm diabetickej nohy alebo neuropatický syndróm diabetickej nohy.
Obrázok: Syndróm diabetickej nohy – klasifikácia dominantného faktora
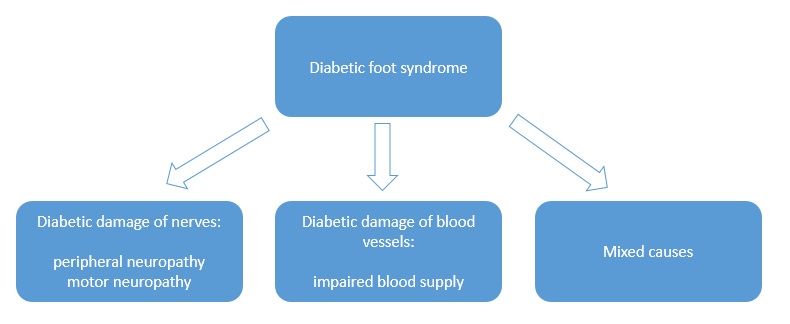
Periférna neuropatia, t. j. periférna neuritída – je jednou z komplikácií dlhotrvajúca hyperglykémie a postihuje výbežky somatických aj autonómnych nervových buniek na oboch nohách. Pacient má znížené vnímanie bolesti, teploty a dotyku v postihnutej nohe, a keďže po úraze alebo stlačení nepociťuje žiadnu bolesť, dochádza často k poškodeniu kože a tvorbe vredov, ktoré si často nevšimneme včas, a preto sa začnú liečiť neskoro. Neskorá detekcia vredov môže byť potom príliš pokročilá na to, aby sa dali úspešne liečiť.
Motorická neuropatia spôsobuje stratu šliach svalov a chodidiel a následne deštrukciu kĺbov. To potom vedie ku koncentrácii záťaže na niekoľkých malých plochách plantárneho povrchu a ďalej k tvorbe kalusu. Výsledkom týchto zmien je deformácia chodidla.
Angiopatia, t. j. poškodenie krvných ciev – poruchy krvného zásobovania sú charakterizované abnormálnym prietokom krvi v nohách, najmä v holennej a fibulárnej tepne. Nekontrolovaný diabetes podporuje rozvoj arteriálnych ochorení. Kontrola obsahu glukózy v krvi je jedným zo spôsobov prevencie; je tiež predpokladom naštartovania procesu hojenia rán.
Preto rozlišujeme:
- neuropatické vredy na chodidlách, ktoré tvoria dve tretiny všetkých vredov diabetickej nohy
- angiopatické vredy na chodidlách (~ 10 %)
- zmiešané vredy na chodidlách (~ 25 %)
Rizikové skupiny
- Ľudia s diabetes mellitus.
- Ľudia s nediagnostikovaným diabetom!
Toto ochorenie postihuje väčšinou ľudí s cukrovkou typu II, t. j. s cukrovkou, ktorá si nevyžaduje podávanie injekcií inzulínu.
Komplikácia diabetickej nohy sa vyskytuje približne u 20 % pacientov hospitalizovaných kvôli diabetu a je príčinou 50 % všetkých amputácií končatín vykonaných na chirurgických oddeleniach.
Symptómy
Neuropatická diabetická noha
Prevládajúce symptómy:
- strata citlivosti na dotyk, bolesť a teplotu
Pacient nepociťuje prítomnosť škodlivého podnetu ako je rezná rana, popálenina, bolesť pri nosení tesnej obuvi, prítomnosť cudzieho telesa v topánke. Necitlivosť na bolesť je základným prvkom spôsobujúcim tvorbu vredov na chodidle. Neuropatická diabetická noha je teplá, so zachovaným prietokom v tepnách, no deformované sú kĺby a kosti chodidla.
U niektorých pacientov sa zmeny objavujú v kĺboch a tvoria sa postupnou deštrukciou malých kĺbov chodidla, čo spôsobuje značnú distorziu chodidiel. Vtedy je potrebné nosiť špeciálnu obuv vyrobenú na individuálnu objednávku. Nosenie bežnej nevyhovujúcej obuvi veľmi často vedie k tvorbe vredov.
Ischemický syndróm diabetickej nohy – angiopatický
Prevládajúce symptómy:
- zvýšená citlivosť na bolesť
Hlavné príznaky sú: bolesť , ktorá zosilňuje zvyčajne v noci, ktorá často sprevádza bolestivé svalové kŕče, brnenie alebo necitlivosť v nohe.
V závislosti od stupňa zúženia a upchatia tepien dolnej končatiny sa na rôznych miestach chodidla objavuje nekróza.
Najťažšou formou ochorenia je upchatie veľkých tepien na dolnej končatine nad kolenom. To vedie k nekróze tkaniva na chodidle a niekedy aj v dolnej časti nohy. Nekróza postihuje väčšinou prsty na nohách. Ischemická diabetická noha sa vyznačuje zachovanou inerváciou pri súčasnom zhoršenom prekrvení končatiny.
Neliečený syndróm diabetickej nohy vedie k amputácii končatiny.
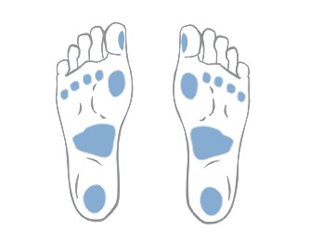
Miesto výskytu
U pacientov s diabetickou neuropatiou sú vredy lokalizované predovšetkým v oblastiach opakovaných poranení a postihujú zvyčajne plantárny povrch chodidla okolo metatarzálnej kosti, päty a prstov. Neuropatické vredy sú zvyčajne bezbolestné.
Okrem toho v dôsledku neuroartropatických porúch dochádza k charakteristickým deformáciám chodidla – tvoria sa ryhované chodidlá, kladivkové prsty, je zmenený spôsob chôdze a v preťažených miestach sa tvoria kalusy (kurie oká), ktoré môžu neskôr spôsobiť nehojenie rán a vredov.
V prípade ischemickej diabetickej nohy chronická hypoxia spôsobí, že chodidlo začne odumierať – opuchne, vznikajú vredy, nekrózy a praskliny, deformujú sa nechty, miznú mäkké tkanivá a celé chodidlo zmodrie.
Liečba
Kompetentnou osobou na nariadenie liečby je špecialista v odbore diabetológie, chirurgie (vrátane cievnej) a ortopédie. Na liečbe sa aktívne podieľajú aj sestry. Najdôležitejšie je udržiavanie hladiny cukru v krvi v optimálnych fyziologických medziach.
Liečba je kauzálna aj lokálna.
Rany sa chirurgicky vyčistia, odblokujú sa zúžené cievy, použijú sa rôzne cievne štepy, ktoré umožnia obísť upchaté tepny, čím sa zlepší prietok krvi v chodidle. Spolu s chirurgickým zákrokom sa kontroluje hladina cukru v krvi a dávkujú sa lieky napomáhajúce liečbe. Okrem inzulínu a antibiotík dostáva pacient lieky, ktoré zlepšujú prekrvenie končatín, znižujú viskozitu krvi, čím jej umožňujú dostať sa do ischemických štruktúr, zlepšujú hojenie rán a zjazvenie. Odporúča sa tiež vhodná strava.
Prevencia
Najpodstatnejšie v prevencii rozvoja diabetickej nohy je správna liečba cukrovky, kontrola a udržiavanie normálnej hladiny cukru v krvi.
Po diagnostikovaní cukrovky by mal pacient:
- prestať fajčiť
- dbať o jemnú a dôkladnú starostlivosť o chodidlá
- systematicky kontrolovať obeh a inerváciu chodidiel
Ak sa vyskytnú na chodidle lézie, včasný zásah lekára často zabráni potrebe amputácie dolnej končatiny.
Každodenná starostlivosť o chodidlá u ľudí s cukrovkou by mala pozostávať z:
- každodenného pozorovania – kontrola prietoku krvi a citlivosti, umývanie v teplej (nie horúcej) vode, jemné a starostlivé osušenie – najmä priestoru medzi prstami
- starostlivosti o nechty – pravidelné strihanie (ale nie príliš nakrátko)
- starostlivého výberu obuvi – mala by byť dostatočne široká, v správnej veľkosti (pacienti s neuropatiou majú z dôvodu zhoršenia citlivosti tendenciu kupovať si príliš malú obuv, menšiu ako nosili doposiaľ), podpätok by mal byť nízky a široký, odporúča sa obuv so šnúrkami
- pred obutím topánok by mal pacient skontrolovať, či vnútri nie sú ostré predmety, vyčnievajúce švy alebo zrolované vložky
- noste neškrtiace a neelastické ponožky vyrobené z prírodných vlákien (príliš tesné ponožky môžu brániť krvnému obehu)
- chráňte chodidlo pred nadmerným: namáčaním, cvičením alebo zahrievaním (napríklad pomocou elektrickej prikrývky alebo iných zdrojov energie)
- nepoužívajte masti na kurie oká – pokiaľ váš lekár neurčí inak
Akékoľvek pozorované zmeny na chodidle, ako je opuch, zmena farby, strata citlivosti, treba čo najskôr konzultovať s lekárom.
Nemožno ignorovať ani drobné rezné rany, kožné praskliny a rany, ktoré je potrebné vždy prekryť sterilným obväzom a ukázať lekárovi pri kontrolných návštevách. Ak nedôjde k pokroku v hojení, odporúča sa urýchlená konzultácia s lekárom.
Beata Ochocka
Štátny konzultant pre epidemiologické ošetrovateľstvo
„V histórii neexistujú žiadne kontrolné skupiny. Nikto nevie, čo by sa stalo, keby sa veci vyvíjali trochu inak“
Cormac McCarthy
Šialený vývoj vírusu – „Všetky sa replikujú cestou rozpustenia a následnej rekonštrukcie“ Roland Wolkowicz, molekulárny virológ zo Štátnej univerzity v San Diegu. „Ohrozuje nás hlad a epidémie?“ – rozhovor s Joelom Cohenom, významným biológom, špecialistom na výskum populácií. To sú len dva príklady správ v médiách za posledné mesiace. Ľudstvo má na prelome storočí mnoho dilem a problémov, ekonomických, politických, týkajúcich sa prístupu k čistej vode a jedlu. Tieto obavy sú zbytočné, keďže základným problémom je a bude ochrana ľudského zdravia. V kontexte nemocničných infekcií patrí medzi príčiny problémov verejného zdravia nevídaný rast multirefraktérnych kmeňov, klesajúci počet nových účinných antibiotík, nedostatok vakcín, komplexné systémy bakteriálnej a vírusovej rezistencie (MDR XMDR – rezistencia baktérie voči niektorým alebo všetkým liečebným skupinám). K nebezpečným javom posledného desaťročia musíme zaradiť aj získavanie bakteriálnych biofilmov systémom „quorum sensing“ – tak trochu súčasná šifra Enigma. Bývalé „nemocničné hyeny“ sa vracajú vrátane Pseudomonas aeruginosa, Acinetobacter baumannii. Výsledkom je alarmujúco rastúca úmrtnosť a výskyt infekcií získaných v nemocniciach medzi pacientmi takmer vo všetkých krajinách. Nároky z dôvodu infekcií sa stali bežným prvkom fungovania poľského zdravotníctva a bežnými činnosťami advokátskych kancelárií špecializujúcich sa na medicínske prípady. Podobne nepriaznivá situácia je aj v oblasti infekčných chorôb. Staré, takzvané recidivujúce nákazlivé choroby („obnovujúce sa infekčné choroby“) sa vrátili. Príkladom obáv z CDC je čierny kašeľ, ktorý v celosvetovom meradle spôsobuje ročne 40 miliónov prípadov ochorení a 350 000 úmrtí. Koncom minulého roka boli zas kvôli detskej obrne vyhlásené mimoriadne výstrahy; varovania prebiehali aj u nás. V 7 krajinách vrátane Egypta, ktorý Poliaci tak ochotne navštevujú, sa začala masívna kampaň dodatočného očkovania, ktorá sa zameriava na 22 miliónov detí mladších ako 5 rokov. Svet stále ohrozuje tzv. „špinavý tucet“; t. j. choroby ako ebola, cholera, mor, tuberkulóza, lymská borelióza a vtáčia chrípka
„V dôsledku rozvoja medicíny vrátane obrovského pokroku v používaní chirurgických a invazívnych postupov sa objavili nemocničné infekcie, HAI.“
.
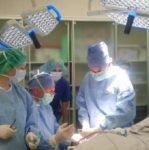
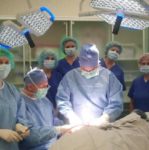
V týchto nebezpečných časoch expanzie virulentných patogénnych mikroorganizmov musíme hospitalizovaným ľuďom zabezpečiť aktuálnu a vysokoúčinnú ochranu pred infekciou vrátane ľudí podstupujúcich operáciu. História chirurgie siaha až do paleolitu a pokračuje cez prvé „operačné smernice operačnej sály“, Hippokratovu prácu, Galenovu prácu, nemocnice v útulkoch a hospicoch až po úspechy Mortona, Bergmana a Mikulicza. Súčasné operačné bloky sú najdrahšie časti nemocníc, ktoré využívajú sekvencie zón so zvyšujúcou sa úrovňou čistoty. Do týchto oblastí sa však oplatí investovať, aby ste dosiahli najvyšší možný štandard liečby. V Poľsku sa už uplatňuje ďalšie nariadenie ministra týkajúce sa odborných a hygienických požiadaviek a vývoja a implementácie blokových zariadení; tieto reštriktívne nariadenia do určitej miery vymáhajú nadmernú kompenzáciu nedoplatkov vzniknutých v mnohých nemocniciach v priebehu niekoľkých desaťročí minulého storočia. Prevencia infekcií v mieste chirurgického zákroku sa nevzťahuje na jednu jednotku nemocnice: operačný blok alebo oddelenie. V prípade oddelenia aj operačného bloku, ale aj v diagnostických laboratóriách a na všetkých ostatných pomocných miestach pre tieto jednotky nie je priestor na voľnosť konania/svojvôľu v správaní personálu. Nemocničné infekcie (HAI) patria k jedným z najbežnejších klinických foriem nemocničných infekcií. Sú príčinou zvýšenej chorobnosti a úmrtnosti pacientov, predlžovania času hospitalizácie, zvýšených nákladov na liečbu, škôd, ale predovšetkým nepriaznivých sociálnych dôsledkov, ako je strata zamestnania vrátane veľmi závažných dôsledkov osobného nešťastia a utrpenia pacientov a ich rodín.
„Výskyt infekčných komplikácií súvisiacich s chirurgickým zákrokom, na ktorý máme vplyv, je možné účinne obmedziť a znížiť na bezpečnú úroveň.“
Okrem iného správnou hygienou liečebného prostredia, hygienou ošetrovaného pacienta, dodržiavaním protiepidemických postupov na chirurgických oddeleniach a ošetrovniach, osobnou hygienou a používaním vhodných perioperačných preventívnych opatrení a všetkými ostatnými činnosťami v oblasti ochrany miesta chirurgického zákroku pred infekciou. Počas rozpočtového obdobia sa oplatí minúť väčšiu časť finančných prostriedkov nemocnice na hygienu a prevenciu infekcií v nemocniciach. Peniaze vynaložené týmto spôsobom prinesú zisk.
Najnovšie údaje o nemocničných infekciách pochádzajú z európskeho prieskumu na mieste uskutočneného v členských krajinách EÚ a z Chorvátska, ktorý sa dodatočne uskutočnil v roku 2012. Zverejňuje ho správa Európskeho centra pre prevenciu a kontrolu chorôb, ECDC. Štúdia vyhodnotila celkovú mieru prevalencie infekcií spojených so zdravotnou starostlivosťou v Európe na 6 %. Poľsko získalo mierne vyššie percento – 6,4 %. Základom celej štúdie boli informácie získané z 947 európskych nemocníc. Naša krajina predložila údaje z 36 nemocníc, ktoré spĺňajú kritériá protokolu; najpočetnejšie v štúdii boli provinčné a odborné nemocnice – 27,8 %, klinické a vysokošpecializované – 19,4 %. V Európe dominovali klinické nemocnice – 31,8 %. Počet pacientov v štúdii bol viac ako 231 000 vrátane poľských pacientov – viac ako 8 000. Podľa mňa je zaujímavý fakt, že antibiotiká užívalo viac európskych ako poľských pacientov – 35 % vs. 31,9 %. Európske liečebné oddelenia zaznamenali úroveň infekcií nad celkovým priemerom pre SSI – 6,9 %. Poľské liečebné oddelenia dosiahli výsledok pod 6 % všeobecnej a liečebnej morbidity – 5,6 %. Pokiaľ ide o najbežnejšiu klinickú formu nemocničných infekcií, infekcie získané v nemocnici sa umiestnili na druhom mieste po pneumónii (Európa 19,6 % vs. Poľsko 20,2 %). Rozdiel medzi týmito dvoma údajmi bol nízky – 0,2 %. Väčšie rozdiely medzi európskymi a poľskými údajmi sa týkajú infekcií na pediatrických oddeleniach.
Správy z poľských výskumných centier z posledných rokov ilustrujú dôležitosť problému HAI u pacientov podstupujúcich chirurgický zákrok. Dvojročná štúdia Giedrys – Kalemba na populácii takmer 300 príjemcov obličiek v Západnom Pomoransku dokázala, že v transplantológii ide o veľmi dôležitý klinický problém. V tejto štúdii sa infekcia v mieste chirurgického zákroku, ktorá bola diagnostikovaná u pacientov po transplantácii obličky, umiestnila na treťom mieste s mierou 7,6 % v skúmanom klinickom centre a 12,9 % v nemocnici provinčnej úrovne. Treba poznamenať, že rastúcemu počtu vetiev v prostredí transplantácie orgánov a tkanív chýba prirodzená mikroflóra.
Dokument Európskeho centra pre prevenciu a kontrolu chorôb, ECDC, podrobne opisuje definície infekcie v mieste chirurgického zákroku (HAI, SSI). Boli vyvinuté medzinárodnou skupinou expertov v roku 2009 s cieľom zjednotiť kritériá diagnostiky infekcií v rámci ich monitorovania vo všetkých krajinách Európskej únie a spolupracujúcich krajinách. Vychádzajú najmä z doteraz používaných definícií IPSE/HELICS a sú doplnené o definície CDC infekcií novorodencov v USA. V rozsahu definície SSI boli zvýraznené a podrobne opísané pojmy: povrchová infekcia v mieste rezu, hlboká infekcia v mieste rezu a infekcia orgánu/miesta. Rozpoznanie týchto prípadov je založené na kritériu klinických symptómov, izolácie mikroorganizmov a výskytu symptómov.
Je potvrdené, že riziko prevalencie SSI koreluje s rizikom zákroku a závisí od celkového stavu pacienta. Pravdepodobnosť výskytu SSI pri rovnakej liečbe u pacienta s nízkym rizikom – u pacienta s vysokým rizikom môže byť dokonca niekoľkonásobne vyššia. V literatúre sa uvádza, že výskyt infekcií po operácii na čistom mieste je približne 2 %, v znečistenej, infikovanej zóne môže dosiahnuť až 30 %.
„Kontrola infekcií je základným štandardom pre správnu starostlivosť o hospitalizovaných, operovaných pacientov.“
Program kontroly infekcií na mieste chirurgického zákroku by mal zahŕňať štúdiu, kontrolu a analýzu mnohých otázok, vykonávanú v spolupráci s mnohými oddeleniami nemocnice: technické, funkčné a hygienické podmienky, organizácia práce, skrátenie dĺžky pobytu pacienta v nemocnici pred operáciou, implementácia súboru základných krokov k príprave pacienta na operáciu, systém dohľadu a kontroly dodržiavania hygieny rúk, asepsy a antisepsy, správne plánovanie zákrokov, profylaktické užívanie antibiotík, cielená antibiotická terapia/antibiotická terapia, úroveň izolácie, aktívne sledovanie infekcií a alarmujúcich faktorov, kontinuálne školenia, hygiena oddelenia, nakladanie so spodnou bielizňou a zdravotníckym odpadom, odborná kontrola, imunizácia a zdravotný dohľad personálu v súlade s požiadavkami používania liekov a zdravotníckych pomôcok.
K faktorom zvyšujúcim riziko nemocničných infekcií chirurgického miesta, spomenutým na začiatku článku, treba zaradiť aj výzvy v oblasti dekontaminácie: čistenie, dezinfekcia a sterilizácia špecializovaného vybavenia na chirurgických oddeleniach. Postupy pre lekárske, ošetrovateľské a asistenčné výkony prechádzajú veľmi dynamickými zmenami. Na jednej strane zmeny generujú pokrok, poskytujú prístup k efektívnym a rýchlym liečebným postupom, na druhej strane nové technológie a materiály na liečbu, ako sú implantáty, krytia na rany, drenážny systém, dezinfekcia kože, chirurgické techniky, nesprávne aplikované a dekontaminované lekárske zdravotnícke pomôcky, môžu byť zdrojom nežiaducich udalostí.
Každá inštrumentalizácia na každom chirurgickom oddelení podporuje infekciu a asepticky vykonaný zákrok znižuje riziko niekoľkonásobne. Ďalšou dôležitou príčinou infekcií u pacientov podstupujúcich liečbu je opakované narušenie prirodzenej kožno-slizničnej bariéry. Je veľmi nebezpečné a spôsobuje vysoké riziko hematogénnych infekcií. Cievne dráhy, výživa, parenterálna výživa, testy (atď.) sú bránami pre desiatky potenciálnych infekcií. Koľko vedomostí o infekciách a starostlivosti je potrebných u ľudí pracujúcich na chirurgických oddeleniach! Ale liečba a starostlivosť nie sú len ambulantné; zahŕňajú aj prvky psychológie, „liečbu slovami“. Jednou zo základných, spoľahlivých zásad prevencie infekcií bola, je a zostane hygiena rúk. Ide o najjednoduchší spôsob prevencie infekcií v mieste chirurgického zákroku, pretože ich najčastejšou príčinou je prenos baktérií medzi pacientmi na rukách personálu. Hygienu rúk je potrebné chápať komplementárne, čo znamená, že ju treba aplikovať ju u všetkých vrátane personálu, pacientov a návštevníkov, nemocničného kaplána, laboratórneho asistenta, rádiológa, odborníka na výživu, stážistov a študentov. V Poľsku už viac ako rok prebieha kampaň WHO podporovaná mnohými jednotlivcami a inštitúciami, ktorej cieľom je zvýšiť disciplínu dodržiavania čistoty rúk v zdravotníckych zariadeniach „Čistá starostlivosť je bezpečnejšia starostlivosť“. Nemocnice počítajú množstvo spotrebovaných zdrojov, uskutočnené konferencie, akcie a výzvy. Tie sú potrebné, ale s nádejou predpokladám, že príde čas (prirodzene ako výsledok práce v oblasti už základného vzdelávania), keď sa tento lacný a jednoduchý návyk stane súčasťou nášho profesionálneho kréda ako prirodzený reflex, bez ktorého nebudeme vykonávať konkrétne úkony u pacienta a v liečebnom prostredí.
Prítomnosť rôznych rezistentných kmeňov baktérií v etiológii infekcií v mieste chirurgického zákroku si vyžaduje dôkladné znalosti a náležitú kontrolu zo strany nemocničného tímu pre kontrolu infekcií. Od celého terapeutického tímu na čele s primárom oddelenia zameraným na problematiku nemocničných infekcií, ako aj od ošetrujúceho lekára pacienta by sa však malo vyžadovať rýchle rozpoznanie infekcie, včasné nasadenie terapie na základe antibiogramu a široko chápaná spolupráca s odborníkmi na epidemiológiu. Na svete neexistujú žiadne také nemocnice, kde ich vlajkové lode budú mať nulovú mieru infekcií získaných v nemocniciach. Táto situácia je neprijateľná! Toto je zlá vlajková loď. Nemocničné infekcie boli, sú a budú nevyhnutnou sprievodnou zložkou liečby, najmä hospitalizácie. Je však potrebné ich minimalizovať a kontrolovať. Nielen podľa môjho názoru dosiahlo poľské epidemiologické ošetrovateľstvo za posledných pätnásť rokov mnoho úspechov a najúčinnejšie prispelo k zmene obrazu boja proti infekciám, spoluvytvára moderný model kontroly infekcií. Je tu miesto pre každého. Tieto úspechy prinášajú o to väčšiu radosť, keďže v nie celkom uspokojivej ekonomickej situácii nemocníc je zavádzanie v zahraničí overených zariadení a riešení oveľa náročnejšie. Podľa môjho názoru, súčasné liečebné postupy tieto riešenia zahŕňajú a čo je hlavné, tieto postupy v praxi fungujú. Všetky záznamy sú teraz pre lekárov algoritmom postupu, ale v súvislosti s infekciami konanie v súlade s postupom potvrdzuje obavy o bezpečnosť pacienta. Jedným z celosvetovo najrozšírenejších hodnotení stavu pacienta pred operáciou je škála ASA. Hodnotí zdravie v závislosti od základného ochorenia a klinického stavu; štúdie ukazujú, že výsledky meraní vykonaných použitím škály korelujú s výskytom SSI. Čím viac rizikových faktorov, tým vyššie riziko komplikácií a smrti pacienta. Obraz súčasnej infektológie spôsobuje, že chirurg sa musí zaoberať nielen výzvami v oblasti terapie a diagnostiky, ale aj mikrobiológie.
„Infekčné komplikácie výrazne oneskorujú zotavenie pacienta po vykonanej operácii. Závažným zdrojom infekcie sú mikróby kolonizujúce kožu a sliznice pacienta.“
Takmer polovica infekcií po operácii v čistej oblasti je výsledkom kontaminácie vlastnej flóry pacienta. Riziko SSI sa zvyšuje v dôsledku prítomnosti nebezpečných zápalov v tele pacienta a hematogénnou cestou translokovaných baktérií do rany. Významným problémom u chirurgických pacientov je nosičstvo kmeňov Staphylococcus aureus, núdzovou situáciou je nález rezistentného kmeňa MRSA u pacienta. V prítomnosti nemocničných epidemiológov by mali byť sledované skupiny pacientov (príjemcovia orgánov, pacienti s veľkou imunitnou nedostatočnosťou, dlhodobo liečení antibiotikami, nachádzajúci sa v dlhodobej starostlivosti a na JIS, ostatní s vysokým indexom rizika infekcie), a pri prijatí alebo pred plánovaným prijatím na oddelenie by sa im mal odobrať diagnostický materiál na vykonanie dekolonizácie. Patria sem: eradikácia nosovej časti, dekontaminácia tela, použitie izolácie ako primárneho prostriedku ochrany pred prenosom infekcií a pre chirurgické oddelenia nebezpečným prepuknutím epidémie, ktorá môže rýchlo znemožniť alebo brániť normálnemu rytmu práce na oddelení. Nedávne štúdie ukázali, že výhody jednoduchých a nenákladných postupov dekolonizácie sú účinnejšie, než sa pôvodne predpokladalo v porovnaní s podávaním liekov, vrátane vankomycínu. Treba dodať ďalšie varovanie. Koncom minulého roka sa k poľským epidemiológom začali dostávať veľmi znepokojivé informácie o výrazne vysokom percente infekcií MRSA v poľských nemocniciach v posledných štúdiách. Takže ďalšia „nemocničná hyena“ ukazuje svoju nemilosrdnú tvár a MRSA zostáva jedným z najdôležitejších faktorov, ktoré spôsobujú infekcie v mieste chirurgického zákroku. Vzhľadom na problematiku SSI je potrebné upozorniť na významný problém pre chirurgiu, týkajúci sa infekcií spôsobených Clostridium difficile, ktorých hlavným dôvodom je okrem iného antibiotická liečba. Je nutné diagnostikovať každú hnačku. Časť pacientov liečených na chirurgických oddeleniach spĺňa kritériá pre rozvoj tejto infekcie; je dôležité, aby sa správanie personálu vyznačovalo prísnym dodržiavaním režimu proti riziku environmentálnej kontaminácie spórami. CDI sprevádzajúca pacienta po operácii výrazne zhoršuje proces hojenia. U 28 % pacientov s primárnou infekciou Clostridium difficile možno pozorovať relaps.
Znižovanie rizika vzniku SSI
V tejto časti článku o tak nemenne dôležitom probléme pre operovaných pacientov, ich rodiny a pre nás lekárov, napĺňajúcich a z rôznych častí podporujúcich bezpečný proces pobytu pacienta v nemocnici, je možnosť pripomenúť niekoľko aspektov odporúčaní pre zníženie rizika rozvoja SSI, ktoré som na základe môjho názoru v pozícii štátnej konzultantky uviedla v roku 2010:
- v deň pred operáciou a v deň operácie pripraviť pokožku pacienta kúpaním celého tela s použitím profesionálnych antiseptík,
- u pacientov s potvrdenou bakteriálnou kolonizáciou alebo infekciou spôsobenou meticilín-rezistentným Staphylococcus aureus je potrebné vykonať dekontamináciu kože pomocou biocídu s preukázanou účinnosťou,
- v deň operácie, v celkovej anestézii, vykonať u pacienta dezinfekciu ústnej dutiny s použitím profesionálneho antiseptika na redukciu bakteriálneho bio filmu,
- ak v okolí miesta rezu nemožno ponechať ochlpenie, predoperačné odstránenie ochlpenia je potrebné vykonať v čo najkratšom čase od začiatku operácie reznými alebo depilačnými metódami (čepeľ sa musí použiť len raz),
- pri operačných výkonoch by sa mal používať odev a bariérové materiály,
- mali by sa dôsledne dodržiavať zásady perioperačnej antibiotickej profylaxie,
- mal by sa obmedziť počet osôb na operačnej sále,
- na oddelení a v operačnom krídle by sa mali bezpodmienečne dodržiavať aseptické a antiseptické pravidlá,
- zdravotnícke pomôcky by sa mali používať v súlade s predpismi a pravidlami sterility produktov a tiež by sa mal dodržiavať spôsob ich používania,
Úvod do chirurgie, techniky pre miniinvazívnu chirurgiu (MIS), robotizácia, koncepty perioperačnej medicíny a myšlienka integrovaných operačných krídel umožňujú chirurgom využiť svoje schopnosti vo zvýšenej miere a personálu pohodlnejšiu prácu. Bude to stačiť na zbavenie pacienta nepriaznivých následkov, komplikácií a predovšetkým na odstránenie alebo zníženie SSI? Podľa mňa nie. Vedomosti, pracovitosť a svedomitosť personálu sú základom efektívnej prevencie nemocničných nákaz. Pri kontrole infekcií je dodržiavanie odporúčaní kľúčom k úspechu, do ktorého by sa mal zapojiť aj pacient a jeho rodina. Na chirurgických oddeleniach sú neoceniteľné postupy hygieny rúk, prevencia katétrových infekcií, perioperačná prevencia, postupy u pacienta s KPC, MRSA a Clostridium difficile. Poľská asociácia sestier v epidemiológii vo svojich vedeckých zápisníkoch a štvrťročníku „Epidemiológia sestier“ odkazuje na mnohé aspekty ochrany pred nemocničnými infekciami týkajúcimi sa zdravotníckeho personálu; tieto postrehy sú dostupné a môžu byť veľmi dobrým a spoľahlivým doplnkom klinických poznatkov o liečbe.
Na záver…
Čo komplikuje rizikovú situáciu? Možno by stálo za to pozrieť sa na tento zmysluplný zoznam, do ktorého história infekcií po mnohých rokoch opäť pridala ďalšie riadky:
- preľudnenie a jednoduchšia migrácia medzi krajinami,
- starnutie populácie, imunologické poruchy,
- zhromažďovanie exponovaných osôb (tok pacientov v nemocniciach),
- odolné bakteriálne patogény,
- prekonávanie bariér medzi druhmi,
- nedostatok zdravotníckeho personálu.
- zneužívanie liekov a antimikrobiálnych látok (selekcia rezistentných kmeňov)
- invazívnosť lekárskych zákrokov,
- náhrada zvierat, potravy, rastlín.
Čakajúc na „zázračné lieky“, akými boli kedysi penicilín a následne po nich terapeutiká, by sme sa v tejto fáze liečby mali riadiť princípom „čistota nám a našim pacientom prinavráti zdravie…“ a nevyhnutne dodržiavať pokyny a lekárske postupy, ktoré zabraňujú infekciám.
Literatúra:
- Deptuła A. Pierwsze ogólnopolskie badanie występowania zakażeń związanych z opieką Zdrowotną i stosowania antybiotyków (EU-PPS HAI&AU) – różnice pomiędzy Polską a Europą, Kraków: XX Zjazd PTZS; 2013
- Giedrys – Kalemba S. Zakażenia u pacjentów po przeszczepieniu nerki – doświadczenia własne Kraków: XX Zjazd PTZS; 2013
- Izydorczyk E. Pracapielęgniarki na bloku operacyjnym, Magazyn Pielęgniarki Operacyjnej 8/2013
- Bober – Gheek B, Fleischer M Podstawy Pielęgniarstwa Epidemiologicznego, Warszawa: CKPPIP; 2002
- Definicje zakażeń związanych z opieką zdrowotną (HAI), ECDC, NPOA, www.antybiotyki.edu.pl
Hanna Szymkiewicz
Európske centrum dlhodobej starostlivosti
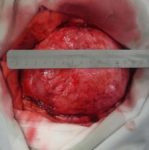
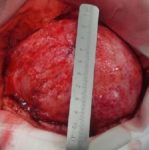
Rana predstavuje porušenie integrity kožného krytu, ktorý môže zahŕňať taktiež hlbšie tkanivá a orgány. Vznik rany môže byť zapríčinený vonkajšími alebo vnútornými faktormi, ktoré môžu súvisieť s fyziologickými poruchami. Veľkosť a hĺbka rany závisí od faktorov, ktoré ranu spôsobili, intenzite pôsobenia faktorov, miesta atď.
Delenie rán z hľadiska faktorov ich vzniku:
>> exogénne príčiny:
- mechanické (rezné rany, bodné, strelné)
- termické (popáleniny, omrzliny)
- chemické (poleptanie)
- elektrické (popáleniny)
>> endogénne príčiny
- vredy (vredy predkolenia, preležaniny, diabetická noha) – napr. v dôsledku poruchy obehovej sústavy
Delenie rán z hľadiska doby hojenia:
- akútne – hojenie kratšie ako 8 týždňov
- chronické – hojenie trvá viac ako 8 týždňov
Delenie rán z hľadiska spôsobu hojenia:
- akútne rany – rezné alebo chirurgické rany, ktoré majú rovné okraje a u ktorých nechýba veľká časť tkaniva. Takéto rany sa uzatvárajú zašitím, pomocou svoriek alebo obväzu. Hojenie prebieha nekomplikovane a trvá 6-7 dní. Ide o najpriaznivejší vývoj hojenia a býva označovaný ako primárne horenie rán (per primam intentionem).
- chronické rany – rany, u ktorých chýba významná časť tkaniva alebo je prítomná infekcia. V tomto prípade nie je možné pritiahnuť okraje rany k sebe. Rany tohoto typu sa hoja granuláciou – po zápalovej fáze nasleduje fáza proliferácie, pri ktorej je chýbajúce tkanivo doplnené granulačným. Tento proces sa nazýva sekundárnym hojením.
Sekundárne hojenie rán
Sekundárne hojenie rán sa týka chronických rán – preležanín, vredov a komplikovaných rán spôsobených exogénnymi faktormi, napr. chirurgických rán s komplikáciami. Proces ich hojenia je možné rozčleniť do 3 fáz:
- zápalová fáza (čistiaca)
- proliferácia (granulácia)
- zrenie
Pre zápalovú fázu je charakteristická zápalová reakcia a bolesť. Organizmus sa snaží zničiť baktérie, ktoré prenikli do rany po narušení kože. Objavuje sa sekrécia. Odumreté tkanivo je vylúčené alebo ho telo vstrebe. Rana sa pokryje krvnou zrazeninou, ktorá ju chráni pred mikroorganizmami.
V proliferačnej fáze sa množstvo exsudátov znižuje, rana je užšia. Za ňou nasleduje granulácia – rana sa zapĺňa tkanivom. Nasleduje epitelizácia – rana sa začína pokrývať novou kožou.
Vo fáze zrenia prebieha proces prestavby už zahojenej rany. Pevnosť jazvy sa čo najviac približuje nepoškodenej pokožke.
Priebeh procesu hojenia a doba jeho trvania závisí od mnohých faktorov: na celkovom stave pacienta – jeho veku, stravovacích návykoch a iných ochoreniach; od druhu rany, jej umiestnení, spôsobe jej uzdravovania, čistote a dobe, ktorá uplynula od vzniku zranenia po ošetrenie.
Jolanta Machańska
Vzdelávací pracovník pre problematiku diabetu
Cukrovka je závažný a narastajúci zdravotný problém. Postihuje ľudí v akomkoľvek veku a vo všetkých krajinách. Ide o ochorenie, ktoré trvá od svojho vzniku počas celého života pacienta, zvyčajne niekoľko desiatok rokov.
„Je jedným z hlavných priamych a nepriamych pôvodcov zdravotného postihnutia – slepoty, zlyhania obličiek, gangrény a amputácie dolných končatín, závažnosti ischemickej choroby srdca, cievnej mozgovej príhody a predčasnej úmrtnosti.“

Komplikácie diabetu môžu byť akútne, t. j. stavy, pri ktorých sa náhle objavia hlboké metabolické poruchy, zvyčajne spojené s poruchami rovnováhy tekutín a elektrolytov a acidobazickej rovnováhy, ktoré rýchlo vedú k výraznému zhoršeniu celkového stavu, strate vedomia a niekedy aj smrti. Druhou skupinou komplikácií sú chronické ochorenia, t. j. špecifické skupiny porúch a symptómov, ktoré sú klinickým exponentom zmien ciev, nervov a iných orgánov, ktoré sa objavujú pri cukrovke a prispievajú k invalidite a predčasnej úmrtnosti.
AKÚTNE KOMPLIKÁCIE
Akútne metabolické poruchy – diabetická kóma v skutočnosti nie je komplikáciou cukrovky, ale dôsledkom nedostatku inzulínu. V období pred objavením inzulínu bola považovaná za konečné štádium choroby. V súčasnosti sa objavuje iba vtedy, ak existuje nesprávna liečba alebo ak neexistuje žiadna. Diabetická kóma môže mať rôzny priebeh, ktorý vyplýva zo samostatných patogénnych mechanizmov vedúcich k tomuto stavu.
V súčasnosti sa rozlišujú tieto typy:
- diabetická ketoacidóza
- závažná diabetická hypoglykémia
- hyperosmolárna neketotická kóma
Diabetická ketoacidóza
Vyskytuje sa najčastejšie (hlavne u pacientov s diabetom 1. typu – juvenilný diabetes, absolútny nedostatok inzulínu) a je najznámejší. Vyvíja sa v priebehu diabetickej ketoacidózy, ktorá postihuje najmä ľudí úplne zbavených beta buniek pankreatických ostrovčekov.
Príčiny:
- infekcie, najmä hnisavé, kde rýchlo rastúca inzulínová rezistencia vedie k zvýšenému dopytu po inzulíne
- ťažké systémové ochorenia, ako je infarkt myokardu, mŕtvica, zápal pľúc a veľké chirurgické zákroky
- tehotenstvo s inzulínovou rezistenciou a zvýšenou potrebou inzulínu
- nedostatočná edukácia pacienta – často nevedomí pacienti prerušia podávanie inzulínu pre stratu chuti do jedla (horúčka) a strachu z hypoglykémie.
Klinický obraz je pomerne rôznorodý a intenzita a typ bežných ochorení a symptómov sa nerozvíja vždy paralelne s výsledkami laboratórnych testov.
Symptómy je možné prezentovať v niekoľkých skupinách:
Následky dehydratácie: veľmi veľký smäd, polyúria dosahujúca niekoľko litrov denne, suchý jazyk a sliznice, suchá pokožka, mäkké očné buľvy. Spočiatku dochádza k zvýšeniu telesnej teploty, ktorá, pri absencii infekcie, neskôr prechádza do podchladenia, poklesu krvného tlaku, najmä u starších ľudí, v extrémnych prípadoch do straty pulzu a objavujú sa podliatiny distálnych častí tela.
Gastrointestinálne poruchy: zvracanie zvyškov, bolesti brucha – v extrémnych prípadoch falošné peritoneálne príznaky (ketotické brucho), zväčšenie pečene.
Poruchy dýchania: Kussmaulovo dýchanie (dýchanie naháňaného psa) – hlboké a namáhavé, charakterizované štyrmi fázami: nádych – pauza – výdych – pauza, v dychu cítiť acetónový zápach – pach zhnitých jabĺk.
Poruchy vedomia: pri rozvíjajúcej sa ketoacidóze možno rozlíšiť štyri štádiá:
- únava, porucha rovnováhy a zraku
- stav ospalosti, abnormálne myslenie
- hlboký spánok so zachovanými reakciami na bolestivé podnety: oslabenie fyziologických reflexov
- hlboká neurologická kóma so znížením odozvy na bolestivé podnety a zníženie fyziologických reflexov
Liečba
Po diagnostikovaní diabetickej kómy alebo jej rizika by mal byť pacient okamžite poslaný do najbližšej nemocnice. Ideálne by bolo, keby v nemocnici bolo diabetologické oddelenie s miestnosťou intenzívnej starostlivosti.
Liečba diabetickej ketoacidózy zahŕňa:
- podávanie inzulínu – najlepšie kontinuálnou infúziou pomocou pumpy
- dopĺňanie nedostatočných tekutín a elektrolytov
- užívanie alkalizujúcich liekov
- liečbu komplikácií
Hypoglykémia
Ďalší stav, ktorý nie je komplikáciou samotného diabetu, ale jeho liečby. Krvné hypoglykémie rôznej závažnosti sú najčastejšími komplikáciami u ľudí liečených inzulínom; preto by každý, kto prichádza do kontaktu s diabetikom, mal mať vedomosti o hypoglykémii.
Príčiny:
- chyby v inzulínovej terapii: stanovenie príliš veľkého množstva inzulínu, chyba v meraní dávky inzulínu, príliš neskoré zníženie dávky pri znížení telesnej hmotnosti pacienta, diétna terapia sa ukázala ako presnejšia, infekcia bola potlačená
- snaha o príliš rýchle vyrovnanie metabolickej nerovnováhy veľkým zvýšením dávky rýchlo pôsobiaceho inzulínu alebo napriek tomu, že na to nie sú podmienky
- chyby vo výžive: príliš dlhé intervaly medzi jedlami, príliš málo sacharidov v jedle, alkohol
- poruchy gastrointestinálneho traktu: vracanie, hnačka, abnormálne vyprázdňovanie žalúdka
- zmeny v absorpcii inzulínu: zmena miesta vpichu, svalov na stehne, kde sa podáva inzulín (chodenie bezprostredne po podaní inzulínu), zahrievanie miesta vpichu (sprcha po vpichu), zmena hĺbky vpichu, náhodná intramuskulárna alebo intravenózna injekcia
- načatie novej injekčnej liekovky inzulínu: inzulín môže byť účinnejší ako predtým, skladovaný pri izbovej teplote
- znížená potreba inzulínu v dôsledku emočnej hyperaktivity, menštruácie, hormonálnych porúch
- príjem liekov znižujúcich hladinu glukózy: kyselina acetylsalicylová, betablokátory
- zvýšená fyzická aktivita
- prirodzená remisia cukrovky
Prejavy a symptómy:
Príznakov hypoglykémie je veľa. Obzvlášť bohatá a individuálne rôznorodá je subjektívna symptomatológia. Príznaky sú objektívne obmedzenejšie a nešpecifické. Čas a rýchlosť nárastu symptómov závisia vo veľkej miere od typu inzulínu, množstva podanej dávky a dennej dávkovacej schémy.
Pri krvnej hypoglykémii môžeme rozlíšiť:
Neurovegetatívne príznaky (katecholamín): nepokoj, únava, bledosť kože, potenie, rozšírené zrenice, tachykardia, mierne zvýšenie tlaku. Symptómy prítomné pri koncentrácii glukózy 65 – 55 mg/dl.
Symptómy neuroglykopénie sú spôsobené znížením prenosu glukózy do mozgu. Možno ich rozdeliť na duševné symptómy: úzkosť, abnormálne myslenie, kognitívne poruchy, neschopnosť sústrediť sa, zmeny osobnosti, amnézia, manické správanie, delírium a neurologické symptómy: nezrozumiteľná reč, vidiny, klonické a tonické kŕče, hyperaktívne šľachové reflexy, pozitívny Babinského prejav, strata vedomia. Tieto symptómy sa vyskytujú, keď koncentrácia glukózy dosiahne približne 45 mg/dl.
Neurovegetatívne symptómy sú varovaním pacienta pred hroziacou neuroglykopéniou a sú indikáciou na akútnu profylaktickú liečbu – konzumácia jedla alebo cukru. Časom sa tieto príznaky cukrovky zmiernia alebo dokonca vymiznú.
Liečba
Liečba spočíva v bezprostrednom podaní sacharidov v množstve zvyšujúcom hladinu glukózy v krvi. Mierne hypoglykemické stavy sa liečia konzumáciou doplnkovej stravy, v prípade potreby niekoľkých kociek cukru, ktoré by mal mať diabetik stále pri sebe.
Pri stavoch bezvedomia sa má podať 1 mg glukagónu. Po nadobudnutí vedomia by mal byť pacient kŕmený a napájaný sladkou tekutinou, kým sa hladina glukózy nevráti na normálnu úroveň. Ak sme schopní podať lieky intravenózne, pacient by mal dostať 1 mg glukagónu subkutánne, potom podávame 5 alebo 10 % glukózu, kým sa glykémia nestabilizuje. V prípade predávkovania inzulínom môže po prechodnom zlepšení opäť nastať hypoglykémia. Takýto pacient si vyžaduje hospitalizáciu. Vo väčšine prípadov hypoglykémie je prognóza dobrá. Dá sa rýchlo a jednoducho ovládať. Opakované hypoglykemické stavy však môžu spôsobiť chronické ohrozenie v dôsledku vyhasnutia varovných signálov a abnormálnej neurohormonálnej regulácie glykemickej homeostázy.
Veľmi ťažký hypoglykemický šok môže viesť k smrti alebo spôsobiť trvalé poškodenie centrálneho nervového systému a trvalé udržanie psychických a neurologických symptómov. U diabetických pacientov liečených inzulínom je výskyt hypoglykémie alarmujúcim stavom a vyžaduje si rýchle objasnenie príčiny tejto komplikácie a v prípade potreby korekciu liečby. Mali by sa zaviesť vhodné terapeutické programy zohľadňujúce zapojenie pacienta, aby sa minimalizovalo riziko týchto komplikácií
CHRONICKÉ KOMPLIKÁCIE DIABETU
Charakteristickým znakom orgánových zmien, označovaných ako chronické komplikácie diabetu, je ich pomalý a dlhodobý vývoj. Preto sa prejavia ako dobre definované klinické syndrómy alebo menej špecifické symptómy ochorenia v neskoršom štádiu a až potom môžu spôsobiť invaliditu a ohrozenie života. Z týchto dôvodov sa nazývajú ako neskoré komplikácie diabetu. Dlhodobý asymptomatický vývoj zmien v sebe nesie nebezpečenstvo podcenenia negatívneho vplyvu na prognózu diabetu.
Medzi hlavné chronické komplikácie diabetu patria:
- zmeny na cievach – diabetická angiopatia, zmeny postihujú tak veľké cievy (makroangiopatia), ako aj malé cievy a kapiláry (mikroangiopatia)
- zmeny periférnych nervov – neuropatia
- zmeny mimo obehového a nervového systému: gastrointestinálny trakt, koža, motorický orgán, šošovky
Mikroangiopatia
Ochorenie malých ciev predstavuje pre diabetes špecifické zmeny v kapilárach, ktoré sú prítomné vo všetkých orgánoch, v ktorých majú cievy bazálnu membránu; napr. zmeny kapilár v očiach a obličkách spôsobujú také významné poškodenie týchto orgánov, že sa prejavuje vo forme charakteristických klinických syndrómov. Tieto syndrómy sú príčinou invalidity a dokonca aj predčasnej smrti.
Liečba
Liečba sa má začať korekciou a zabezpečením najlepších možných klinických a biochemických ukazovateľov. Je dôležité zavádzať zmenu relatívne pomaly. Príliš násilné pokusy o stabilizáciu diabetu môžu viesť k urýchleniu postupu zmien. Pri symptomatickej liečbe sa používajú prípravky na utesnenie ciev.
Prevenciou sa rozumie optimálna liečba diabetu od začiatku ochorenia s využitím súčasných terapií. Odporúča sa včasná prevencia v podobe pravidelného hodnotenia očného pozadia a funkcie obličiek.
Makroangiopatia
Ochorenie veľkých ciev, ktorého anatomickým substrátom je ateroskleróza, v menšej miere kôrnatenie arteriol. Zmeny v artériách a arteriolách sú pri cukrovke veľmi časté, objavujú sa skôr a sú intenzívnejšie, čo následne spôsobuje predčasnú smrť alebo invaliditu. Časté sú najmä u pacientov s cukrovkou 2. typu, najmä u starších ľudí.
Charakteristické znaky ochorenia veľkých ciev u ľudí s cukrovkou:
Koronárna choroba srdca je najbežnejšia a je hlavnou príčinou smrti u diabetických pacientov. Charakteristickým znakom je asymptomatický a nebolestivý infarkt myokardu. Približne u 8 % ľudí s cukrovkou, u žien aj u mužov, ukáže EKG abnormality, ktoré môžu byť dôkazom minulej nekrózy srdca. Týka sa to hlavne pacientov s dlhotrvajúcim diabetom, u ktorých koronárna artériová choroba koexistuje s ďalšími neskorými komplikáciami diabetu, najmä diabetickou nefropatiou.
Cerebrovaskulárne ochorenie je súbor pre diabetes nešpecifických neurologických syndrómov, ktoré sú klinickým prejavom ischémie mozgu v dôsledku aterosklerózy a kôrnatenia arteriol. U diabetických pacientov sa cerebrálne krvácania vyskytujú zriedkavo. Prevládajú tromboembolické zmeny, ktoré môžu spôsobiť mozgový infarkt a mäknutie. Približne u polovice diabetikov po cievnej mozgovej príhode sa objavujú aj mikroangiopatické, retinopatické a nefropatické zmeny.
Ochorenie tepien nohy je ekvivalentom arteriálnej okluzívnej aterosklerózy. Odborný výbor WHO pre diabetes zaviedol názov „ochorenie tepien nôh“, aby zdôraznil, že:
- cievne zmeny u diabetických pacientov sú rôznorodejšie a okrem aterosklerózy veľkých ciev zahŕňajú aj sklerózu arteriol a ochorenie malých ciev, a preto sú rozsiahlejšie a zasahujú až koncovú časť končatiny
- zmeny pri cukrovke špecifickým spôsobom postihujú najmä dolné končatiny; zmeny sú tu pokročilejšie ako v iných úsekoch cievneho systému.
Oklúzia väčších tepien alebo arteriol náhlou alebo pomalšie sa tvoriacou zrazeninou spôsobuje nekrózu najvzdialenejších úsekov nohy alebo gangrénu nohy – gangrénu pedis diabetica, ktorú vzhľadom na zložitosť patogenézy treba liečiť ako samostatný klinický syndróm. Ochorenie tepien nohy môže spôsobiť vážne postihnutie.
Diabetická neuropatia
Rôzne druhy poškodenia periférneho nervového systému a jeho klinické formy sú:
Symetrická senzomotorická periférna neuropatia charakterizovaná skorším poškodením senzorického nervu, dolného – z motorických nervov; k týmto zmenám sú predisponované dolné končatiny a zriedkavo horné končatiny.

Klinický obraz
V počiatočnom období: mravčenie, pálenie, menej náhla a pálivá bolesť v chodidlách. Symptómy sa prejavujú v pokoji, v noci pod vplyvom tepla zosilňujú. Napriek tomu, že chodidlá sú teplé, sa niekedy môže objaviť tepelná parestézia a pocit chladu. Často sa objavuje príznak „nepokojných nôh“, ktorý ich núti neustále sa pohybovať a meniť polohu.
Mierna neuropatia, pri ktorej sa symptómy zintenzívňujú. Obzvlášť nepríjemný je pocit pálenia v chodidlách. Zároveň existujú oblasti so zníženou povrchovou citlivosťou, lokalizované najmä v distálnych častiach končatín, ktoré svojím rozsahom pripomínajú „rukavice“ alebo „ponožky“.
Ťažká neuropatia spôsobujúca všetky formy porúch povrchového vnímania a vibrácií. Senzorická porucha je sprevádzaná fyziologickými reflexmi. Objavujú sa oblasti zníženia citlivosti bolesti, ktoré umožňujú vznik bezbolestných zranení. Neskôr sa objavujú parézy a svalová atrofia; zvyčajne postihuje extenzory chodidla, malé svaly chodidla, pričom na hornej končatine postihujú svaly inervované ulnárnym nervom. Zmeny vo svale sú sprevádzané neurotrofickými zmenami pri osteoartritíde.
Fokálna neuropatia (mononeuropatia) – táto komplikácia zahŕňa poškodenie jedného senzorického alebo motorického nervu alebo viacerých nervov súčasne, ale tieto zmeny potom nie sú symetrické a postihujú nervy v rôznych oblastiach tela. Predpokladá sa, že jej bezprostrednou príčinou je náhla ischémia v dôsledku uzavretia výživovej cievy. Hlavným príznakom mononeuropatie je veľmi silná vyžarujúca bolesť charakteristická pre činný nerv a parézu. Zmeny väčšinou postihujú: stehenný, ischiatický, peroneálny, mediánny a lakťový nerv. Napriek dramatickému progresu je možné pozorovať úplné zotavenie v priebehu niekoľkých týždňov alebo mesiacov.
Autonómna neuropatia predstavuje skupinu symptómov ovplyvňujúcich autonómne neuróny jedného alebo oboch parasympatických a sympatických nervových systémov.
Klinický obraz pozostáva z rôznych syndrómov odrážajúcich dysfunkcie jednotlivých orgánov a systémov.
Syndróm diabetickej nohy je súhrnné označenie pre zmeny, ktoré sa vyskytujú na chodidlách u pacientov s dlhotrvajúcim diabetom. Ich hlavnou príčinou je pre diabetes špecifické poškodenie nervov chodidla – diabetická neuropatia. Sprevádzajú ju zmeny na kĺboch, väzivách a kostiach chodidla, ako aj cievne zmeny, ktoré spôsobujú skrátenie a rozšírenie chodidla, prehĺbenie pozdĺžnej klenby. Na chodidle vznikajú tlakové miesta; reakciou kože na ne je tvorba mozoľov a prasklín v koži, ktoré sú východiskovým bodom pre infekcie a vredy na chodidlách.
Patologické zmeny a klinické príznaky na dolných končatinách a chodidlách:
- Zmeny vo vaskulatúre: ateroskleróza, kôrnatenie arteriol, mikroangiopatia tkanív chodidiel, ischémia mäkkých tkanív a kostí, tvorba infikovaných alebo neinfikovaných nekróz.
- Zmeny v inervácii chodidla: strata alebo poškodenie senzorickej inervácie (zníženie alebo strata citlivosti na bolesť, teplotu, dotyk, vibrácie), motorickej aktivity (zhoršenie svalového napätia a pohybov chodidla, svalová atrofia), autonómnej aktivity (zhoršená regulácia prietoku krvi cez nohu); trofické poruchy v kĺboch (tvorba deformácií, narušené potenie).
- Kožné zmeny: bledá alebo sivomodrá koža, pergamenová, suchá, popraskaná, neelastická, vypadávanie vlasov, abnormálny rast nechtov, mozole, nekróza a ulcerácia.
- Zmeny vo svaloch: svalová slabosť, zmeny napätia, svalová atrofia, kontraktúra.
- Kostné abnormality: úbytok kostnej hmoty, nekróza, deformácie.
Liečba závisí od stupňa poškodenia chodidla. Diagnóza cukrovky začína konzervatívnou liečbou. Cieľom je metabolické vyrovnanie ochorenia, vyvarovať sa alebo úplne prestať s fajčením a konzumáciou alkoholu, zaviesť intenzívny program celkového telesného cvičenia a najmä cvičenia nôh a starostlivosti o ne.
(…) trpí viac než pol milióna ľudí v našej krajine. Pokiaľ k tomuto počtu pripočítame členov rodín starajúcich sa o tieto osoby, zvýši sa tento počet až na 1,5 milióna osôb, ktorých sa priamo dotýka téma liečby chronických rán.(…)
Pojem „rana” najčastejšie navodzuje rezné a bodné poranenie, čo je hlavne zásluhou všetkých druhov detektívok, románov a akčných filmov. Tieto rany samozrejme vyžadujú odborné ošetrenie a liečbu, ale hoja sa spravidla rýchlo. Oveľa obtiažnejšia je liečba tzv. chronických rán, ktorými trpí viac ako pol milióna ľudí v našej krajine. Pokiaľ k tomuto počtu pripočítame členov rodín starajúcich sa o tieto osoby, zvýši sa tento počet až na 1,5 milióna osôb, ktorých sa priamo dotýka téma liečby chronických rán a teda aj problematika ošetrovania.
Liečba chronických rán, akými sú diabetická noha, preležaniny alebo dokonca aj popáleniny, trvá často i mesiace. Pre členov rodín a samotného pacienta je to veľmi ťažké.
Modernou liečbou chronických rán nechceme znižovať výhody tradičnej liečby. Tradičné obväzy z gázy alebo náplasti sú určite užitočné! Nikto nespochybňuje ich účinnosť. Pri ranách, ktoré vznikli napr. v dôsledku mechanických faktorov akými sú rezné, bodné či strelné rany alebo odreniny je veľmi vhodné použiť sterilné obväzy z gázy alebo náplasti.
EFEKTÍVNA LIEČBA CHRONICKÝCH RÁN
V prípade chronických rán (akými sú preležaniny, popáleniny, diabetická noha) bolo už pred 40 rokmi objavené a presne popísané, aké podmienky prispievajú k ich rýchlejšiemu horeniu. Tieto podmienky predstavujú presný opak toho, čo poskytujú tradičné obväzy. Je dokázané, že chronická rana sa bude lepšie hojiť pokiaľ budú splnené nasledujúce podmienky:
- vlhké prostredie pri liečbe rany – podporuje prirodzené procesy čistenia rany, regeneráciu poškodeného tkaniva a znižuje bolesť. Vďaka tomu sa rana hojí v priemere o 50% rýchlejšie;
- znížené pH – ak znížime pH, stáva sa prostredie v rane kyslejšie, čo zhoršuje podmienky pre množenie baktérií;
- tesné uzavretie rany – chráni ranu pred infekciou spôsobenou baktériami nachádzajúcimi sa v prostredí pacienta. Použitie krytia zo špeciálnej polyuretánovej peny chráni ranu taktiež pred mechanickým poškodením;
- stála teplota – udržiavania stálej teploty na úrovni 37°C urýchľuje delenie buniek a tým i regeneráciu poškodeného tkaniva.
 VLASTNOSTI IDEÁLNEHO KRYTIA
VLASTNOSTI IDEÁLNEHO KRYTIA
Wiliam Tuner nadviazal na výskum George Wintera prebiehajúceho od roku 1962, tým, že zhromaždil a zhrnul jeho výsledky, na ktorých základe v roku 1979 predstavil vlastnosti ideálneho krytia. Podľa W. Turnera by malo mať krytie, ktoré bude v súlade s moderným (vlhkým) modelom liečby rán, nasledujúce vlastnosti:
- udržiavať v rane optimálnu mieru vlhkosti,
- odvádzať nadmerné množstvo sekrécie a toxických zložiek,
- tepelne izolovať ranu,
- umožniť výmenu plynov medzi ranou a prostredím (dýchanie pokožky),
- byť nepriepustné pre baktérie a iné mikroorganizmy,
- neobsahovať toxické čiastočky a látky,
- chrániť novovzniknuté tkanivo,
- umožniť jeho ľahké odstránenie z povrchu rany bez poškodenia tkaniva.
Krytia spĺňajúce vyššie uvedené kritéria vytvárajú vlhké prostredie, čo prispieva k úspešnému priebehu dôležitých procesov odohrávajúcich sa v rane. Vďaka tomu proces hojenia prebieha asi o 50 % rýchlejšie, pri zníženej bolestivosti a nižšom riziku infekcie.
Prečo je obtiažne zvoliť vhodný spôsob ošetrenia aj napriek širokej rade ponúkaných moderných špecializovaných výrobkov?
Dôsledné preskúmanie procesov odohrávajúcich sa v priebehu hojenia rany viedlo k vývoju špecializovaných výrobkov a následne ku vzniku viacerých typov krytí s veľmi odlišnými vlastnosťami. Veľká rôznorodosť druhov krytí vytvára dilemu súvisiacu s voľbou vhodného krytia.
AKO ZVOLIŤ VHODNÉ KRYTIE PRE DANÝ TYP RANY?
Pri voľbe vhodného krytia je potrebné splniť dve základné kritériá – treba si pamätať, že v modernej liečbe rán neexistuje univerzálne krytie, ktoré spĺňa požiadavky akejkoľvek rany. Voľba teba musí byť vedomá, založená na správnej diagnóze procesov prebiehajúcich v rane.
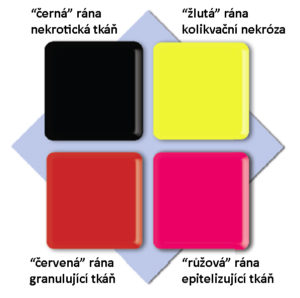
Pre uľahčenie správneho výberu krytia môžeme použiť farebnú klasifikáciu rán založenú na procesoch, ku ktorým dochádza v jednotlivých fázach hojenia rán.
Klasifikácia zahŕňa štyri farby priradené k jednotlivým štádiám procesu hojenia rán.
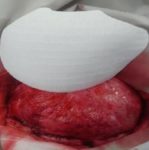
„ČIERNA” RANA – NEKROTICKÉ TKANIVO
CIEĽ LIEČBY:
- odstránenie nekrotického tkaniva
CHARAKTERISTIKA RANY:
- má podobu dehydratovaného, mŕtveho tkaniva
- nekrotické tkanivo pokrýva celú ranu alebo sa vyskytuje lokálne v podobe lalokov
- hladina sekrécie – malá (až do okamihu, kedy sa nekróza zmení v tekutinu a oddelí sa od zdravého tkaniva)
- nekrotické tkanivo spomaľuje proces hojenia – je zdrojom infekcie pre zdravé tkanivo, predstavuje bariéru pre novo vzniknuté tkanivo
POSTUP:
- nekrotickú chrastu je nutné odstrániť chirurgicky alebo umožniť jej autolýzu udržovaním vlhkého prostredia
ODPORÚČANÉ KRYTIE:
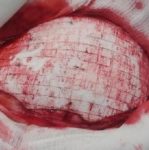
„ŽLTÁ” RANA – KOLIKVAČNÁ NEKRÓZA
CIEĽ LIEČBY:
- odstránenie nekrózy a príprava ložiska rany ku granulácii
CHARAKTERISTIKA RANY:
- rana krémovej až žltej farby, vláknitá štruktúra
- miera sekrécie: vysoká, stredná, ojedinele nízka
POSTUP:
- udržanie vlhkého prostredia v rane
- kontrola sekrécie
ODPORÚČANÉ KRYTIE:
- Medisorb A – hlboké rany s vysokou alebo strednou sekréciou
- Medisorb P – nie hlboké rany so strednou sekréciou
- Medisorb P PLUS – nie hlboké rany so značnou sekréciou
- Medisorb H – rany s nízkou a strednou sekréciou
- Medisorb G – infikované rany s nízkou sekréciou (podporuje čistenie rany)
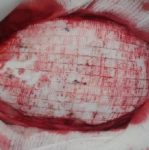
„ČERVENÁ” RANA – GRANULAČNÉ TKANIVO
CIEĽ LIEČBY:
- udržanie vlhkého prostredia podporujúceho granuláciu
- kontrola sekrécie
CHARAKTERISTIKA RANY:
- rana svetlo červenej farby, vlhká
- nerovný povrch rany
- tkanivo je jemné, citlivé na bolesť, rana je náchylná voči infekcii
ODPORÚČANÉ KRYTIE:
- Medisorb A, Medisorb P alebo Medisorb P PLUS – hrany so silnou alebo strednou sekréciou
- Medisorb H – rany so strednou a nízkou sekréciou
- Medisorb G – infikované rany s nízkou sekréciou
- Medisorb A – v prípade infikovaných rán so silnou sekréciou
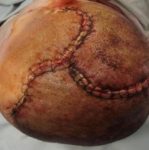
„RUŽOVÁ” RANA – EPITELIZUJÚCE TKANIVO
CIEĽ LIEČBY:
- ochrana nového tkaniva
- stimulácia procesu epitelizácie
CHARAKTERISTIKA RANY:
- na povrchu rany je viditeľné ružové alebo biele tkanivo
- bunky epitelu migrujú od okrajov rany k ložisku
POSTUP:
- stimulácia alebo udržiavanie procesu epitelizácie
- udržiavanie vlhkého prostredia v rane
- ochrana pred mechanickým poškodením
ODPORÚČANÉ KRYTIE:
- Medisorb H – rany so strednou sekréciou
- Medisorb F – rany s nízkou sekréciou
Ročne sa rôzne typy popálenín dotýkajú cca 1% našej populácie. Zhruba 50–80% postihnutých sú deti vo veku od 2 do 4 rokov.
Z hľadiska hĺbky klasifikujeme popáleniny nasledujúcim spôsobom:
- I stupeň – popálenie sa týka hlavne povrchových vrstiev pokožky. Hlavnými príznakmi poškodenia sú začervenanie (jasno červené) a bolestivosť. Rana sa obvykle hojí bez komplikácií a nezanecháva jazvu.
- stupeň IIA – popálenie sa týka takmer celej vrstvy pokožky a povrchových vrstiev pokožky. Rany sú obvykle jasne červené, veľmi bolestivé, ich charakteristickým znakom sú pľuzgiere. Popáleniny stupňa IIA môžu zanechávať menšie farebné zmeny na pokožke a dokonca aj jazvy.
- stupeň IIB – poškodenie sa týka pokožky a hlbších vrstiev zamše. Pri popáleninách tohto typu sa objavuje epidermálna a dermálna nekróza. Tieto rany sú veľmi bolestivé, bez pľuzgierov, ich zafarbenie je bledé alebo ružovkasté, šedasté, tehlové alebo dokonca čierne. Pri nepriaznivom vývoji môžu zanechávať hypertrofické jazvy.
- stupeň III – popáleniny v celej hrúbke zamše. Rany majú obvykle hnedú, bledo-žltú alebo červenú farbu.
- stupeň IV – popáleniny v celej hrúbke zamše, pri ktorých dochádza k poškodeniu tkaniva nachádzajúcom sa pod podkožným tkanivom – svaly, šľachy, kosti, kĺby.
Pri III. a IV. stupni dochádza k poškodeniu alebo úplnému zničeniu zárodočnej vrstvy pokožky.
Komplikácie popálenín
Častou komplikáciou popálenín po ich zahojení je vytvorenie hypertrofických jaziev a vznik kĺbových kontraktúr. Hypertrofické jazvy vznikajú dôsledkom intenzívneho prekrvenia, zvýšeného rozvoja fibroblastov, ukladania väčšieho množstva kolagénu a chronického opuchu. Vo všetkých týchto prípadoch, ak neustupuje jasne červené zafarbenie jazvy do dvoch mesiacov a jazva je čím ďalej tým tvrdšia, je potrebné počítať so vznikom keloidnej jazvy. Ich vznik a rast je stimulovaný fibroblastami, ktoré podporujú rast kolagénových vlákien. Keloidné jazvy sú nepríjemné a zároveň aj neestetické.
Ako prevencia proti vzniku jaziev sa používa vhodné polohovanie tela či znehybnenie kĺbov pomocou dlahy alebo ortézy. Okrem to bolo zistené, že použitie konštantného tlaku vyššieho než je kapilárny tlak ciev, tj. asi 25-30 mmHg, priaznivo ovplyvňuje formovanie jazvy a do značnej miery zabraňuje hypertrofii. Dlhodobý tlak obmedzuje zásobovanie tkaniva kyslíkom, čo vedie k spomaleniu metabolizmu a k zníženiu počtu fibroblastov. Zosilnená aktivita enzýmu rozkladajúceho kolagén vedie k výraznému zmenšeniu jazvy.
Metóda tlakovej liečby popáleninových jaziev je známa vo svete už mnoho rokov. Tlaková liečba je považovaná za najefektívnejšie riešenie, a to aj napriek existencii mnohých alternatívnych metód liečby, akými sú napr. laserová terapia, kryoterapia atď. Okrem negatívnych zdravotných dôsledkov, keloidné jazvy často negatívne ovplyvňujú psychický stav pacienta, čo môže viesť dokonca s sociálnemu vylúčeniu zo spoločnosti. Moderné medicínske techniky a postupy kladú dôraz nielen na účinnú liečbu popálenín, ale taktiež na plánovanie priebehu procesu liečby tak, aby bolo minimalizované riziko vzniku keloidných jaziev. Dôležitou súčasťou moderných metód liečby je používanie kompresie v spojení s účinkami silikónového krytia typu. CodosilTM ADHESIVE.
Mechanizmus vzniku popáleninových jaziev
Každá rana sa môže zahojiť sama. Povrchové rany, nepresahujúce papilárnu vrstvu, sa hoja bez zanechania jazvy. Na začiatku procesu hojenia dochádza k čisteniu rany, preto sa na tomto mieste objavuje veľké množstvo makrofágov a histiocytov. Prebieha novotvorba kapilár, čo podporuje vznik nových multipotenciálnych buniek – lymfocytov, ktoré majú schopnosť premeniť sa na fibroblasty. Fibroblast je bunka, ktorá vykonáva syntézu makromolekúl tvoriacich väzivové tkanivo. Syntetizuje tropokolagén, ktorý vytvára v procese polymerizácie kolagénové vlákna. S pribúdajúcim počtom nových vlákien dochádza k involúcii kapilár a zahájeniu procesu reepitelizácie.
Pri popáleninách, kde došlo k poškodeniu pokožky, papilárnej a retikulárnej vrstvy zamše, dochádza k väčšiemu rozširovaniu ciev. Rozšírené cievy a tvorba anastomóz vedie k hromadeniu krvi v mieste hojenia, čím je zaistené zásobenie výživnými látkami; objavuje sa veľké množstvo fibroblastov, ktoré sú neobyčajne aktívne v procese tvorby veľkého počtu kolagénových vlákien.
Proces hojenia s tvorbou jazvy prebieha vďaka novo vznikajúcim fibroblastom, medzi ktorými postupom času dochádza k diferenciácii myofibroblastov zodpovedných za zmršťovanie, zatiaľ čo žírne bunky majú na starosti pokračujúce zrenie jazvy. Biochemický výskum procesu vzniku hypertrofických jaziev nasvedčuje tomu, že dochádza k zvýšeniu množstva synstetizovaného kolagénu v porovnaní s normálnym procesom hojenia a tiež sa objavujú kvalitatívne poruchy spočívajúce vo zvýšenom množstve mukopolysacharidov a zníženiu hladiny lipidov (hlavne kyseliny linolovej) v mimobunkovej hmote jazvy. Zdá sa, že príčinou je znížené množstvo kolagenázy (enzýmu rozkladajúceho kolagén) vyplývajúce zo zvýšenia množstva 1 – antitrypsinu a 2 – mukoproteinových globulínov. Tieto javy pravdepodobne sprevádzajú toxické mitochondriálne pôsobenie v poškodených bunkách. K tomuto pôsobeniu dochádza v popálenine od prvého okamihu až do 10. dňa procesu hojenia, kedy je možné pozorovať ústup jeho príznakov a postupný návrat k normálnemu stavu. Niekedy dochádza k objektívnemu postupnému nárastu do 14. dňa. Ak nárast pretrváva po 21. dňoch, môže to znamenať komplikáciu spojenú so vznikom jazvy.
Bolo zistené taktiež pôsobenie kôry nadobličiek na fibroblasty v jazvách a jej nespochybniteľný vplyv na proces tvorby jaziev. Predstavuje to základ pre výskum prípadných vzťahov medzi komplikáciami pri tvorbe jaziev a endokrinologickými zmenami u detí. Samozrejme takáto závislosť existuje v období popáleninového šoku, jej ďalší rozvoj však nie je známy. Komplikácie pri tvorbe jaziev vznikajúcich po popáleninách a môžu byť estetickej alebo funkčnej povahy, poprípade je možné zaradiť ich do oboch typov. Z histopatologicého hľadiska máme do činenia s poruchami tvorby jaziev hypertrofického, hypotrofického alebo keloidného typu. Vo všeobecnosti to znamená, že k poruchám dochádza u 50% popálenín, doposiaľ sa však nepodarilo presne určiť faktory ovplyvňujúce výskyt týchto poruch ani zistiť ich význam pre včasné posúdenie skutočného rizika ich vzniku. Hlavne pokiaľ ide o keloidy, dosahuje pravdepodobnosť ich vzniku na pokožke až 80% na miestach, ktoré sú vystavené napínaniu a rozťahovaniu.
Tlaková liečba – účinná metóda liečby popáleninových jaziev
Elastická tlaková liečba ako nová preventívno-liečebná technika sa začala rozvíjať v sedemdesiatych rokoch 20. storočia a ukázalo sa, že je veľmi účinnou metódou liečby komplikácií po popáleninách. Táto metóda spočíva v použití hyperkompresie (alebo jednoducho kompresie), pri ktorej na keloidnú jazvu pôsobí stály tlak. Tlak v oblasti jazvy spôsobuje ischemický efekt, zmenšuje cievky a obmedzuje tvorbu nových. Z jednej strany pri menšom počte cievok priteká do jazvy menšie množstvo krvi, z druhej strany – v závislosti na vnútornom priemer novo vytvorených ciev – sa rýchlosť krvi zvyšuje a tým nedochádza k hromadeniu, čo vedie k zníženiu počtu vytvorených kolagénnych vlákien a zamedzuje zmršťovaniu oblasti rany.
Správne vykonaná elastická tlaková liečba spočíva v pôsobení silného tlaku na ranu po skončení epitelizácie s použitím rôznych typov pások z prírodného latexu. Tieto pásky sa vyrábajú z latexových nití potiahnutých syntetickým vláknom.
Vďaka ich použitiu môže stály tlak pôsobiaci na ranu viesť k zlepšeniu zloženia a kvality rôznych súčastí tkaniva. Zmena zloženia tkaniva vedie ku kvalitatívnemu zlepšeniu a zmenšeniu veľkosti jazvy a zároveň vďaka ischémii, ku ktorej dochádza pri zvýšenom tlaku (lokálne nedostatočné prekrvenie) sa znižuje intenzita charakteristického červeného zafarbenia jazvy.
Všeobecné zásady používania tlakovej metódy:
- čo najčastejšie použitie tlaku (od okamžiku opätovného pokrytia rany epitelom po dobu 2 až 3 rokov – táto doba je považovaná za dobu zrenia jazvy), v priemere po dobu 1 alebo 1,5 roka;
- kontinuálne, nepretržité, dlhodobé pôsobenie tlaku na miestach, v ktorých vznikajú komplikované jazvy, formou individuálne strihaných krytí, ktoré by mali vyvíjať tlak 20-25 až 50 mm Hg/cm2.

Aby sme dosiahli čo najlepších výsledkov, je nutné monitorovať a klinicky kontrolovať proces tlakovej liečby a pravidelne meniť tlakové odevy (napr. kvôli strate elasticity, zmene hmotnosti, telesných rozmerov pacienta atď.).
Doba trvania tlakovej liečby je rôzna – optimálne až 2 roky. V prípade vzniku lokálnych komplikácií akými sú podráždenia, zapareniny, popraskaná pokožka, zlé znášanie liečby pacientom alebo psychická stránka, je potrebné tlakovú liečbu dočasne prerušiť a snažiť sa predchádzať opakovaniu komplikácie. [1]
Miera kompresie v tlakovej liečbe
Kompresné výrobky sa vyznačujú tým, že pôsobia na povrch tela pacienta tlakom s danou silou. Tento tlak sa uvádza v jednotkách „milimeter ortuťového stĺpca” (mmHg). Podmienkou účinnosti tlakových výrobkov je správna voľba veľkosti, ktorá sa určuje vždy individuálne po vykonaní telesných meraní pacienta. Na účinnosť má vplyv taktiež stupeň kompresie. Voľba správneho stupňa kompresie kompresného výrobku je dôležitá, pretože príliš malý tlak vyvíjaný na danú časť tela nevedie k požadovanému výsledku, na druhej strane – príliš veľký tlak môže mať mnoho nežiaducich účinkov. Komplikácie môžu začínať ľahkými príznakmi, napr. zapareninami, odreninami alebo maceráciou pokožky a môžu sa vyvinúť v závažnejšie vedľajšie účinky napr. k vzniku preležanín. Tieto a iné vedľajšie účinky, ktoré sú dôsledkom zle zvoleného stupňa kompresie vedú najčastejšie k tomu, že je nutné okamžite liečbu prerušiť.
Najpoužívanejšiu klasifikáciu tlaku predstavuje škála stupňov kompresie používaná v Nemecku, Švajčiarsku a Taliansku. Vo všetkých klasifikáciách sa označuje trieda I ako najslabšia a trieda IV ako najsilnejšia. Uvedené hodnoty sa vzťahujú ku kompresii vyvíjaného produktom vo výške členkového kĺbu. V tomto prípade sa najčastejšie používa pravidlo vychádzajúce z nasledujúceho predpokladu: 100 % tlaku pre danú triedu (I až IV) vo výške členka k 40 % tlaku v jeho bližšej časti.
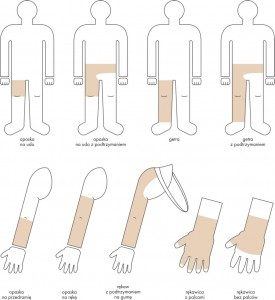
Viacerí výrobcovia používajú odlišné klasifikácie stupňa kompresie. Klasifikácia tlaku stanovená Európskou komisiou pre štandardizáciu rozlišuje nasledujúce triedy:
- I. trieda – ľahký tlak (18 – 21 mmHg),
- II. trieda – stredný tlak (23-32 mmHg),
- III. trieda – silný tlak (34-46 mmHg),
- IV. trieda – veľmi silný tlak (min. 49 mmHg).
Účinná liečba s použitím kompresných odevov Codopress®
Na úspešnosť tlakovej liečby má veľký vplyv správna voľba kompresného odevu. Kompresné výrobky Codopress® sú vyrábané v Łodzi spoločnosťou Tricomed a používajú sa pri liečbe popáleninových jaziev a na rehabilitačnú prevenciu popálenín. Doteraz bolo vyrobených viac ako 20 tisíc výrobkov Codopress®, pričom sortiment sa postupne rozširuje a ich konštrukcia sa zdokonaľuje. Vyrábajú sa z vysoko priedušného úpletu v kvalite zdravotníckeho materiálu obsahujúceho polyuretánovú a polyamidovú priadzu, vďaka čomu dosahujú požadované vlastnosti a zároveň zaisťujú vysoký komfort.
Výrobná technológia umožňuje vyrobiť odevy pre každú časť tela v lekárom určenej triede kompresie. Najčastejšie sa používa tlak odpovedajúci I. stupni kompresie v hodnote 18-21 mmHg. Kompresné odevy Codopress® sa vyrábajú technikou zamedzujúcou umiestnenie švov v oblasti jazvy. Vďaka tomu nedochádza k nežiaducim zmenám sily liečebného tlaku.
Proces prípravy kompresného odevu je viacfázový:
- Získanie lekárskeho predpisu od špecialistu.
- Stretnutie pacienta s osobou vykonávajúcou meranie končatín alebo inej časti tela.
- Po ušití odevu sa vykonáva skúška, pri ktorej sa overí, či je odev zhotovený správne.
- Pacient je poučený o spôsobe používania a údržby výrobku.

Všetky kompresné odevy by sa mali nosiť nepretržite po dobu 6 až 24 mesiacov po skončení liečby rany, pokiaľ sa neobjavia zreteľné známky vyliečenia (sploštenie, zblednutie a zmäknutie). Za celú dobu liečby je spravidla nutné kompresný výrobok niekoľkokrát meniť v závislosti na jeho opotrebení alebo zmene rozmerov časti tela pacienta (obzvlášť u detí). Výrobok sa môže používať iba pri celkom vyliečených popáleninových jazvách (viď. foto).
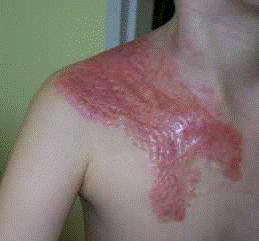
Individuálne pripravené výrobky Codopress® :
- vyvíjajú odpovedajúci tlak na jazvu,
- je možné ich kombinovať s inými druhmi liečby,
- nespôsobujú alergie a podráždenia pokožky,
- obmedzujú pocit svrbenia,
- zamedzujú vznik kontraktúr v oblasti kĺbov.
Klinické testy
V špecializovaných popáleninových centrách v Siemianowiciach a Polanicy Zdroju – hlavných poľských strediskách liečby ťažkých popálenín – boli vykonané klinické testy na veľkej skupine pacientov. Boli zdokumentované výsledky použitia kompresných výrobkov Codopress® pri liečbe jaziev vznikajúcich v dôsledku popálení.
Medzi klinikami vykonávajúcimi hodnotenie účinnosti liečby jaziev s použitím výrobkov Codopress® bola Mestská nemocnica č. 2 – oddelenie popálenín v Siemianowiciach Śląských pod vedením Mudr. S. Sakielovej a Krajská nemocnica plastickej chirurgie v Polanici Zdroju pod vedením docentky Mudr. K. Kobusovej. Špecializované testy týkajúce sa možného dráždivého pôsobenia úpletu používaného v technológii výrobkov Codopress® na pokožku boli vykonané v Ústave liekov vo Varšave pod vedením doktora farmácie W. Zalewského.
Materiály a metódy
Po dobu dvoch rokov boli testované kompresné výrobky vyrábané spoločnosťou Tricomed S.A. u 40 pacientov vo veku od 2 do 59 rokov s rozsahom popálenín v priemere 26 %, vrátane hlbokých popálenín zasahujúcich kožu v rozsahu v priemerne 9 %. Pacienti boli rozdelení do dvoch skupín:
- v prvej skupine (20 testovaných) boli kompresné výrobky použité bezprostredne po zahojení rany,
- v druhej skupine (20 testovaných) boli kompresné výrobky Codopress® použité po uplynutí troch mesiacov od okamžiku zahojenia rany.
Hodnotenie sa týkalo oblasti tváre, šije, hrudníka, horných a dolných končatín. Celkovo bolo v prvej skupine hodnotených 24 oblastí, v druhej skupine bolo hodnotených 30 pozorovaných oblastí.
Testované výrobky bolo hodnotené z hľadiska ich užitočnosti pri liečbe hypertrofických a keloidných jaziev u 26 pacientov vo veku od 3 do 5 rokov. Hypertrofické a keloidné jazvy vznikali najčastejšie po popálení vriacimi tekutinami alebo ohňom. Doba trvania úplného zahojenia popáleninovej jazvy od okamžiku použitia kompresných výrobkov bola jeden mesiac až 4 roky. V období, ktoré predchádzalo tlakovej liečbe boli aplikované masáže. Telesnými partiami, ktoré boli najčastejšie predmetom testovania užitočnosti kompresných výrobkov boli: kolenné a lakťové kĺby, oblasť panvy a bokov, ramená, hrudník, horné a dolné končatiny.
Výsledky testov
Závery testov ukázali, že pri hypertrofických jazvách a keloidoch dochádzalo po použití tlakového obväzu k rekonštrukcii kože. Svrbenie, ktoré sa objavilo u 8 prípadoch ustupovalo v priebehu 3 týždňov. Zafarbenie jaziev sa zmenilo u 17 pacientov po uplynutí 4 týždňov. Výška jazvy sa znížila zo 4 mm na 0-2 mm (jazva meraná od úrovne chorobne nezmenenej pokožky). Najlepšie výsledky boli pozorované v prípade pomerne čerstvých štvordenných jaziev. V prípade starších popáleninových jazvách boli tieto výsledky spozorované po uplynutí dlhšej doby.
Neboli zistené alergické reakcie. Pranie v bežne dostupných pracích prostriedkoch a používanie výrobku 24 hodín denne neviedlo u hodnotených výrobkov k strate pružnosti. Najlepšie výsledky liečby bolo spozorované na stehnách, predkoleniach a pažiach. Kompresné odevy Codopress® jednoznačne prispievajú k rýchlejšej rehabilitácii pacientov s popáleninovými deformitami alebo k ich príprave k operačným zákrokom.
Zhrnutie výsledkov testov
Počas niekoľkomesačného nosenia kompresných výrobkov Codopress® bolo zistené, že:
- dochádzalo k postupnému splošťovaniu jaziev,
- jasne červené zafarbenie jazvy postupne bledlo,
- jazvy sa stávali pružnejšie,
- neboli pozorované príznaky alergie na materiál, z ktorej sú výrobky Codopress® vyrobené,
- pri porovnaní miest, ktoré neboli ošetrené kompresiou, s jazvami liečenými pomocou kompresných výrobkov Codopress® u rovnakých pacientov, boli zistené rozdiely v podobe pretrvávajúcej hypertrofie a tvrdých jaziev na miestach, ktoré neboli ošetrené kompresiou,
- použitie kompresných výrobkov bezprostredne po zahojení popáleniny prináša lepšie výsledky v porovnaní s druhou skupinou pacientov, u ktorých boli kompresné výrobky Codopress® použité až po vzniku hypertrofických jaziev. [2]

Závery
- Hodnotené výrobky Codopress® sú veľmi užitočné pri prevencii vzniku a pri liečbe hypertrofických jaziev po popáleninách.
- Aby bola liečba účinná, mali by byť kompresívne výrobky vyrobené individuálne na mieru.
- Včasné použitie kompresných odevov šitých „na mieru” bezprostredne po zahojení popáleninovej rany zaručuje vyššiu úspešnosť pri liečbe jaziev.
- Stále (23 h denne) nosenie odevu, ktoré sa vymieňa iba v prípade jeho poškodenia alebo zmeny fyzických rozmerov dieťaťa, po dobu 1 až 2 rokov:
- účinne zamedzuje vzniku hypertrofických jaziev,
- vedie k zmenšeniu a vo väčšine prípadov k ústupu keloidných jaziev,
- zlepšuje konečný estetický výsledok.
- Tlaková liečba umožňuje pokračovať v pohybovej rehabilitácii a neobmedzuje bežné aktivity pacienta.
- Z úpletu, z ktorých sú vyrobené výrobky Codopress® , nebolo zistené žiadne dráždivé pôsobenie.
Kombinovaná terapia Codopress® + krytie Codosil™ ADHESIVE
Za posledných desať rokov si veľkú obľúbenosť získali taktiež silikónové krytia podporujúce liečbu jaziev kompresnou metódou. Ich používanie vedie k obmedzeniu tvorby malých cievok v jazve, k redukcii množstva kolagénu a tým k zvýšeniu elasticity jazvy a k jej značnému splošteniu.
Mnoho špecialistov odporúča kombinovanú liečbu spočívajúcu v spojení niekoľkých metód prispôsobených individuálne konkrétnemu pacientovi. Jednou z nich je kompresná terapia spojená s použitím krytí určených pre liečbu keloidných jaziev. Pri kombinovanej liečbe popáleninových jaziev sú úspešne používané krytia CodosilTM ADHESIVE.
CodosilTM ADHESIVE CodosilTM ADHESIVE je mäkký vrstvený výrobok určený pre liečbu a rehabilitáciu hypertrofických a keloidných jaziev. V priamom kontakte s povrchom jazvy je lepiaca silikónová vrstva. Vonkajší povrch krytie je chránený nepriľnavou ochrannou vrstvou.
Gélový výrobok Codosil™ ADHESIVE:
- obmedzuje pocit svrbenia a bolesti,
- nespôsobuje podráždenia a alergie,
- je možné ho ohýbať,
- je samolepiaci, čo umožňuje opakované prilepenie k povrchu pokožky,
- je určený na opakované použitie,
- je nenáročný na skladovanie a použitie.
Silikónové krytie sa používa ako preventívny prostriedok na uzavretie jazvy (zajazvenie) alebo ako preventívny prostriedok pri prvých symptómoch vzniku hypertrofickej jazvy. Včasné použitie krytia zvyšuje šancu na správne zahojenie jazvy.
Krytie sa aplikuje na neporušený povrch pokožky, pričom veľkosť krytia musí byť é 1 cm väčšia než je veľkosť jazvy. Preventívne sa používa po dobu 12 hodín denne Pacienti, ktorí pravidelne používajú kompresné výrobky Codopress® a silikónové krytie Codosil™ ADHESIVE pozorujú zreteľné známky vyliečenia: sploštenie, vyblednutie a zmäknutie jazvy.
CodosilTM ADHESIVE je odporúčané:
-
- pri rehabilitácii hypertrofických a keloidných jaziev,
- preventívne u osôb s tendenciou k vzniku hypertrofických a keloidných jaziev,
- v kozmetike pri liečbe jaziev po zákrokoch estetickej chirurgie.
Literatúra:
[1] Babiana Mossakowska, PhD, Professor, Presoterapia u dzieci (Tlaková terapie u detí).
[2] A. Nawrocki, doc., PhD, and others, Ocena kliniczna – Opracowanie technologii i ocena artykułów medycznych do zastosowania w chirurgii plastycznej (Clinical evaluation – The compilation of technologies and the evaluation of medical products to be applied in plastic surgery).
Všetky výrobky Codopress® používané pri liečbe popálenín sa šijú na objednávku na mieru pre konkrétneho pacienta po vykonaní merania. Pacienti, ktorým bolo odporučené použitie výrobkov od firmy Tricomed S.A., musia mať zahojené rany, bez obväzov, aby bolo možné správne vziať miery a vyskúšať výrobok.
Na želanie pacientov môžu byť výrobky Codopress® zhotovené vo všetkých štyroch stupňoch kompresie.
Na získanie kompresného výrobku Codopress® je potrebné kontaktovať spoločnosť TZMO Slovakia, s.r.o. a dohodnúť si stretnutie.
Definícia rany
Rana je porušenie celistvosti kože, sliznice, prípadne orgánu v dôsledku mechanického, termického alebo chemického úrazu.
Medzi mechanicky spôsobené rany zaraďujeme: odreniny, poranenia, rezné rany, bodné rany, pohryznutia a chirurgické rany.
K ranám vzniknutým v dôsledku termického alebo chemického poškodenia zaraďujeme: všetky druhy popálenín a poleptanín – termické, chemické.
Okrem toho existujú určité druhy rán – ťažko sa hojace vredy – vznikajú v dôsledku procesov, ktoré majú chorobný charakter. Medzi chronické rany zaraďujeme: preležaniny (vredy predkolenia), venózne vredy, neuropatické vredy nebo vredy spôsobené infekciou alebo vzniknuté v dôsledku ožarovania či nádorových procesov.
Typy hojenia rán
1.
Ťažko sa hojace rany – hojenie granuláciou
- chýba značná časť tkaniva
- ranu nie je možné fyzicky uzavrieť
- dlhá doba hojenia
- liečba je založená na procesoch rekonštrukcie tkaniva – chýbajúce tkanivo je nahradené granulačným, na ktorom sa rozrastá epitel a vytvára sa jazva
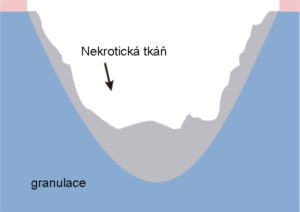
2.Akútne rany – primárne hojenie
- rany chirurgického pôvodu alebo čerstvé úrazové rany
- chýba minimálna časť tkaniva
- okraje sa priblížia pomocou stehov alebo použitím náplasti
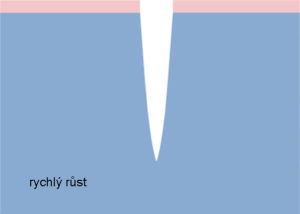
Fázy hojenia
Neexistuje jediné univerzálne krytie, ktoré by bolo vhodné na použitie vo všetkých prípadoch.
Krytia spĺňajú rôzne funkcie: čistiacu, absorpčnú alebo ochrannú. Účinky krytí sa často dopĺňajú, ale žiadne z nich nie je schopné samostatne vyriešiť všetky potreby rany, ktorá prechádza rôznymi procesmi hojenia:
- fáza zápalu (sekrécie),
- fáza granulácie a epitelizácie (rastu),
- fáza zrenia (rekonštrukcie).
Fáza zápalu (sekrécie)
Táto fáza predstavuje odpoveď organizmu na poranenie. Z dôvodu poruchy krvného obehu, rozšírenia a zvýšenia priepustnosti vlásočníc sa objavuje opuch, ktorý sprevádza sekrécia.
Funkcie krytia vo fáze zápalu:
- zastavenie krvácania
- urýchlenie prirodzeného čistenia rany
- absorpcia nadmerného množstva sekrétu
- predchádzanie sekundárnej infekcii
Fáza granulácie a epitelizácie (rastu)
Granulácia – prechod z fázy zápalu do fázy proliferácie, ktorá je kontrolovaná makrofágmi a ďalšími bunkami. Makrofágy sú bunky stimulujúce rast fibroblastov.
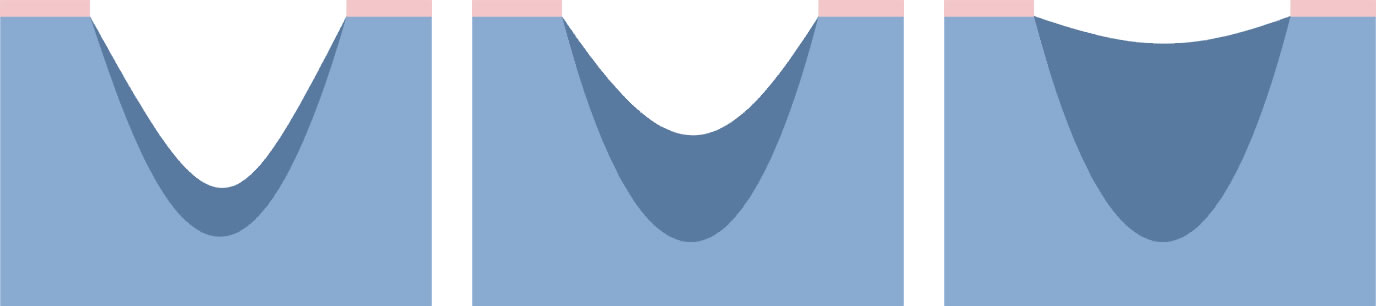
Zúženie rany – veľké množstvo fibroblastov sa mení na myofibroblasty. Sieť spojených myofibroblastov sťahuje okraje rany (0.6-0.7 mm/denne).
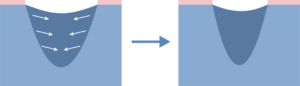
Zúženie rany spôsobuje, že jazva je menšia ako pôvodná rana.
Epitelizácia – nová pokožka, ktorá musí vzniknúť pre úplné uzavretie rany. Bunky pokožky migrujúce z okrajov rany pokrývajú tkanivo, ktoré vzniklo granuláciou a vyvárajú nový epitel.
Funkcie krytia vo fáze rastu:
granulácia
- udržiavanie vlhkého prostredia
- absorpcia nadmerného množstva sekrétu
- ochrana pred mechanickým poškodením
- predchádzanie sekundárnej infekcii
epitelizácia
- udržiavanie vlhkého prostredia
- ochrana jemnej pokožky pri preväzoch
Fáza zrenia
Zrenie – pomalá reorganizácia mikroskopickej štruktúry zjazveného tkaniva, štrukturálna prestavba vedie k zlepšeniu odolnosti jazvy, jej zmenšeniu a vyhladeniu.
Táto fáza môže trvať mesiace a dokonca i roky.
Pri liečbe porúch tvorby jaziev sa používajú:
- lokálne silikónové krytia
- kompresie pomocou obväzov alebo špecializovaných tlakových odevov
- chirurgické zákroky, liečba kortikosteroidmi, laserom a kryochirurgiou
Funkcie krytia vo fáze zrenia:
- vyhladenie jazvy
- zosvetlenie jazvy
- zmenšenie jazvy
Čo je sekrécia z rany (exsudát)?
Exsudát z rany je tekutina, ktorej sa v minulosti dokonca hovorievalo „balzam prírody”. Objavuje sa už v prvej fáze hojenia rany, hneď po úraze.
Exsudát obsahuje veľké množstvo rôznych látok vrátane výživy pre aktívne metabolizujúce bunky:
- malé množstvo červených krviniek
- až šesťnásobne vyšší počet bielych krviniek než krvi
- menej glukózy ale rovnaké množstvo minerálnych látok ako v krvi
- proteíny – medzi nimi sú enzýmy dôležité pre proces hojenia, ktoré zaisťuje očistenie rany a odstránenie poškodených tkanív
V normálne sa hojacej rane sa množstvo exsudátu časom znižuje. V rane, u ktorej je proces hojenia narušený, sa množstvo exsudátu nezmenšuje a udržiavať ho pod kontrolou môže predstavovať značnú výzvu pre použité krytie.
UPOZORNENIE: pre udržanie najlepších podmienok hojenia rany je potrebné optimálne množstvo exsudátu v rane, ktorý zaistí udržanie vlhkého prostredia rany.
Príliš veľké množstvo exsudátu môže rovnako ako jeho nedostatok viesť k spomaleniu procesu hojenia.
Preto je tak dôležitá správna voľba vhodného krytia pre dané množstvo exsudátu v rane. V suchých ranách bez exsudátu by krytie malo zaistiť jej zvlhčenie a u rán s príliš veľkým množstvom exsudátu naopak pohlcovať jeho nadmerné množstvo.
UPOZORNENIE: zmena farby, vône alebo hustoty exsudátu môže byť znamením zmeny stavu rany alebo začiatkom vzniku zápalového procesu / infekcie v rane, čo sú príznaky vyžadujúce vyšetrenie a posúdenie rany odborníkom.
Druh krytia a vhodnosť jeho použitia pri rôznej intenzite sekrécie z rany
| Typ krytia | Intenzita sekrécie | |||
| žiadna | malá | stredná | veľká | |
| čo musí krytie zabezpečiť | zvlhčovať ranu | zadržiavať exsudát | pohltiť nadmerné množstvo exsudátu | pohltiť nadmerné množstvo exsudátu |
| hydrogél | √ | √ | ||
| polyuretánová fólia | √ | |||
| hydrokoloid | √ | √ | ||
| polyuretánová pena | √ | √ | ||
| alginát | √ | √ | ||
Modely liečby ťažko sa hojacich rán
Tradičný model liečby rán
Po storočia boli obtiažne sa hojace rany liečené s použitím rôznych materiálov, ktoré ranu vysušovali.
Tradičný systém liečby rán bol založený na používaní absorpčných obväzov zhotovených z gázy, ktoré:
- zaisťovali absorpciu prebytočného množstva exsudátu,
ALE
- nechránili rany pred vysychaním alebo prechladnutím, čo spomaľovalo čas hojenia,
- nezaisťovali dostatočnú ochranu rany pred vonkajším prostredím, čo mohlo viesť k častým infekciám rán,
- lepili sa k rane, čo viedlo pri preväzoch k poškodeniu nového tkaniva a bolesti,
- pri obmedzenej absorpčnej schopnosti vyžadovali časté preväzy.
Suché hojenie rán je stále najnevhodnejšie u akútnych ranách, pre ktoré je typické primárne hojenie.
Moderný model liečby rán
Od zverejnenia výskumu Georga Wintera bolo jasné, že sa rany hoja výrazne rýchlejšie, pokiaľ hojenie prebieha vo vlhkých podmienkach, pričom je optimálne množstvo exsudátu udržované na povrchu rany. V súvislosti s podmienkami, v ktorých prebieha proces liečby, bola táto koncepcia pomenovaná VLHKÉ HOJENIE RÁN.
Na základe tejto koncepcie bola vyvinutá liečba v uzavretej rane pomocou špeciálneho krytia, ktoré:
- udržiava odpovedajúcu hladinu vlhkosti na povrchu rany, aby vzniklo prostredie optimálne pre hojenie,
- spúšťa autolytické čistenie, čo vedie k rýchlejšiemu čisteniu rany a zahájeniu procesu hojenia,
- zaisťuje tepelnú izoláciu rany, čím umožňuje udržiavanie stálej teploty v rane a urýchľuje proces hojenia,
- zaisťuje dlhodobú absorpciu nadrozmerného množstva exsudátu, čo znižuje potrebný počet preväzov,
- nelepí sa k rane, preväzy sú bezpečné pre novo vzniknuté tkanivo a bezbolestné pre pacienta,
- je vodeodolné a chráni ránu pred vonkajším prostredím, čo minimalizuje riziko vzniku infekcie.
Vlastnosti ideálneho krytia
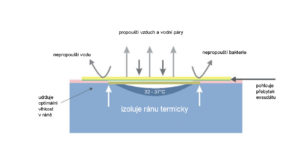
Vlhké hojenie rán je najvhodnejším spôsobom liečby ťažko sa hojacich rán, avšak v súlade s jeho výsledkami je možné takto liečiť aj bežné poranenia, odreniny alebo škrabance.
Nemocničné infekcie predstavujú závažný problém súčasného zdravotníctva, pretože často predstavujú neúspech pri liečbe a vznik komplikácií. Najčastejšími problémami súvisiacimi s infekciami sú nedodržanie zásad aseptických podmienok v miestach, kde sa vykonávajú zákroky, príliš neskoré zistenie infekcie alebo jej nesprávna liečba. Pre nemocnice to znamená, že všetky vyššie uvedené etapy – prevencia, diagnostika a liečba – musia byť zvládnuté správne.
Stále viac nemocníc usiluje o získanie certifikátu ISO, čo vyžaduje, aby boli pre všetky etapy liečby pacienta spracované postupy, ktorých dodržiavanie prispeje k zníženiu počtu infekcií. Taktiež miera informovanosti zdravotníckeho personálu v oblasti problematiky sa z roka na rok zvyšuje.
Téma nemocničných infekcií predstavuje výzvu taktiež pre výrobcov zdravotníckych výrobkov používaných pri vykonávaní jednotlivých úkonov v zdravotníckych zariadeniach.
Riešením potrieb súvisiacich s prevenciou infekcií pri zdravotníckych úkonoch sú výrobky Matoset, v ktorých sa spája funkčnosť a úspornosť vďaka cielenému kombinovaniu obväzového materiálu. Jednoducho povedané, zloženie jednotlivého Matosetu je prispôsobené konkrétnemu zdravotníckemu úkonu a jeho jednotlivé súčasti sú rozmiestnené spôsobom, ktorý určuje poradie vykonávaných úkonov v súlade so zásadami aseptických podmienok. Usporiadané rozmiestnenie a premyslené zloženie zaručujú bezpečnosť, pohodlie pri práci a úsporu času.
O použití zákrokových súprav hovorí:
Monika Cerkaska – produktová manažérka TZMO SA
Katarzyna Mośová – magistra ošetrovateľstva so špecializáciou na epidemiologické ošetrovateľstvo
M.C. Katarzyna, v ktorých situáciách sa využitie sterilných balíčkov alebo setov Matoset osvedčilo najlepšie?
K. M. V našej každodennej praxi využívame Matosety hlavne na zákrokových sálach, kde vykonávame drobné zdravotnícke zákroky, napr. odstránenie stehov alebo preväzy. Pri použití sterilného setu môžem mať istotu, že mám pripravený všetok potrebný materiál a som schopná vykonať drobný zákrok behom niekoľkých okamihov. Hotové sterilné sety sú nenahraditeľné pri lôžku pacienta, pokiaľ nie je možné pacienta previesť k zákroku na sálu.
M.C. A čo v situáciách, kedy je potrebné vykonať preväz v domácnosti pacienta?
K. M. Zdravotná sestra zaisťujúca domácu starostlivosť určite ocení pracovný komfort, ktorý poskytuje použitie hotových súprav. Vždy si teda môže byť istá, že má pripravený všetok potrebný materiál a pacient naviac získava pocit individuálneho prístupu a záruky bezpečnosti keď vidí, že daná súprava je určená špeciálne pre neho.
M.C. Takže je to tak, že hotové súpravy výrazne uľahčujú prácu?
K. M. Áno, je to oveľa pohodlnejšie, pretože zákrok je možné vykonať efektívnejšie, ale predovšetkým je práca oveľa bezpečnejšia. Rozmiestnenie jednotlivých súčastí určuje činnosti, ktoré je treba vykonať. Vďaka tomu nezabudneme napríklad na rukavice, ktoré sú najčastejšie umiestnené úplne navrchu, a až po ich nasadení môžeme pracovať s ďalšími sterilnými súčasťami súpravy. Takýto postup minimalizuje riziko infekcie, čo je najdôležitejšie ako pre nás, tak aj pre pacienta. Dokumentácia postupu je veľmi ľahká vďaka samolepiacim štítkom s informáciami o výrobku, ktorý vlepíme do dokumentácie pacienta.
M.C. Takže z toho vyplýva, že súpravy zaručujú zachovanie aseptického prostredia bez ohľadu na miesto, kde sa zákrok vykonáva?
K. M. Áno. Nie vždy sa pacient nachádza v mieste, kde je možný napríklad bezpečný preväz. Matosety nám to umožňujú a naviac skracujú dobu prípravy na zákrok a uľahčujú prácu.
M.C. Nakoniec sa ešte musím spýtať –čo s nákladmi?
K. M. Pri použití kompletných súprav určených na konkrétny úkon nie je nutné otvárať veľa jednotlivých obalov, čo má priamy dopad na náklady spojené so zákrokom. Ak musíme stále otvárať niekoľko rôznych obalov, zvyšuje sa riziko infekcie sterilného materiálu. Okrem toho je pri použití súpravy účelne spotrebovaný jej celý obsah. V rámci zhrnutia by som rada povedala ešte pár slov o súpravách na cievkovanie a súpravách na dezinfekciu operačného poľa, ktoré sa využívajú hlavne na akútnych oddeleniach. V situáciách, kde ide o čas nie sme vždy schopný plne dodržať zásady aseptického prostredia, čo môže mať za následok komplikácie a môže byť príčinou predĺženej hospitalizácie. Pacient, ktorý je prijatý v situácii ohrozenia života vyžaduje vykonanie mnohých úkonov súčasne. Riziko infekcie pacienta pri záchrane života je vyššie než pri plánovaných zákrokoch. Preto používanie hotových súprav Matoset napr. na cievkovanie uľahčuje dodržanie zásad aseptického prostredia. Súprava, ktorá obsahuje všetky potrebné súčasti, vrátane katétru odpovedajúcej veľkosti, umožňuje obmedziť nepotrebné činnosti na minimum. Podobne je tomu aj v prípade súpravy na dezinfekciu operačného poľa, ktorá má svoje opodstatnenie a nachádza plné využitie pri vykonávaní zdravotníckych úkonov v situácii ohrozenia života. V prípade resuscitácie vzniká často potreba aplikovať endovaskulárnu elektródu alebo napichnúť podkľúčnu žilu. Ak máme po ruke hotovú súpravu na dezinfekciu, môžeme zaistiť riadnu prípravu pacienta k takémuto úkonu v krátkom čase. Je dôležité, aby sme pacienta pri jeho záchrane nevystavovali ďalšiemu riziku, ktoré môže viesť od vydarenej resuscitácie k nežiadúcej infekcii. Pacient síce bude zachránený, ale dostane infekciu a jeho pobyt v nemocnici sa predĺži. Stav ohrozenia ustúpi, ale pacient si bude vyžadovať liečbu z dôvodu komplikácií vzniknutých v dôsledku nedodržania základných zásad aseptického prostredia, čo nám vlastne Matosety uľahčujú.
M.C. Veľmi pekne ďakujem za rozhovor.
Miroslav Hricišák, MD
Vedúci lekár na jednotke jednodňovej zdravotnej starostlivosti
Poliklinika Euromedix a.s., ProCare
Betliarska 17, Bratislava
Za 21 rokov mojej chirurgickej, ambulantnej a operačnej praxe som pracoval na mnohých miestach a tam som si vytvoril určité pracovné rutiny a návyk používať osvedčené postupy. Postupom času a pribúdajúcimi skúsenosťami som pracoval na zdokonaľovaní postupov, prechádzal som na menej komplikované a cenovo výhodnejšie pracovné metódy, či už v chirurgických ambulanciách alebo na operačných sálach.
Po odchode od predchádzajúceho zamestnávateľa som prijal výzvu vybudovať na poliklinike novú chirurgickú ambulanciu a jednotku jednodňovej zdravotnej starostlivosti so špecializáciou na chirurgiu a ortopédiu a časom aj gynekológiu, plastickú chirurgiu, urológiu a chirurgiu hlavy a krku.
Najprv som si myslel, že práca bude pomerne jednoduchá a že dokážem využiť to, čo už viem alebo sa naučím, a že ostatné veci pôjdu nejako ľahko.
Prvým krokom bolo rozhodnúť sa spolu s mojím tímom, aké produkty budeme potrebovať. Potom sme oslovili množstvo dodávateľov, aby sme sa s nimi podelili o naše nápady a požiadavky. Samozrejme, boli tu určité obmedzenia ako priestory v rámci polikliniky, napätý rozpočet, rozsah činnosti či logistika. Musel som zmeniť uhol pohľadu a v procese nastavovania využiť mnohé zaužívané postupy a rutiny. Mojou ambíciou bolo vyvinúť čo najjednoduchší a cenovo najefektívnejší model.
Jedným z kľúčových rozhodnutí týkajúcich sa operačných sál bol výber OP plachiet. Mali by sme používať práčovňu alebo sa orientovať na jednorazové chirurgické plachty a plátna?
Na chirurgickej ambulancii som vyskúšal malé jednorazové operačné súpravy od TZMO S.A. Spočiatku som bol skeptický k používaniu materiálov, ktoré boli pre mňa nové a ktoré som nikdy predtým nepoužíval. Po určitom čase sa však mojimi obľúbenými produktmi stali ambulantné operačné obväzové súpravy, súpravy na odber vzoriek tkaniva alebo súpravy na zavádzanie katétrov. Prípravy na chirurgické zákroky a samotné zákroky teraz trvali oveľa kratšie.
Na jednotke jednodňovej zdravotnej starostlivosti som používal rôzne operačné súpravy vyrobené spoločnosťou TZMO S.A. špeciálne na rôzne chirurgické a ortopedické zákroky. Po mnohých chirurgických konzultáciách a diskusiách so spoločnosťou TZMO S.A. nám výrobca poskytol veľké operačné súpravy „na mieru“, obsahujúce sterilné jednorazové OP plachty, ako sú plachty pre pacienta, návleky na nástrojové stoly a chirurgické plášte. Objednali sme aj nejaké príslušenstvo, ktoré bolo tiež vyrobené a zabalené na zákazku. Súpravy obsahovali sterilné predmety, ako sú rôzne krytia, vrecká, samolepiace vrecká na tekutiny a zdravotnícke pomôcky plus tampóny, misky a elastické obväzy.
Operačné súpravy obsahovali aj jednorazové kovové nástroje (nožnice, pinzety atď.), ale tieto nástroje nepoužívam dostatočne dlho na to, aby som na ne mohol vysloviť svoj názor.
Operačné súpravy dodávané spoločnosťou TZMO S.A. sa nám páčili natoľko, že po troch mesiacoch práce na jednotke jednodňovej zdravotnej starostlivosti sme prestali používať materiály od iných dodávateľov.
Keďže sme malý tím, robíme všetko pre to, aby sme vykonali čo najväčší počet chirurgických zákrokov v čo najkratšom čase. Veľké operačné súpravy nám pomáhajú skrátiť čas potrebný na prípravu našich operačných sál na zákroky. Taktiež, keď potrebujeme nahradiť naše chirurgické sestry externým chirurgickým personálom, riziko zlyhania v dôsledku odlišných pracovných návykov nie je žiadne. Veľké operačné súpravy určené na špecifické chirurgické zákroky nám uľahčili prácu a zvýšili bezpečnosť našich pacientov a personálu.
Pri štandardizovaných operačných postupoch sa znižuje riziko chýb a následne aj možných komplikácií. Pooperačné čistenie a odstraňovanie materiálu je teraz oveľa jednoduchšie, čo nám dáva viac času na prípravu na nasledujúce zákroky. Personál centrálneho oddelenia sterilizačných služieb už nemusí sterilizovať chirurgické materiály, pretože ich výrobca dodáva sterilné. Chirurgické sestry sa tak môžu sústrediť na samotný chirurgický zákrok. Štandardizácia postupov využívaním veľkých operačných súprav ponúka aj ekonomické výhody. Bežne sa pri jednom chirurgickom zákroku používa jedna súprava, čo znamená, že prakticky nevzniká žiadny odpad (nepoužité materiály). Evidencia o použití materiálov je jednoduchá – materiálové štítky s kódmi sa vkladajú do súborov na archiváciu. Pomáha to vypočítať skutočné náklady na zákroky. Znižujú sa aj náklady na personál, ktorý sa podieľa na skladovaní a spracovaní chirurgických materiálov.
Po mojich skúsenostiach z používania malých a veľkých operačných súprav na poliklinike a jednotke jednodňovej zdravotnej starostlivosti by som už nikdy neprešiel na iné riešenia.
Slovo „koniec“ neznamená len koniec, ale aj cieľ. V poľštine sa „koniec“ používa ako cieľ len zriedka a viac sa môže spájať s ukončením jednej etapy a začiatkom novej, odlišnej od súčasnej reality. Myslieť rovno na koniec vlastne znamená nový začiatok, čiže zmeny.
Zmeny sú často spojené so strachom a dočasnými ťažkosťami, na ktoré ľudia nie sú vždy pripravení. Potreba opustiť bezpečnú a obvyklú zónu vždy vyvoláva strach z toho, čo nastane.
Ak sa takéto konanie týka lekárskeho zákroku, zmena z toho vyplývajúca sa javí ako veľmi zložitá a nerozumná, pretože doterajší výkon zákrokov bol účinný a nemenný dlhé roky. Často sa však stáva, že zmena so sebou prináša množstvo pozitívnych dôsledkov, a teda modifikáciu dovtedy stabilnej reality veľmi pozitívnym spôsobom.
O účinkoch zmien spojených so zavedením súprav pripravených na použitie a výhodách, ktoré z toho vyplývajú, hovoria:
Emilia Zawadzka
Magister v odbore ošetrovateľstvo so špecializáciou na epidemiologické ošetrovateľstvo – Krajská odborná nemocnica Dr. Władyslawa Biegańského v Grudziądzi.
Monika Cerkaska
Anketárka z MatoNews
Monika Cerkaska: Prečo ste sa rozhodli pracovať so špecializovanými súpravami? Je to len kvôli úľave pre centrálnu sterilizačnú jednotku?
Emilia Zawadzka: Odkedy začala CSJ zastrešovať 11 operačných sál, rozhodli sme sa ju využívať len na sterilizáciu nástrojov. Aby sme odľahčili pracovné zaťaženie CSJ, prestali sme zostavovať súpravy krycieho materiálu v nemocnici a rozhodli sme sa používať sterilné postupy a operačné súpravy. Mám na mysli sterilné produkty pripravené na použitie v jednom balení obsahujúcom obväzový materiál, OP plachty a ďalšie komponenty potrebné na vykonanie konkrétneho zákroku. Zodpovednosť za sterilitu materiálu sa tak prenáša na výrobcu a CSJ sa môže sústrediť na prípravu sterilných chirurgických nástrojov.
Vďaka tomuto rozhodnutiu pocítili veľké pracovné odľahčenie aj sestry, od ktorých sa doteraz očakávalo, že budú pripravovať súpravy obväzového materiálu. Zvýšil sa nielen komfort práce, ale aj bezpečnosť nás a pacientov. Použitie jednej súpravy špeciálne určenej pre daný operačný výkon eliminuje riziko chyby a tým minimalizuje riziko komplikácií. Navyše, čas venovaný príprave všetkých potrebných materiálov na operáciu je oveľa kratší, čo je dôležité najmä v situáciách zachraňujúcich život.
„Použitie jednej súpravy špeciálne určenej pre daný operačný zákrok eliminuje riziko chyby a tým minimalizuje riziko komplikácií.“
M.C.: S akou odozvou lekárov a sestier, priamych užívateľov súprav, ste sa stretli pri prechode na súpravy pripravené na použitie?
E.Z.: Akákoľvek zmena alebo zavedenie nového riešenia vyvoláva u tých, ktorých sa to priamo týka, určité obavy. Tak to bolo aj v našom prípade. Medzi lekármi aj sestrami boli obavy, ktoré sa rýchlo rozplynuli vtedy, keď začali so súpravami pracovať. Pracovné podmienky nás všetkých sa zlepšili a dnes si nevieme predstaviť návrat do predošlého stavu. Je oveľa jednoduchšie a bezpečnejšie otvoriť jednu súpravu ako niekoľko produktov v aseptických baleniach. Pri otvorení jedného balenia znižujeme možnosť kontaminácie produktov a pacientov patogénnymi mikroorganizmami. Pri rizikových zákrokoch s vysokým rizikom komplikácií sa eliminácia chýb premieta do bezpečnosti pacienta, čo je pre nás najdôležitejšie.
M.C.: Ktoré prvky súpravy sú pre vás najdôležitejšie?
E.Z.: V prvom rade by mala byť súprava kompletná, no nie prehnaná. Nevyužité súčasti predstavujú odpad, za ktorý by ste, žiaľ, museli platiť. Preto sú najdôležitejšie základné prvky, ktoré je možné v prípade potreby doplniť sterilným materiálom. V prípade núdze, keď je časová tieseň, je dôležité, aby súprava obsahovala všetko potrebné na vykonanie zákroku.
Dôležitou výhodou produktu v podobe súpravy je skutočnosť, že poradie usporiadania jednotlivých prvkov si môže vynútiť vykonanie konkrétnych činností, napr. najprv sa prikryje nástrojový stôl, vydezinfikuje sa OP pole a správnym spôsobom sa zabezpečí. Sú to činnosti, ktoré vždy nasledujú za sebou, a poradie, v ktorom sa vykonávajú, má veľký vplyv na bezpečnosť postupu.
M.C.: A čo ľudské návyky? Nie sú zdrojom odporu voči používaniu zdravotníckych pomôcok v takejto forme?
E.Z.: Zákrok by sa mal vykonávať bezpečným spôsobom a istotu by mali poskytovať predovšetkým návyky. Nevidím žiadny konflikt záujmov.
Keď už hovoríme o bezpečnosti, treba myslieť aj na právnu istotu, keď si pacient môže uplatniť nárok voči nemocnici ako v prípade zdravotných incidentov. Informovanosť pacientov sa zvyšuje, súdne spory medzi pacientom a nemocnicou sa rýchlo stávajú mediálnymi udalosťami a každý vyhratý proces generuje ďalší nárok. Preto je dôležité mať dôkaz, že všetky postupy pri liečbe pacienta sa vykonávajú bezpečným spôsobom. Dôkazom sú v tomto prípade zdravotné záznamy, ktoré sú zjednodušené pomocou TAG štítku, teda nálepkami, ktoré je možné nalepiť do anamnézy pacienta a do dokumentácie operačnej sály.
M.C.: Ktoré argumenty sú podľa vás pre manažment nemocnice najsilnejšie?
E.Z.: Som si istá, že epidemiologická bezpečnosť a náklady. Veľmi dôležité je zníženie nákladov a, samozrejme, cena súpravy a pre riaditeľa/manažéra transparentnosť nákladov. Cena súpravy sa rovná skutočným nákladom pre oddelenie za vykonaný zákrok. Hovoríme o jednoduchom pomere: počet súprav sa rovná počtu vykonaných zákrokov. V tomto prípade eliminujeme takzvané skryté náklady a obmedzujeme možnosť manipulácie s nákladmi na jednotlivé zákroky.
M.C.: Ekonomický aspekt je veľmi silný argument. Ako je to s ergonómiou práce na oddelení? Mení sa to?
E.Z.: Samozrejme. Personál pociťuje veľkú úľavu. Pracovná záťaž pre sestry je veľmi vysoká a v situácii, keď používame hotové zostavy, sa všetka energia sústreďuje na pacienta.
Použitie súprav navyše zefektívňuje logistiku vo vnútri nemocnice. Produkty sa prepravujú jednoduchšie a bezpečnejšie.
M.C.: Ďakujem vám veľmi pekne za váš čas.
Regionálna odborná nemocnica Dr. Władyslawa Biegańského v Grudziądzi má 40 oddelení, na ktorých je 1050 lôžok a 53 špecializovaných ambulancií. Moderná operačná miestnosť má 11 operačných sál podporovaných centrálnou sterilizačnou jednotkou (CSJ). Aby sa vo veľkej miere odľahčilo fungovanie CSJ, nemocnica úplne zmenila prístup k riadeniu nákupu produktov smerom k väčšiemu využitiu hotových sterilných výkonových a operačných súprav a k prechodu od opakovane použiteľných produktov na jednorazové.
V rámci Európskeho fondu regionálneho rozvoja získala nemocnica financie aj na nákup nových sanitiek s vybavením, na výstavbu jedného z najmodernejších heliportov v Poľsku a na širokú škálu medicínskej techniky, ktorá sa využíva pri liečbe pacientov na novej klinike.
O využití veľkých operačných súprav na operačnej sále v Provinčnej odbornej nemocnici Mikuláša Kopernika v Lodži hovoria:
Sylwia Dąbrowska
Zástupkyňa vedúceho operačného sálu pre ošetrovateľstvo – Provinčná odborná nemocnica Mikuláša Kopernika v Lodži
Monika Cerkaska
Anketárka z MatoNews
Monika Cerkaska: Čo vás podnietilo začať pracovať s hotovými súpravami?
Sylwia Dąbrowska: Rozhodnutie zaviesť štandardné používanie jednorazových súprav na operačnej sále sa šťastne zhodovalo s renováciou operačnej sály. Kedysi, teda pred rekonštrukciou, sme v rámci operačnej sály mali sterilizačnú jednotku, kde sa okrem bežných prác pre potreby operačnej sály pripravovali aj sady nesterilných materiálov, ktoré sa v ďalšom kroku sterilizovali. Po rekonštrukcii operačnej sály bola sterilizačná jednotka zatvorená a dnes má nemocnica len výdajné a prijímacie miesto venujúce sa logistike najmä nástrojov a nemocničného oblečenia. Vďaka takémuto rozhodnutiu sme svojho času začali používať jednorazové produkty ako chirurgické rúška, plášte a výkonové či operačné súpravy.
Renováciou operačnej sály sa zmenšila aj veľkosť skladového priestoru, ktorý máme. Preto si nemôžeme dovoliť udržiavať veľmi veľké zásoby nesterilných produktov, ktoré vždy zaberali veľa miesta. V súčasnosti používame veľmi veľké množstvo implantátov, ktoré sa nachádzajú najmä na operačnej sále. Obväzový materiál sa skladuje mimo operačnej sály, a preto je jednoduchšie a bezpečnejšie použiť hotovú súpravu. Takýto organizačný prístup je veľmi rozumný. Zmenšením skladového priestoru sa zväčší priestor pre pacienta. A to je, samozrejme, spojené s peniazmi.
„Na otvorenie súpravy stačí jeden pohyb; jedna súprava určená pre daný výkon a jeden štítok umožňujúci prenos informácií do dokumentácie výrazne obmedzujú čas venovaný príprave na operáciu. To umožňuje zdravotníckemu personálu sústrediť sa na prácu okolo pacienta.“
M.C.: Spomenuli ste bezpečnosť. Je toto pravdepodobne jeden z najdôležitejších dôvodov pre nemocnicu, pre ktorý ste sa rozhodli pracovať s produktom pripraveným na použitie?
S.D.: Samozrejme, a to pre nemocnicu ako celok. Je to veľmi silný argument pre manažéra – pretože zodpovednosť za sterilitu nesie výrobca – a pre celý epidemiologický personál – keďže používanie súprav znižuje počet infekcií získaných v nemocnici. Je to veľmi dôležité aj pre nás ako pre zdravotnícky personál. Je bezpečnejšie otvárať jeden obal ako jednotlivé balenia produktov potrebných na dokončenie zákroku. Odnímateľná časť štítku je veľmi bezpečným prvkom. Na elimináciu chyby, ku ktorej môže dôjsť pri procese prepisovania údajov do dokumentácie, sa v tomto prípade prelepí iba jedna nálepka s kódom produktu a dátumom spotreby. Kód produktu plne identifikuje obsah balenia a nie je potrebné bližšie označenie. Pri veľkom množstve použitého materiálu a tiež obmedzenom množstve miesta v dokumentácii je veľkosť štítku dostatočná.
Ďalšou výhodou používania zostáv je zvýšenie komfortu práce. Na otvorenie súpravy stačí jeden pohyb, jedna súprava určená pre daný výkon a jeden štítok umožňujúci prenos informácií do dokumentácie výrazne obmedzujú čas venovaný príprave na operáciu. Zdravotníckemu personálu to umožňuje sústrediť sa na prácu okolo pacienta. Je to dôležité najmä v situácii, keď napríklad na pohotovosti fungujú tri operačné sály a na oddelení je práve toľko sestier, koľko by malo vykonávať prácu. Použitie hotového produktu umožňuje hladkú prácu personálu celej operačnej sály v službe. Komfort používania súprav sa samozrejme odráža nielen v núdzových situáciách, ale aj pri našej každodennej práci. Minimalizujeme dĺžku zákroku, čo sa premieta do individuálnych úspor, t. j.: nižšia spotreba energie a klimatizácií, kratšia anestézia, kratšia práca chirurga, anestéziológa a sestier. Minimalizácia času venovaného príprave na operáciu v kombinácii s efektívnou tímovou prácou robí výkon zákroku rýchlejším a lacnejším.
M.C.: O nákladoch sa ešte budeme rozprávať, ale objavuje sa ďalšia otázka. Chápem to správne, že práca so súpravami zvyšuje efektivitu operačnej sály?
S.D.: V každom prípade áno. Okrem spomínaných súprav k lepšej účinnosti prispieva aj vysoká kvalita dezinfekčných prostriedkov, ktoré umožňujú veľmi rýchly obrat pacientov na operačnej sále. Za našu nemocnicu môžem povedať, že donedávna sme denne robili štyri zákroky, napr. strumektómie. Dnes môžeme vykonať päť operácií a máme ešte rezervu času. To ukazuje efektivitu a zosúladenie tímu, ako aj kratší čas venovaný príprave na operáciu. Táto skutočnosť je najviditeľnejšia pri analýze produktivity operačnej sály za mesiac alebo rok.
M.C.: Ešte jedna otázka v súvislosti s odpadom. Dá sa predpokladať, že sa zníži množstvo odpadu?
S.D.: To závisí od viacerých okolností. Vo všeobecnosti sa zvyšuje množstvo medicínskeho odpadu pochádzajúceho z operačných sál. Stáva sa to vo všetkých zdravotníckych jednotkách, kde sa používajú jednorazové produkty, ako sú jednorazové OP plachty, zdravotnícke pomôcky, plášte atď. Množstvo odpadu však v prípade jednotkových balení produktov používaných počas liečby určite klesá a obmedzí sa len na zopár, a nie ako kedysi – tucet či dokonca desiatky.
M.C.: Ako sa teda zmenia náklady na zákrok po zavedení jednorazových súprav pripravených na použitie?
S.D.: Nepochybujem, že toto riešenie je pre nemocnicu omnoho výhodnejšie, pretože máme sterilizované a dodané hotové súpravy prispôsobené našim potrebám. Zostavovanie komponentov v nemocnici by v našej realite znamenalo ďalšiu pracovnú pozíciu, čo znamená zvýšenie nákladov na výkon. Najlepším a najpokročilejším riešením sú súpravy určené na konkrétny medicínsky výkon. Tým sa znižuje nielen množstvo obväzového materiálu, ktorý sme otvárali, ale v takýchto súpravách nájdete aj OP plachty, poťah na stôl Mayo, kryty na vybavenie a káble, organizéry na nástroje používané počas operácie – veľmi užitočná vec aj na organizáciu práce; t. j. celé spektrum sterilného materiálu. V tomto prípade sú náklady na daný zákrok spočítateľné a veľmi dobre čitateľné. Počet vykonaných zákrokov sa rovná množstvu použitých súprav.
M.C.: Ďakujem veľmi pekne za váš čas.
„Provinčná odborná nemocnica Mikuláša Kopernika v Lodži má vo svojej komplexnej štruktúre: Odbornú nemocnicu, Regionálne onkologické centrum, Pediatrické centrum Dr. Janusza Korczaka, Skupinu kliník a odborných kliník, ako aj Diagnostické oddelenie.“
„Najväčším úspechom pre nemocnicu bolo vytvorenie Transplantačného centra kostnej drene riadeného špecializovaným tímom skúsených vedecko-technických pracovníkov a vytvorenie Nemocničného urgentného príjmu integrovaného s heliportom, ktorý tvorí funkčný celok zaručujúci rýchlu záchranu v situáciách ohrozujúcich život. Významným počinom bola modernizácia Regionálneho onkologického centra.“
„V súčasnosti nemocnica poskytuje komplexnú diagnostiku a liečbu na najvyššej úrovni, čím poskytuje pacientom podmienky na rýchlejšie zotavenie.“
„V nemocnici pôsobí aj 12 združení a nadácií, ktoré okrem iného podporujú pacientov s rakovinou, leukémiou, hemofíliou, reumatickými chorobami, transplantáciou srdca a mnohými ďalšími.“
Operačná sála musí spĺňať odpovedajúce podmienky zaisťujúce bezpečné vykonávanie operačných zákrokov, ako pre pacienta, tak pre personál. Na operačnej sále by mali byť dodržiavané prísne hygienické pravidlá, aby nedochádzalo k infekcii. V súvislosti s tým sa od personálu operačných sál vyžaduje vysoká sebadisciplína, veľké odborné znalosti a odpovedajúce schopnosti.
Operačné bloky stavané v dnešnej dobe sú vybavené klimatizovanými operačnými sálami a vďaka tomu nie je nutné v takýchto priestoroch montovať radiátory (miesto, v ktorom sa usádza prach a patogénna mikroflóra). Ak nie sú v miestnosti okná, je obmedzený prístup znečistenia z ovzdušia (predovšetkým baktérií a plesní).
V každom operačnom bloku by mali byť vytvorené odpovedajúce podmienky pre bezpečné vykonávanie operačných zákrokov v súlade so zásadami aseptického prostredia. Rozvrhnutie miestností by malo zahŕňať špinavé, čisté a sterilné zóny a umožňovať iba jednosmerný pohyb personálu, pacientov a sterilného materiálu. Na zaistenie bezpečnosti vykonávaných zákrokov je potrebné venovať pozornosť všetkým jednotlivým fázam, počnúc prípravou materiálu potrebného k zákroku.
Na príklade procedúry artroskopie kolenného kĺbu ukazujeme, ako správne zabezpečiť pacienta s použitím výrobkov obsiahnutých v súprave.
Všetky použité výrobky sú súčasťou operačnej súpravy.
ZAHÁJENIE PROCEDÚRYB

UKONČENIE PROCEDÚRY
Príčiny
Popáleniny sú výsledkom pôsobenia vysokej teploty, chemickej korózie alebo prúdu. Najčastejšou príčinou popálenín je teplo, ktoré môže pochádzať z vriacej vody, pary, horúcich kvapalín alebo polokvapalín, ako je tuk alebo parafín, ako aj popáleniny spôsobené domácimi spotrebičmi.

Pri popáleninách spôsobených elektrickým prúdom je hlavným škodlivým činiteľom vysoké napätie prechádzajúce tkanivami a ich zahrievanie. Chemické popáleniny sú zvyčajne spôsobené pôsobením kyselín alebo bežných zásad. Bez ohľadu na genézu sú popáleniny špecifickým typom poranení a pacientovi môžu spôsobiť vážne komplikácie.
Riziková skupina
Na riziko popálenín by sa malo dbať u všetkých osôb, ale predovšetkým u:
- detí vo veku od 2 do 4 rokov
- dospelých pracujúcich v nebezpečných podmienkach (baníci, oceliari, hasiči, zvárači atď.)
Symptómy
Hlavným faktorom určujúcim typ popáleniny je hĺbka, na základe ktorej sa rozlišujú tieto typy popálenín:
- Prvý stupeň (povrchová) – postihuje iba povrchové vrstvy epidermy. Hlavnými príznakmi poškodenia je živý červený erytém a bolesť. Rana sa zvyčajne hojí bez komplikácií a nezanecháva jazvy.
- Druhý stupeň A (povrchová čiastočná hrúbka) – postihuje takmer celú vrstvu epidermy a povrchovú dermu. Rany sú zvyčajne jasne červené, veľmi bolestivé a vyznačujú sa pľuzgiermi. Popáleniny 2. stupňa môžu zanechať mierne sfarbenie a niekedy aj jazvy.
- Druhý stupeň B (hlboká čiastočná hrúbka) – epiderma a hlbšie vrstvy dermy sú zničené. Pri tomto type poranenia sa pozoruje povrchová epidermálna a kožná nekróza. Tento typ poranenia je veľmi bolestivý, bez pľuzgierov, bledý alebo ružový, sivý, tehlovo červený, a dokonca čierny. Okrem toho môže zanechať negatívne hypertrofické jazvy.
- Tretí stupeň (plná hrúbka) – siaha cez celú dermu. Rany sú zvyčajne svetlohnedé, hnedé, svetložlté alebo červené. Zanechávajú jazvy a môžu viesť až k amputácii.
- Štvrtý stupeň – zasahuje cez celú kožu a do podložného tuku, svalov, šliach, kostí, kĺbov.
Miesto výskytu
Popáleniny sa vyskytujú v miestach kontaktu tela s tepelnými faktormi.
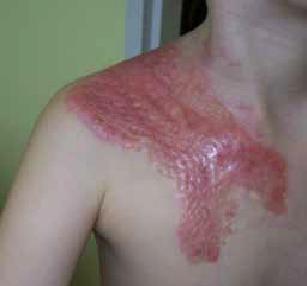
Zvyčajne zasiahnuté miesta:
- trup
- horné končatiny
- dolné končatiny
Kde vyhľadať pomoc a radu
Popáleniny prvého stupňa
možno ich liečiť doma a ak liečba nenapreduje alebo sa objavia komplikácie, poraďte sa so svojím praktickým lekárom
Popáleniny druhého a tretieho stupňa
čo najskôr treba aplikovať hydrogélové krytie, napr. Medisorb G, a ihneď sa poradiť so svojím lekárom alebo kontaktovať pohotovosť
Popáleniny štvrtého stupňa
okamžite kontaktujte pohotovosť alebo najbližšiu nemocnicu
Liečba
V závislosti od stupňa popáleniny sa liečba vykonáva rôznymi spôsobmi.
Popáleniny prvého stupňa – postihujú iba epitel. Popálené miesto je červené, mierne opuchnuté a suché. Postihnutý pociťuje silné pálenie. Rýchla aplikácia hydrogélového krytia, ako je Medisorb G, umožňuje rýchle hojenie rany.
Popáleniny druhého stupňa – poškodenie dermy. Sčervená a na povrchu sa tvoria pľuzgiere, ktoré sa plnia tekutým tkanivom. Popáleniny druhého stupňa sú veľmi bolestivé. Podobne ako pri popáleninách prvého stupňa, rýchla reakcia vo forme použitia hydrogélových krytí, ako je Medisorb G, umožňuje rýchle hojenie. Ak je popálenina rozsiahla, vyžaduje si hospitalizáciu.
Popáleniny tretieho a štvrtého stupňa – postihujú tkanivo nachádzajúce sa pod kožou. Môže sa poškodiť aj spojivové tkanivo, krvné cievy, svaly a nervy. Koža môže nadobudnúť voskový vzhľad, belavú alebo zuhoľnatenú farbu. Obeť nemusí cítiť žiadnu bolesť, pretože nervové zakončenia boli zničené. Tento typ popálenín si vyžaduje okamžitú lekársku pomoc, niekedy môže byť potrebný aj kožný štep alebo zotavenie v hyperbarickej komore.
Častou komplikáciou po vyliečení z popálenín sú hypertrofické jazvy a kĺbové kontraktúry. Ich dlhodobú rekonvalescenciu je vhodné realizovať presoterapiou alebo rehabilitáciou jaziev pomocou kompresných produktov, ako je Codopress® v kombinácii so silikónovými obväzmi Codosil® ADHESIVE.
Prevencia
Štatistiky z minulosti ukazujú, že každý rok utrpí rôzne typy popálenín približne 1 % našej populácie. Podľa týchto údajov počet Poliakov postihnutých rôznymi typmi popálenín predstavuje až 400 000 pacientov ročne. Popáleniny sú veľmi často spojené s typom aktivity pacientov, ako aj s vekom. Približne 50 – 80 % obetí popálenín tvoria najmä deti vo veku od 2 do 4 rokov.
Prevencia popálenín by sa mala zamerať predovšetkým na prípravu domova, kde sa bude malé dieťa cítiť bezpečne:
- Nikdy nenechávajte malé dieťa samo.
- Neklaďte horúce nápoje, polievky alebo pokrmy vybraté priamo z rúry na stôl.
- V domácnostiach s malými deťmi – najmä lezúcimi – by nemali byť obrusy – ťahaním za obrus dieťa stiahne všetko, čo je položené na stole.
- Nenechávajte zapnutú žehličku v miestnosti, kde sa nachádza dieťa; vypnutá žehlička musí vychladnúť a tiež musí byť mimo dosahu detí.
- Pri varení jedla sa snažte použiť plynové horáky pri stene – tie, ktoré sú ďaleko od vášho dieťaťa; môžete použiť špeciálny štít, ktorý zabráni dieťaťu dotknúť sa horúceho hrnca alebo ho stiahnuť.
- Majitelia keramických varných platní by si mali byť vedomí toho, že vypnutá platňa neumožní dieťaťu spozorovať nebezpečenstvo a dotknutie sa jej pred vychladnutím môže viesť k vážnym popáleninám.
Stručne povedané, rodičia by nemali nechávať svoje deti bez dozoru!
Violeta Senavaitienė
Obchodný reprezentant Matopat – Litva
30/04/2013
1. Miesto – Kaunas (Litva)
Miesto operácie:
Verejné zariadenie, Litovská univerzitná nemocnica zdravotníckych vied v
Kaunase.
Klinika je najväčšou multiprofilovou nemocnicou v Litve a jednou z
najmodernejších v krajine.
V nemocnici pracuje viac ako tisíc lekárov a viac ako dvetisíc členov
zdravotníckeho personálu. Nemocnica môže súčasne ubytovať až dvetisíc
pacientov. V pätnástich budovách je 34 profilovaných kliník a 15
ambulancií.

Dátum operácie 26. 04. 2013
2. Situácia/okolnosti
V januári 2013 som viedol prezentáciu pre neurochirurgov o produktoch
Codubix®. Predstavil som všetky možnosti a výhody, ktoré ponúkajú.
Asi po dvoch mesiacoch mi volali z nemocnice. Mali pacienta, ktorý
potreboval individuálnu protézu.
Pacient mal strelné poranenie v lebke. Pacient prišiel o veľkú časť lebky
(fotografie nižšie). Lekári asi mesiac bojovali o jeho život. Po mesiaci bolo
potrebné poškodenú kosť obnoviť. Produkt, ktorý bol dostupný v
nemocnici – Tecres s. p. a. akrylová živica – nebol vhodný na takéto vážne
poškodenie. Rozhodli sa pre neho pripraviť individuálnu protézu.
Opäť som musel predstaviť všetky možnosti prípravy individuálnych
protéz.
3. Úkony pred operáciou
29. marca 2013 boli pod mojim vedením zhotovené všetky nevyhnutné
počítačové snímky a boli odoslané do spoločnosti Tricomed. Tu začali
s výrobou protézy.
(čierna farba – lebka, červená farba – protéza)

Typická protéza Maximálna veľkosť protézy Protéza potrebná pre uvedeného pacienta

3D model
Keďže poškodenie bolo veľmi vážne, výrobca sa rozhodol vyrobiť protézu z
dvoch častí.
Dr. P. Kasprzak vysvetľuje: najväčšia protéza, ktorá sa uvádza v literatúre,
mala 400 cm 2 . V našom prípade – 280 cm 2 . Je to druhý najväčší prípad na
svete (samozrejme zo známych prípadov).
25. apríla 2013 som dostal individuálne pripravenú protézu.
4. Priebeh operácie
Operácia prebehla 26. apríla 2013. Zúčastnil som sa jej.
Operáciu vykonali dvaja lekári:
1. Docent R. Vilcinis – primár kraniocerebrálneho oddelenia
2. MUDr. L. Kalasauskas – ošetrujúci lekár pacienta
Operácia trvala asi tri hodiny. Úprava protézy Codubix® CT trvala približne
30 minút. Časti protézy boli spojené pomocou titánových platničiek
Aesculap. Pomocou rovnakých titánových platničiek Aesculap bola protéza
pripevnená k lebke.
počas operácie
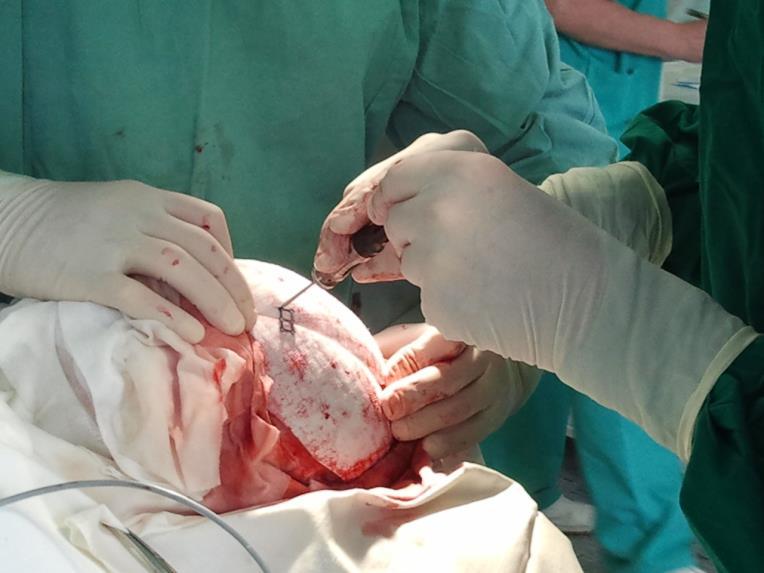
príprava miesta pre implantát
po implantácii

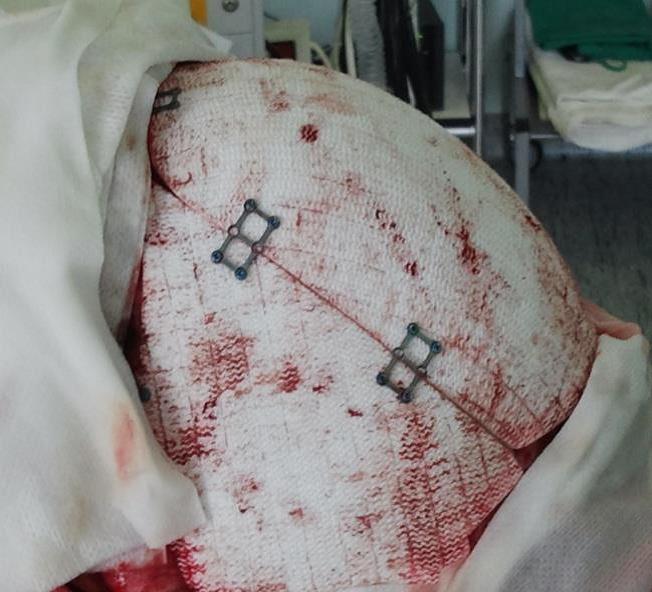
pred a po zákroku
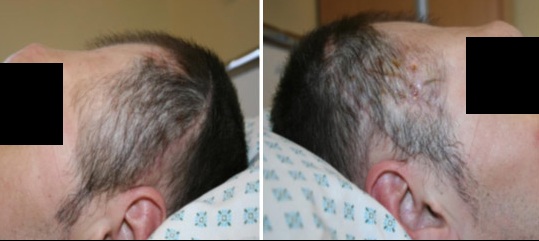
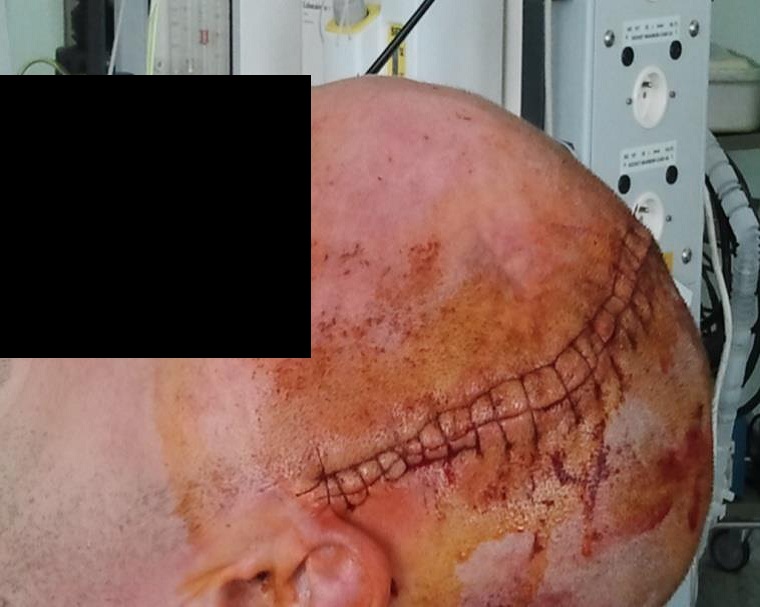
5. Čas po operácii
1. deň
Stav pacienta je stabilizovaný, nie sú viditeľné známky možných
komplikácií. Pacient je prevezený na všeobecné neurochirurgické
oddelenie.
3. deň
Stav pacienta je stabilizovaný, nie sú žiadne známky komplikácií.
4. deň
Stav pacienta je stabilizovaný. Neurologický stav sa zlepšil – pacient začal
reagovať na prostredie, začal hýbať nohami a prstami. Z času na čas sa mu
na tvári objavil úsmev.
6. Hodnotenie lekára
Primár oddelenia aj ošetrujúci lekár pacienta boli s výsledkami veľmi
spokojní. Pripravená protéza na nich urobila veľmi dobrý dojem – bola
kvalitná, presná, ľahko prispôsobiteľná. Takúto veľkú chýbajúcu časť
lebečnej kosti (strelné poranenie) bolo možné nahradiť len s individuálne
pripravenou protézou.
7. Problémy/poznámky
Nemocnica je na výrobcov a zástupcov produktov veľmi náročná. Z toho
dôvodu si pozitívne rozhodnutie lekárov vyžadovalo veľa úsilia. Tento
výsledok bol dosiahnutý len prostredníctvom úzkej spolupráce so
zamestnancami spoločnosti a ich operatívnosťou.
Violeta Senavaitienė
Obchodný reprezentant Matopat – Litva
22/02/2013
Miesto – Panevezys (Litva)

14februára 2013 bola v štátnej nemocnici v meste Panevezys implantovaná protéza Codubix®CT(individuálna protéza lebečnej kosti).
Situácia/okolnosti
V septembri 2012 som pre neurochirurgov pripravil prezentáciu o produktoch Codubix®. Uviedol som všetky možnosti a výhody.
Asi po dvoch mesiacoch mi volali z nemocnice. Objavila sa pacientka, ktorá potrebovala individuálnu protézu Codubix® CT.
Pacientke po mozgovej príhode s veľkým opuchom mozgu odstránili väčšinu lebečnej kosti. Bol to jediný spôsob, ako jej zachrániť život. Po operácii bola pacientka pri plnom vedomí a aktívna. Bol tu však jeden problém – ako a čím zakryť chýbajúcu časť lebky.
Produkt, ktorý bol dostupný v nemocnici, nepostačoval na to, aby pri takom poškodení pomohol. Bolo rozhodnuté, že sa pripraví individuálna protéza.
Úkony pred operáciou
11. 2012 boli pod mojím vedením vyrobené všetky potrebné počítačové snímky na prípravu imitácie implantátu a odoslané spoločnosti Tricomed. Spoločnosť začala proces vytvárania protézy.
Prvé obrázky protézy
On 13/12/2012 I received the personalised prosthesis.
The doctor set the operation after Christmas, i.e. in late January and early February.
12. 2012 som dostal personalizovanú protézu.
Lekár stanovil termín operácie po Vianociach; t. j. na koniec januára a začiatok februára.
Priebeh operácie
2. 2013 sa uskutočnila operácia, zúčastnil som sa jej.
Operáciu vykonali dvaja lekári:
G. Miliūnas – primár neurochirurgického oddelenia
V. Janušonis – pacientov lekár
Operácia trvala 3,5 hodiny. Samotná implantácia protézy Codubix® CT trvala približne 30 minút.
počas operácie
Čas po operácii
1. deň
Stav pacientky je stabilizovaný, nie sú viditeľné známky možných komplikácií.
Urobila sa počítačová snímka – implantát je na svojom mieste, žiadne viditeľné krvácanie.
3. deň
Stav pacientky je stabilizovaný. Pacientka je prevezená na všeobecné neurochirurgické oddelenie.
8. deň
Pacientka sa cíti dobre. Na základe tvrdenia pacientky ju hlava nebolí (bez implantátov mala často silné bolesti hlavy), môže dobre spať pri akejkoľvek orientácii hlavy (bez implantátu mohla spať len na jednej strane a so špeciálnym vankúšom).
Hodnotenie lekára
Primár oddelenia aj hlavný lekár sú s výsledkami veľmi spokojní. Individuálne pripravená protéza na nich urobila skvelý dojem – ako kvalitný, presný a dobre prispôsobiteľný výrobok. Takýto veľký defekt lebky 10 x 14 cm sa dal vyplniť iba s Codubix® CT. Použitie iných produktov by neumožnilo vyrezanie vhodnej hrúbky a zakrivenia implantátu, čo by mohlo viesť k mnohým komplikáciám.
Treatment of burn grade II A/B
d
Liečba popáleniny II. stupňa A/B
dátum úrazu: 12. 9. 2012
koniec liečby: 11. 10. 2012
- Pacient z náhodných príčin nevyhľadal pomoc bezprostredne po nehode. Takto vyzerala rana 3 dni po úraze – 15. 9. 2012 – veľkosť rany 65 x 50 mm.
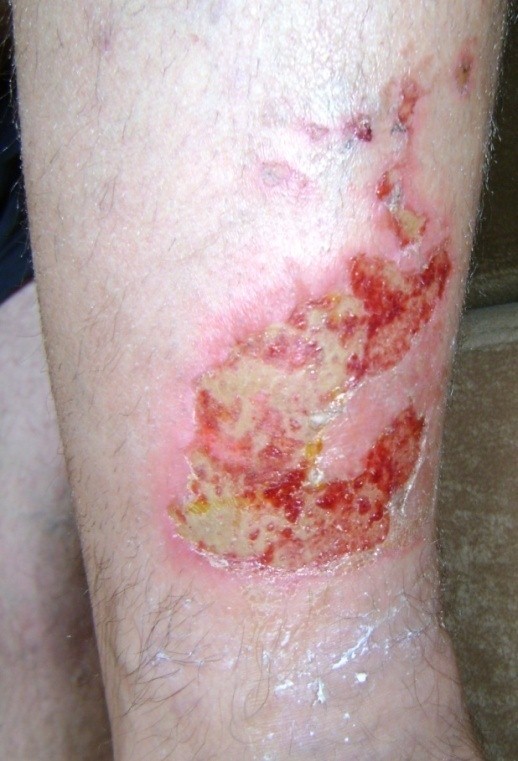
- pacient išiel k lekárovi 4 dni po nehode (16. 9. 2012); ten mu aplikoval antibiotickú masť a obviazal ranu viskózovým obväzom Matovis viscose bandage. Obväz bol aplikovaný 12 hodín. Počas nasledujúcich ôsmich dní zostala rana bez akejkoľvek ochrany.
- Vzhľad rany po 12 dňoch od nehody – 24. 9. 2012.
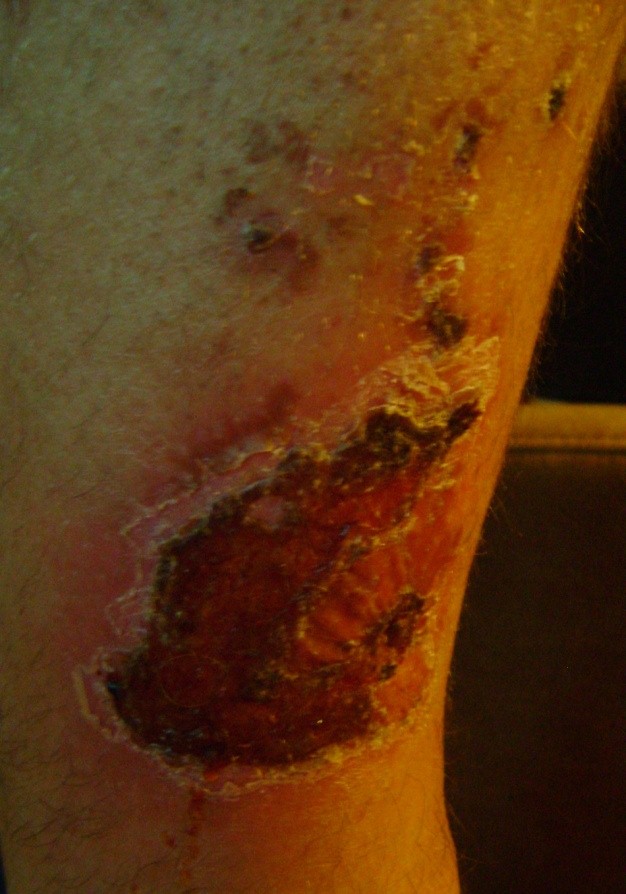
- 13 dní po nehode bolo po konzultácii s odborníkom zahájené ošetrenie pomocou špeciálnych krytí Medisorb. 25. 9. 2012 večer bola na ranu aplikovaná 1 tuba Medisorb G a bola prekrytá sekundárnym krytím Medisorb F. Krytie bolo na rane ponechané 48 hodín. Nekróza bola hydratovaná a pacient začal v rane pociťovať mravčenie.
- 15 dní po nehode – 27. 9. 2012 bolo krytie odstránené a na ranu bol aplikovaný Medisorb P. Okraje boli prekryté dodatočným krytím Medisorb F, aby sa pacient mohol bezstarostne osprchovať.
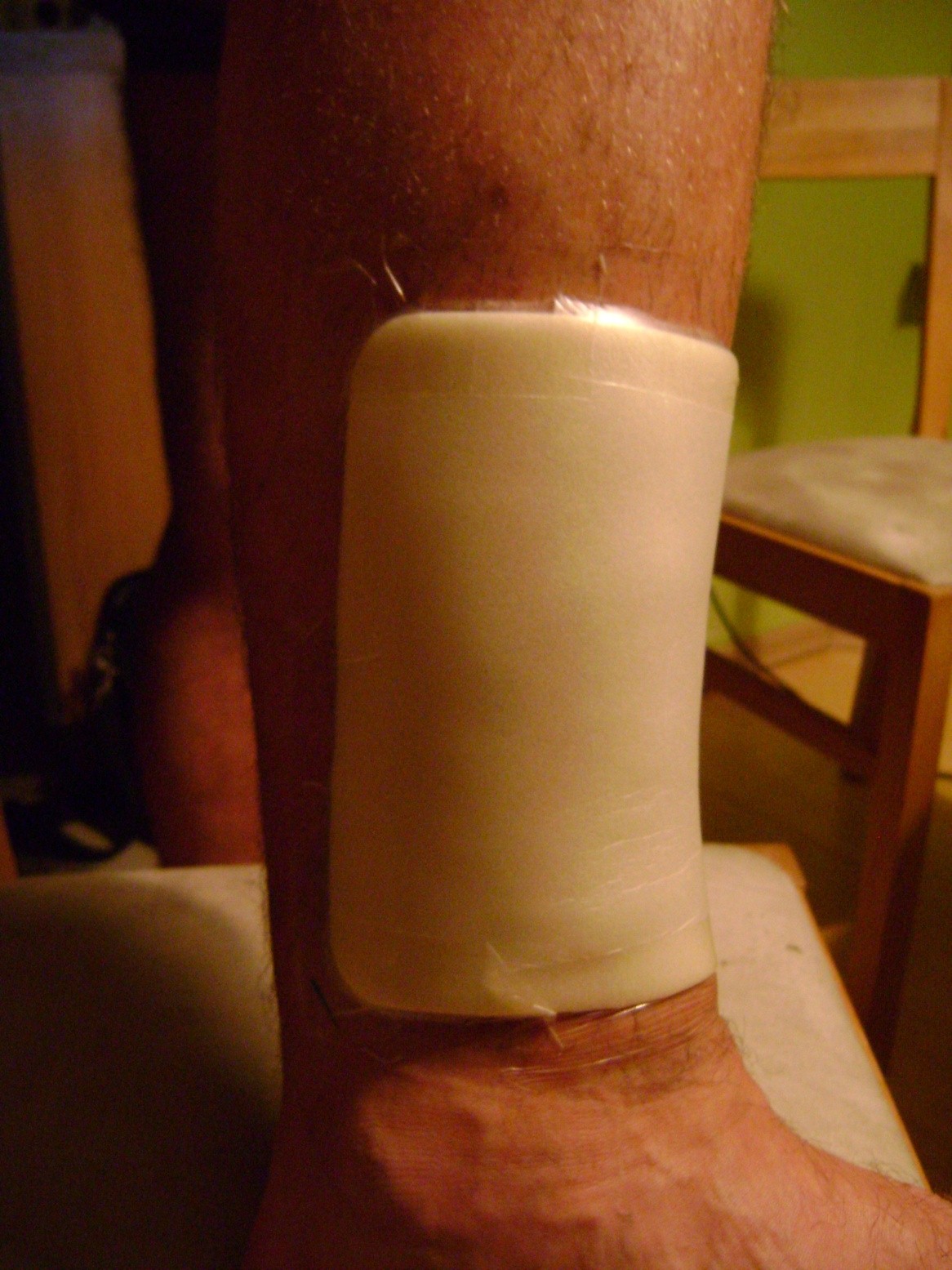
- Po 7 dňoch od aplikácie – 4. 10. 2012 –krytie Medisorb P bolo odstránené. Vzhľad rany:
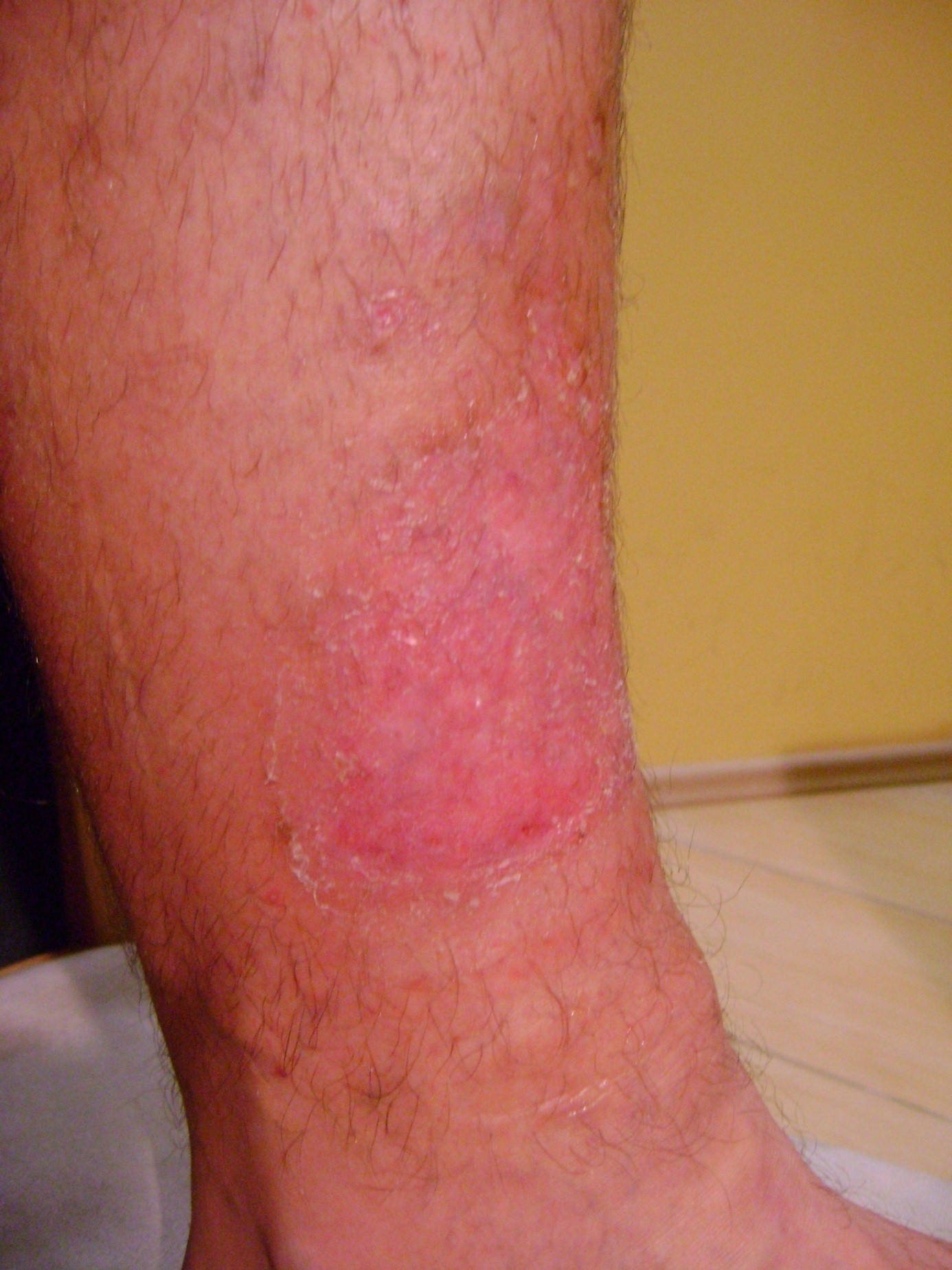
- 10. 2012 – počas nasledujúcich 7 dní pacient na ranu opätovne aplikoval Medisorb P. Poznámka: V tomto prípade by stačil aj Medisorb F.
- 10. 2012 – odstránenie krytia Medisorb P.
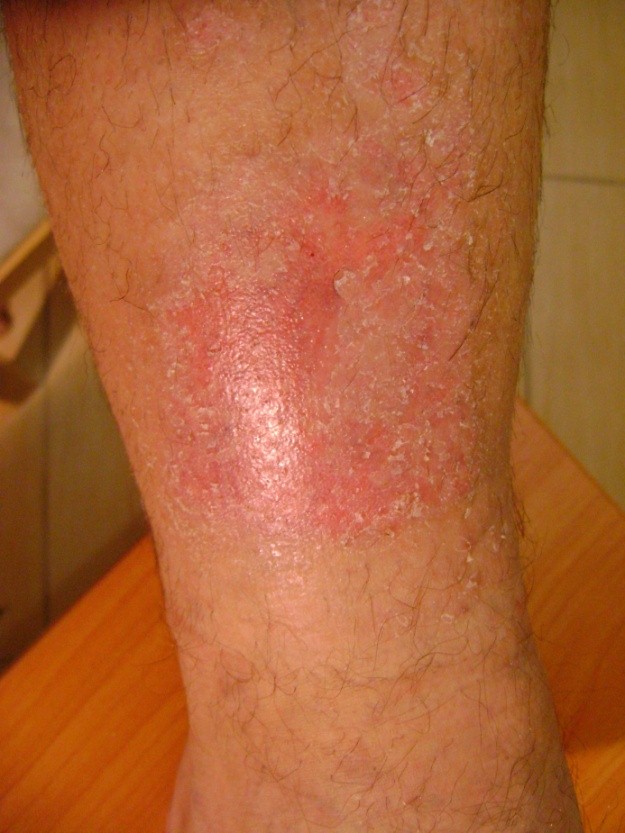
- 10. 2012 – na ranu bolo aplikované krytie Medisorb F na ochranu jemného tkaniva pred trením. Krytie bolo odstránené po 7 dňoch a nebolo použité žiadne ďalšie krytie.
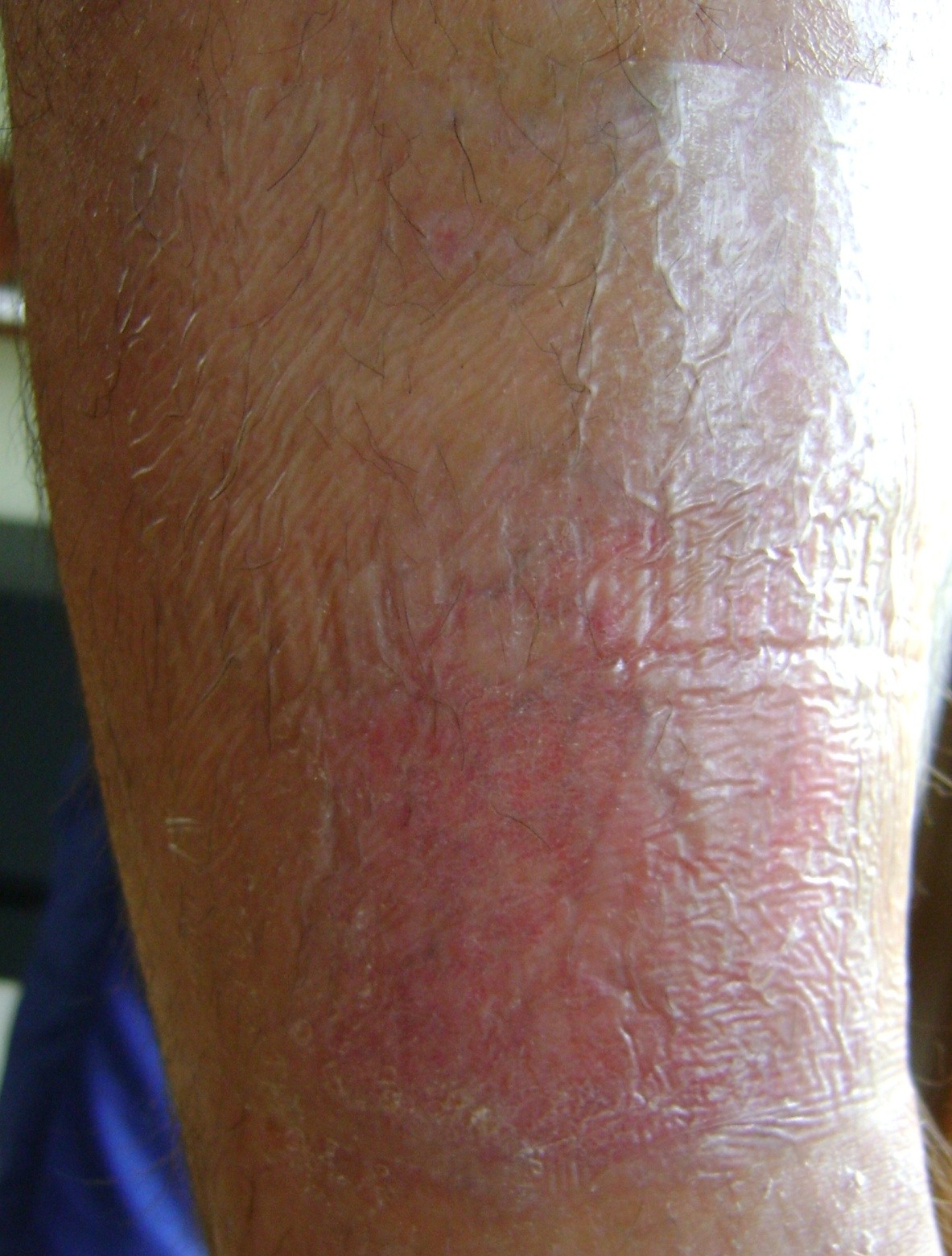
- 17. 12. 2012 – vzhľad miesta, kde sa nachádzala rana.
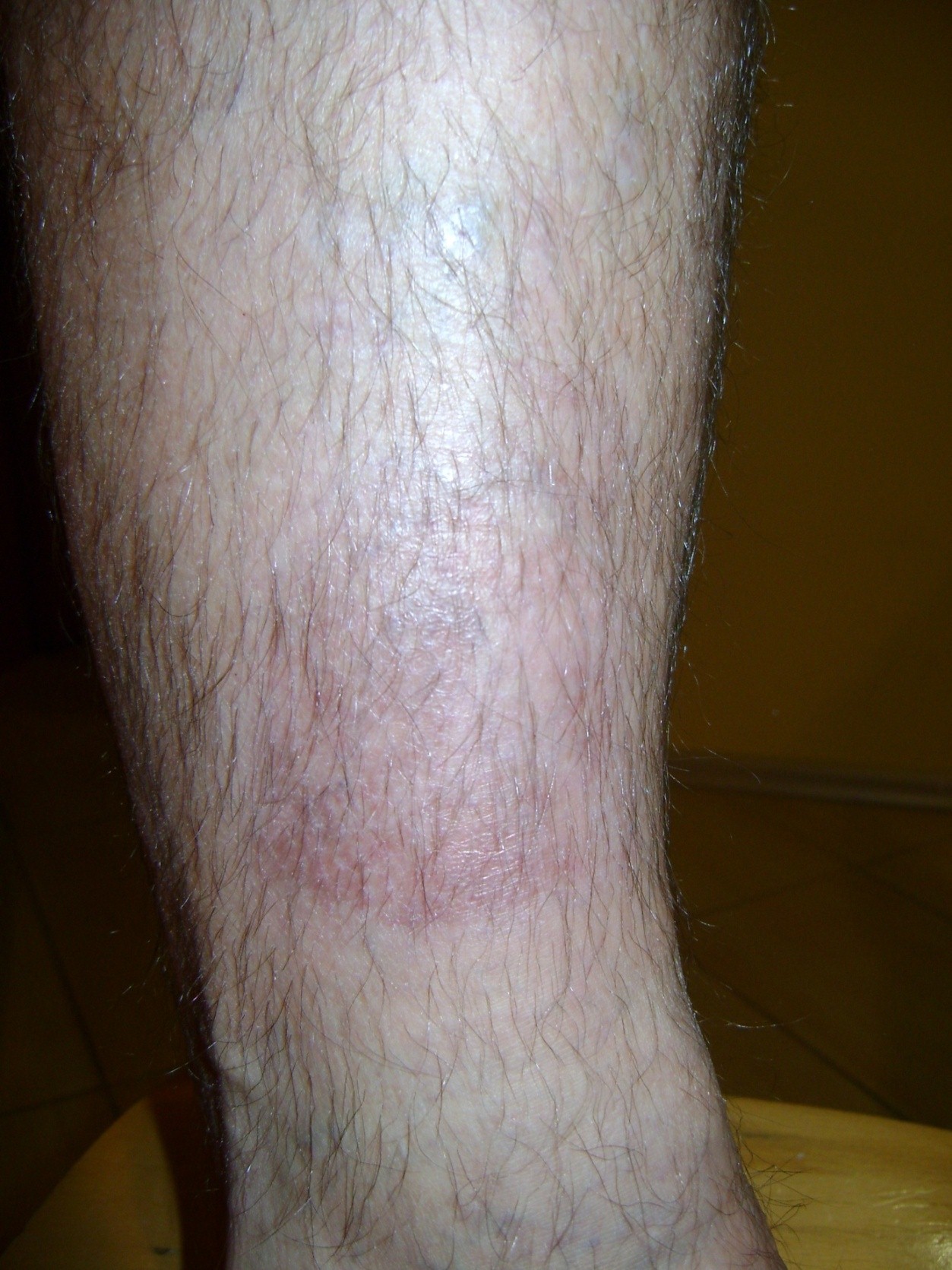
Závery:
Popálenina II. stupňa a/b – veľkosť rany 65 x 50 mm. Počas prvých 12 dní po nehode bola prekrytá len obväzom a raz bola aplikovaná antibiotická masť. Počas nasledujúcich 12 dní sa neprejavil žiadny účinok liečby. Rana bola pokrytá nekrózou.
Liečba krytiami sa začala 13 dní po nehode. Najprv sa použilo hydrogélové krytie Medisorb G a filmové krytie Medisorb F. Krytie Medisorb G malo rozpustiť nekrotickú chrastu a spustiť proces hojenia rany. Medisorb F bolo aplikované len kvôli hydrogélu. Potom bola rana s hydratovaným nekrotickým tkanivom zaistená absorpčným krytím Medisorb P, ktoré malo absorbovať rozpustené nekrotické tkanivo. Po 7 dňoch aplikácie Medisorb P bola rana už v štádiu epitelizácie. Nakoniec bol len na ochranu jemných tkanív aplikovaný Medisorb F.
Celá liečba špeciálnymi krytiami trvala 23 dní – zásadný prelom v hojení rán bol však evidentný už po 9 dňoch.
Na ošetrenie sa použili tieto špeciálne krytia:
- 1 x Medisorb G hydrogélové krytie15 g
- 3 x Medisorb F filmové krytie10 x 12 cm
- 2 x Medisorb P polyuretánové krytie10 x 10 cm
Náklady na aplikované krytia sú asi 40 PLN.
Viditeľné účinky ošetrenia špeciálnymi krytiami sa dostavili po 9 dňoch od ich aplikácie. Po 3 mesiacoch od nehody neboli viditeľné žiadne známky poranenia. Pacient už na nehodu zabudol.
Anna Rogalewska, Patrycja Judycka
Toruńskie Zakłady Materiałów Opatrunkowych SA
Vyvíjajúce sa trendy v obväzoch na rany
Od byliniek a listov, cez gázu a obväz až po profesionálne obväzy, sa prax obväzov rán vyvíja desaťtisíce rokov. Spoločnosť Toruńskie Zakłady Materiałów Opatrunkowych (TZMO) dodáva viac ako 60 rokov produkty určujúce trend v obväzovaní rán. V priebehu rokov sme zmenili náš sortiment obväzov a spôsob, akým ich vyrábame, ale jedna vec je konštantná: naďalej sa staráme o to, aby sme dodávali výrobky najvyššej kvality, ktoré spĺňajú najprísnejšie bezpečnostné normy. Medicínske výrobky značky TZMO Matopat boli vždy symbolom vysokej kvality, inovácií a biokompatibility.
Správny výber obväzu: Čo by mali pacienti brať do úvahy?
V prvom rade je to druh rany, pretože rôzne rany sa hoja odlišne. Na chirurgickú ranu alebo rez budete potrebovať iný obväz (takéto rany musí kvalifikovaný zdravotnícky personál na vhodnom mieste presne, sterilne zaviazať), na novú ranu po zranení iný obväz a ešte iný na ťažko sa hojaciu ranu so značnou stratou tkaniva. Akonáhle identifikujete druh rany, potrebujete profesionálny obväz, ktorý nielenže zníži riziko infekcie a ponúkne optimálny čas a účinnosť hojenia, ale tiež pomôže pacientovi cítiť sa pohodlnejšie. Bol zaznamenaný trend v používaní profesionálnych obväzov na rany: v minulosti ich používali iba zdravotnícki pracovníci v nemocniciach, teraz sa dostávajú do lekární. Výsledkom je, že profesionálne obväzy na rany dnes môžu používať pacienti doma.
Vlastnosti profesionálnych obväzov na rany
V prípade malého rezu alebo odreniny postačí obyčajná náplasť. Nalepte ju na postihnuté miesto a nechajte pôsobiť, aby sa vytvorila chrasta a rana sa zahojila. V prípade vážnejších rán, akými sú napríklad chirurgické rany, je však vhodné použiť profesionálne krytie, aké sa používa v nemocniciach. Profesionálne chirurgické obväzy sú sterilné, absorpčné a navrhnuté tak, aby lepidlo udržalo obväz pevne na postihnutom mieste a zabránilo prieniku nečistôt alebo iných nežiaducich látok do rany. Absorpčný materiál by mal byť zároveň dostatočne chránený, aby sa zabránilo priamemu kontaktu obväzu s povrchom rany alebo s chirurgickými stehmi. Profesionálne obväzy sú tiež priedušné, aby pokožka mohla „dýchať“.
 Medzi príklady profesionálnych obväzov na chirurgické rany patrí Fixopore S a Fixopore F. Prvý z nich je vyrobený z pružnej netkanej textílie, ktorá sa ľahko zmestí aj do ťažko prístupných oblastí tela pacienta a neobmedzuje jeho pohyb. Obväz z netkanej textílie je základným typom obväzu, ktorý používajú nemocnice na chirurgické rany. Tento obväz má špeciálnu, hladkú vrstvu absorpčného materiálu, ktorý sa nezasekne na rane alebo stehu, čo umožní bezpečné a bezbolestné výmeny obväzu bez rizika poškodenia absorpčného materiálu. Lepidlo na obväze je hypoalergénne. Druhý z týchto dvoch produktov, Fixopore F, je vyrobený z ultratenkej polyuretánovej fólie, ktorý udržuje vlhkosť mimo rany. To pacientom pomáha vykonávať pravidelné každodenné činnosti bez toho, aby museli často meniť obväz a bez rizika infekcie rany. Výhody moderných obväzov na rany si môžete naplno vychutnať, ak sa obväzy používajú v súlade s pokynmi používateľa.
Medzi príklady profesionálnych obväzov na chirurgické rany patrí Fixopore S a Fixopore F. Prvý z nich je vyrobený z pružnej netkanej textílie, ktorá sa ľahko zmestí aj do ťažko prístupných oblastí tela pacienta a neobmedzuje jeho pohyb. Obväz z netkanej textílie je základným typom obväzu, ktorý používajú nemocnice na chirurgické rany. Tento obväz má špeciálnu, hladkú vrstvu absorpčného materiálu, ktorý sa nezasekne na rane alebo stehu, čo umožní bezpečné a bezbolestné výmeny obväzu bez rizika poškodenia absorpčného materiálu. Lepidlo na obväze je hypoalergénne. Druhý z týchto dvoch produktov, Fixopore F, je vyrobený z ultratenkej polyuretánovej fólie, ktorý udržuje vlhkosť mimo rany. To pacientom pomáha vykonávať pravidelné každodenné činnosti bez toho, aby museli často meniť obväz a bez rizika infekcie rany. Výhody moderných obväzov na rany si môžete naplno vychutnať, ak sa obväzy používajú v súlade s pokynmi používateľa.
Vzdelávanie pacientov
Úlohou lekárnika je nielen pomôcť pacientom pri výbere správneho obväzu, ale aj poučiť ich o potrebe náležitej starostlivosti o ich rany. Čistenie rán a správne obväzy sú nevyhnutné a okrem výberu obväzu pomôžu rane rýchlo sa uzdraviť a hlavne bez komplikácií. Obecným pravidlom pri profesionálnom hojení rán je, že výmena obväzu by mala byť čo najmenej častá, v súlade s odporúčaným časom použitia obväzu a čo najčastejšia v závislosti od vzhľadu rany a stavu obväzu.
Viac informácií o profesionálnych obväzoch pre rôzne typy rán nájdete na: matopat.sk
Maria T. Szewczyková, Ph. D.
Collegium Medicum Ludwika Rydgiera v Bydgoszczy University Mikuláša Koperníka v Toruni
„Pri liečbe vredov, hlavne v ich pokročilom štádiu, je nutná komplexná a interdisciplinárna starostlivosť o pacienta. Venózne vredy patria k chronickým ranám, u ktorých je proces hojenia obtiažny a dlhotrvajúci a vyžaduje vynaloženie mnohých prostriedkov. (…)”
Chronická žilová insuficiencia a venózna ulcerácia
U cca 80% prípadov je príčinou vzniku vredov predkolenia chronická žilová insuficiencia. Venózne vredy predstavujú jej najťažšiu komplikáciu objavujúcu sa v záverečnom štádiu. Pri liečbe vredov, hlavne v ich pokročilom štádiu je nutná komplexná a interdisciplinárna starostlivosť o pacienta. Venózne vredy patria k chronickým ranám, u ktorých je proces hojenia obtiažny a dlhotrvajúci a vyžaduje vynaloženie mnohých prostriedkov. Rozsiahle a roky trvajúce rany často vedú k obmedzeniu pohyblivosti v kĺbe, deformácii chodidla a trvalej invalidite (Obr. 1, 2, 3, 4).
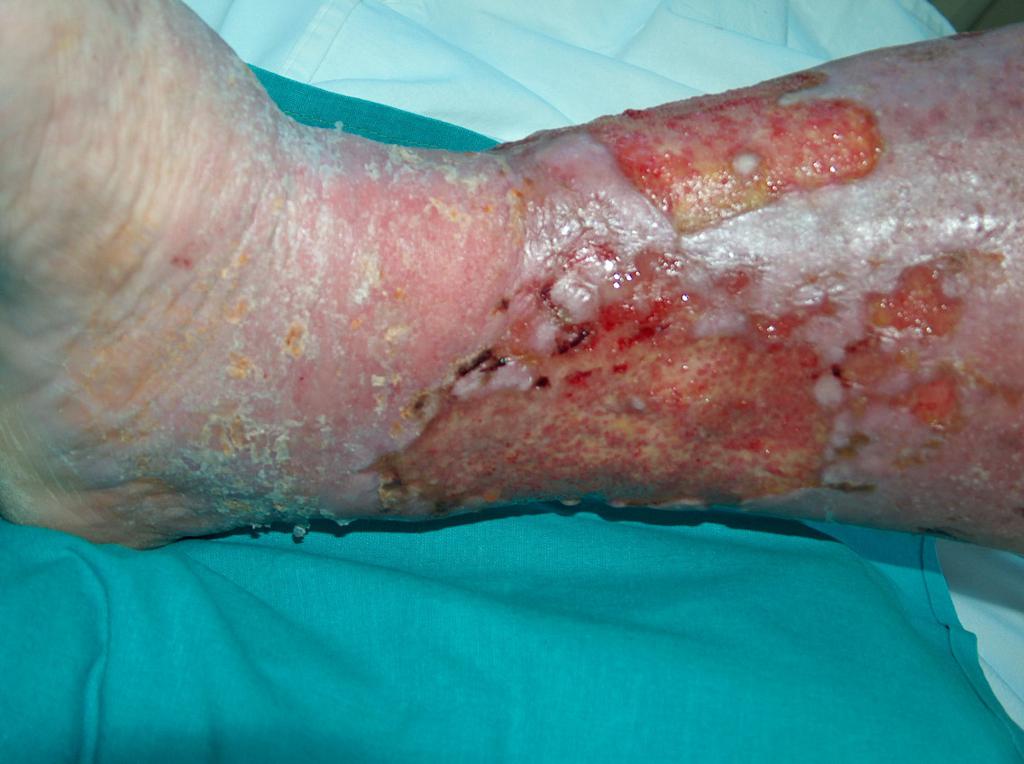
(vlastný archív autorky)
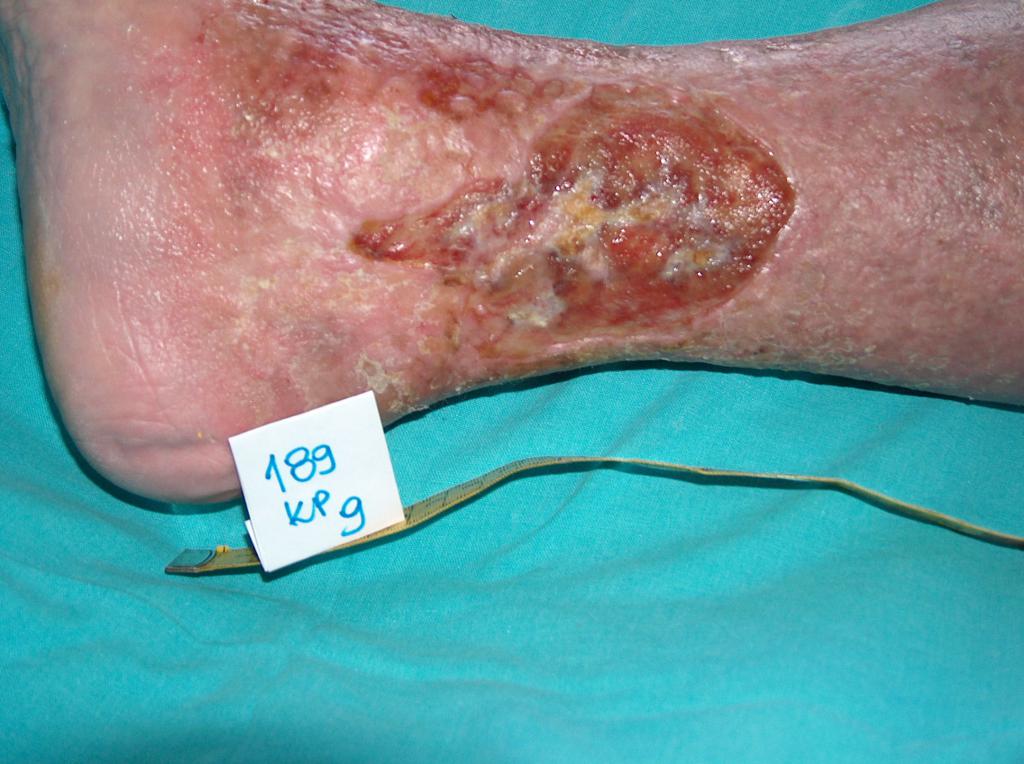
(vlastný archív autorky)
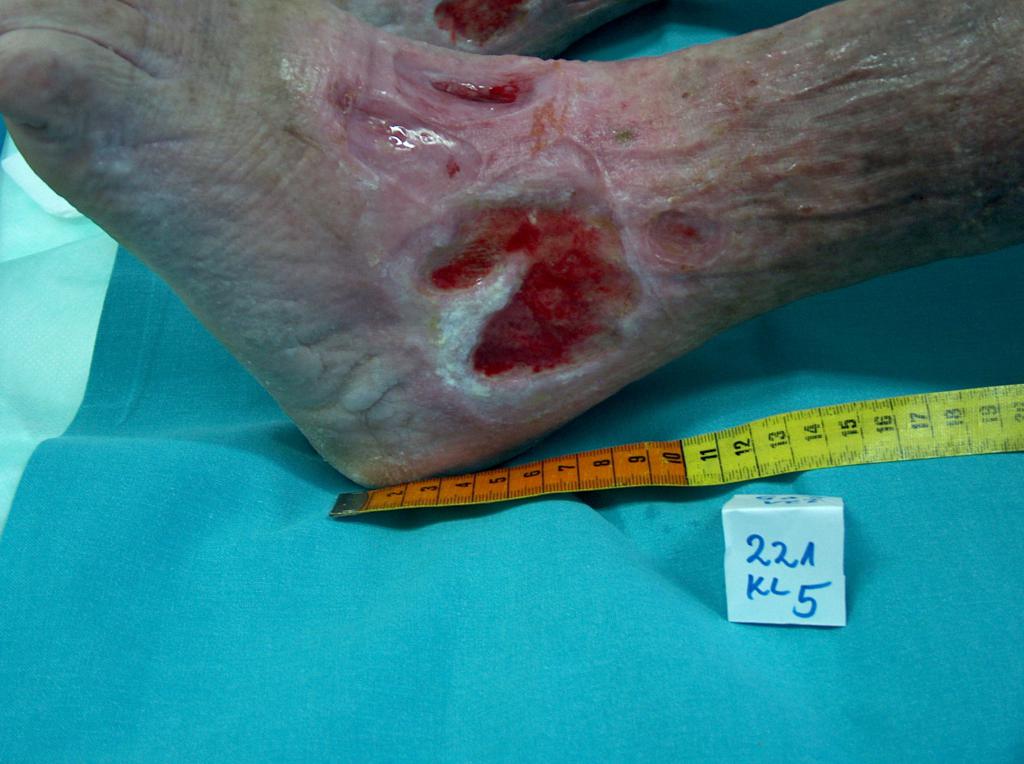
(vlastný archív autorky)
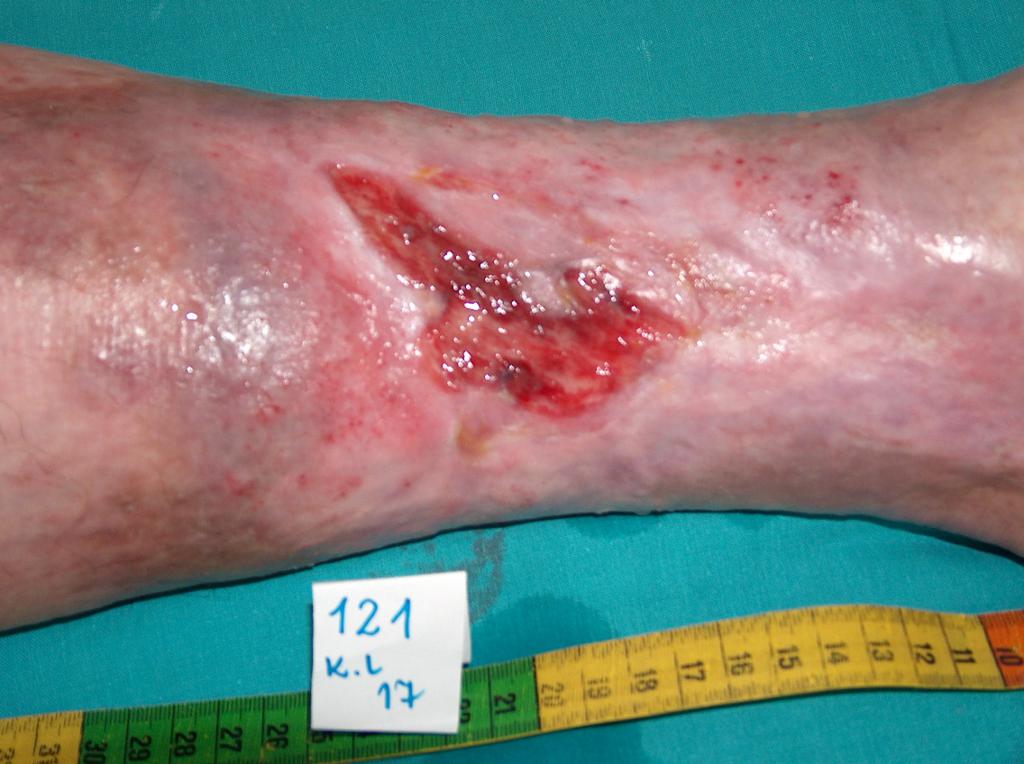
(vlastní archív autorky)
Prvú fáza liečby predstavuje stanovenie diagnózy a vykonanie ultrazvukového vyšetrenia ciev s následnou lokálnou liečbou. Etiopatogenéza, v ktorej hrá zásadnú rolu vysoký žilový tlak, vyžaduje v prvom rade odstránenie alebo obmedzenie faktorov, ktoré sú príčinou ochorenia. Príčinami ulcerácie sú totiž poruchy krvného obehu, ktoré vedú k žilovej hypertenzii v oblasti dolných končatín. Súvisia s patologickými, anatomickými a fyziologickými zmenami prebiehajúcimi v niekoľkých fázach nasledujúcich po sebe. Na začiatku nastáva preťaženie, následne nastáva vakovité alebo vretenovité rozšírenie ciev v podobe kŕčových žíl. Zmeny, ktoré tieto prejavy sprevádzajú zahrňujú zmenšenie elasticity a priepustnosť cievnych stien, nedovieravosť (regurgitáciu) chlopní a reflux žilovej krvi a (alebo) ucpanie hlbokého žilového systému (napr. v dôsledku hlbokej žilovej trombózy). Pretrvávajúci vysoký hydrostatický tlak spôsobuje časom zvýšenie priepustnosti cievnych stien – najskôr exsudátov a následne taktiež bunkových komponentov. V oblasti pod kolenom dochádza k trofickým zmenám, najskôr iba v podobe nadmernej pigmentácie a farebných zmien, neskôr k zápalu, fibróze a stenčeniu kožného tkaniva. Na pozadí týchto zmien sa môžu rozvinúť vredy. Bezprostrednou príčinou vzniku rany však môže byť nielen zmena vo výžive pokožky, ale aj samovoľné prasknutie kŕčovej žily alebo dokonca menšie mechanické poranenie.
Tzv. zlatý štandard konzervatívnej liečby venóznej ulcerácie predstavuje kompresívna terapia. Ako ďalšia sa aplikuje lokálna liečba rany. Pre túto liečbu sa využívajú aktívne vlhké a/alebo biologicky aktívne krytia.
Kompresívna liečba
Pri konzervatívnej liečbe má zásadnú úlohu kompresívna terapia využívajúca tlak s individuálne stanovenou intenzitou tlakových obväzov. Ide o výrobky s vhodne zvoleným stupňom kompresie, akými sú napr. obväzy alebo hotové odevy v podobe podkolienok, krátkych a dlhých pančúch alebo pančuchových nohavíc. Kompresívna liečba s použitím obväzov závisí od použitého materiálu, z ktorého sú vyrobené a na spôsobe zabandážovania končatiny. Kompresia do značnej miery znižuje vysoký žilový tlak v povrchových cievach, zlepšuje účinnosť svalovej pumpy, zmenšuje žilové hromadenie a obnovuje správne hydrostatické podmienky umožňujúce odtok krvi z ciev. Kompresívna terapia bude účinná v prípade, pokiaľ bude sila tlaku vhodne zvolená v závislosti na pokročilosti chronickej žilovej insuficiencii. Na stanovenie vhodného tlaku sa používa prístroj Kikuhime. Pomocou tohto prístroja zaistíme požadovaný tlak. (Obr. 5)
(vlastný archív autorky)
K podobným výsledkom môže viesť aj masáž – ako sekvenčná pneumatická masáž (Obr. 6), tak ručná masáž redukujúca opuchy a zlepšujúca návrat žilovej krvi smerom k srdcu.
(vlastný archív autorky)
Pred nasadením kompresívnej terapie je potrebné vyšetriť stav periférneho obehového systému. Použitie kompresívnej terapie u chorého s poruchou arteriálneho prietoku môže viesť k zvýšeniu ischémie, nekróze a dokonca aj k amputácii končatiny. Preto je pred použitím kompresívnej terapie nutné vykonať Dopplerovo vyšetrenie a stanoviť index členku/paže (Obr. 7 ).
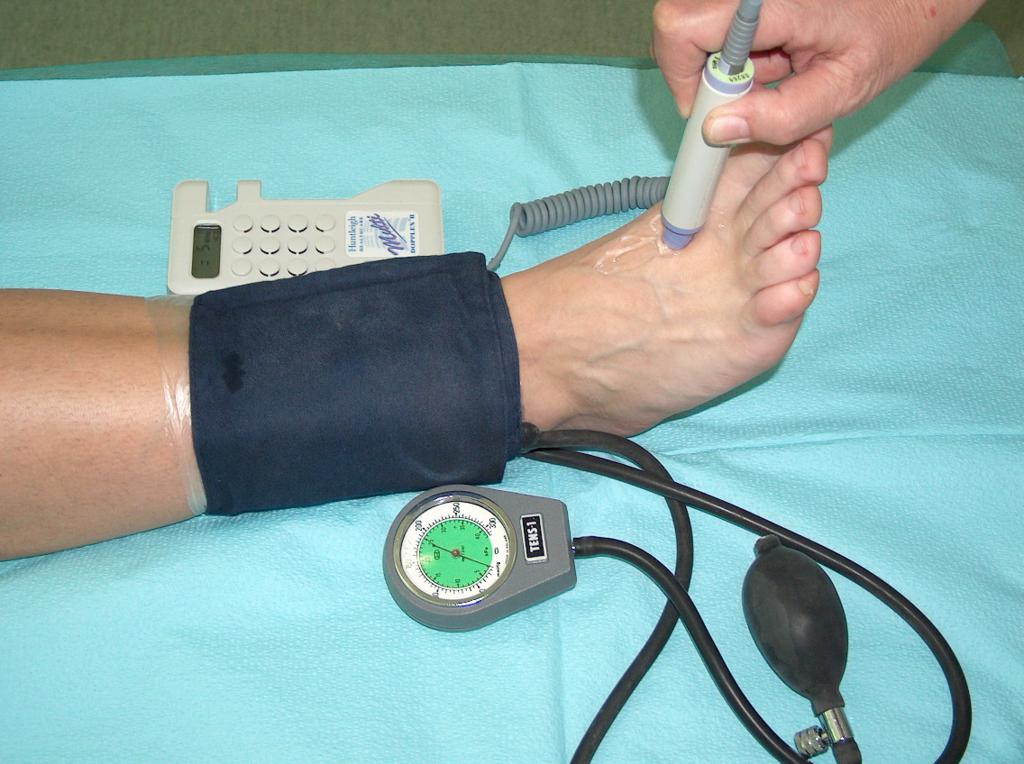
(vlastný archív autorky)
Lokálne ošetrenie
Lokálne ošetrenie súbežne s kompresívnou terapiou zahŕňa medzi inými: odstránenie nekrózy a čistenie rany, vlhké hojenie rany, starostlivosť o pokožku a okolie rany.
Nečistoty a povrchová nekróza dosahujúca až do úrovne škáry môže byť odstránená konzervatívnou liečbou napr: mechanicky, enzymaticky, autolyticky alebo chirurgicky. Nekrotické tkanivo, ktorého hĺbka siaha až pod pokožku, si vyžaduje chirurgický zákrok spočívajúci v odstránení tkaniva pomocou skalpela a nožníc. Je možné taktiež použiť systém čistenia VAC. Rozhodnutie o spôsobe odstránenie nekrózy je dané jej lokalizáciou, umiestnením a hĺbke vredu, množstvom sekrétu v rane a celkovým stavom pacienta. Veľký význam pri voľbe metódy čistenia má druh a rozsah miest postihnutých nekrózou. Mechanické čistenie rany prináša podobne ako chirurgická úprava okrajov rany okamžitý výsledok v podobe odstránenia nekrotických častí tkaniva. Autolytické čistenie je prirodzený proces prebiehajúci v správne sa hojacej rane automaticky. Je výsledkom aktivity proteolytických enzýmov a fagocytov, ktoré môžu byť ako iniciované, tak podporované udržiavaním vlhkého prostredia na dne rany. Pri malej intenzite týchto procesov vo fáze čistenia môže byť nutné zaviesť do rany hotové proteolytické enzýmy a použiť enzymatické čistenie. Očistenie rany a odstránenie nekrózy zmenšuje riziko infekcie a šírenia lokálnej otravy. Cieľom liečby je pripraviť ranu na ďalšie proliferačné procesy a následne tieto procesy stimulovať a udržovať optimálne podmienky priaznivého hojenia. Nesmieme zabúdať, že venózne vredy sú do značnej miery vystavené riziku infekcie. Môžu ju spôsobiť rôzne druhy mikroorganizmov (vírusy, baktérie a plesne), ale najčastejším etiologickým faktorom sú baktérie, vrátane stafylokokov, streptokokov, Pseudomonas a Escherichia coli. Pri premnožení v rane vylučujú baktérie do jej ložiska vlastné metabolity a toxíny, ktoré ničia migrujúce fibroblasty a novo vytvorené cievky a spomaľujú postup procesov hojenia. Nekontrolovaná infekcia sa môže šíriť do hĺbky rany, preniesť sa na iné tkanivo a dokonca viesť k rozvoju sepsy.
Riziko infekcie a jej rozvoja je naviac znížené preplachovaním dna rany roztokom – antiseptickým prípravkom. Jeho koncentrácia by mala nielen zaistiť baktericídny alebo bakteriostatický účinok, ale zároveň by mala byť bezpečná pre zdravie tkaniva, nepôsobiť cytotoxicky a nespomaľovať hojenie. Iba prípravok spĺňajúci vyššie uvedené kritéria môže byť bezpečne používaný priamo na povrch rany (napr. Octenisept obsahujúci zmes octenidine dihydrochloride a phenoxyethanol v koncentrácii bezpečnej pre pokožku a sliznice). V opodstatnených prípadoch sa používa systémová liečba antibiotikami, ich lokálne použitie nie je vhodné. Na podporu prirodzených procesov čistenia a regenerácie je potrebné ošetriť čistú ranu aktívnym krytím spĺňajúcim požiadavky na vlhké hojenie rán.
Vlhké hojenie rany
Vlastnosti „ideálneho” krytia, spracované na základe výskumu Wintera (1962) a jeho nástupcov, spĺňa tzv. krytie novej generácie. Udržiava v ložisku rany odpovedajúcu vlhkosť, ktorá zabraňuje tvorbe chrasty a vysychaniu povrchu vredu. Vlhká rana sa hojí dvojnásobne rýchlejšie, pretože vlhké prostredie stimuluje proliferáciu a migráciu novo vzniknutých buniek, čím je zaistená ich optimálna diferenciácia a neovaskularizácia.
Vlastnosti krytia podporujúceho prirodzené procesy hojenia stanovil v roku 1991 Tuner a jeho spolupracovníci:
- udržiava vlhké prostredie v ložisku rany,
- má vysokú absorpčnú schopnosť, reguluje nadmernú sekréciu,
- nepriľne k povrchu rany, umožňuje tak bezbolestné výmeny krytia,
- chráni ránu pred vznikom choroboplodných mikroorganizmov a znečistením zvonka,
- je netoxické a nespôsobuje alergie,
- udržiava správnu teplotu rany podobnej teplote tela,
- podporuje proces liečby v každej fáze hojenia rany.
Krytia novej generácie, spĺňajúce uvedené kritéria, sa vyrábajú v niekoľkých skupinách, ktoré sa navzájom líšia konštrukciou a použitím. Sú určené pre rôzne druhy rán v závislosti na ich príčine vzniku, fáze procesu hojenia, hĺbke poškodenia tkaniva, charakteru sekrécie a prítomnosti infekcie.
Krytia majú rôznu schopnosť zadržiavať exsudát – jeho vylučovanie sa mení v jednotlivých fázach hojenia rany. Okrem vonkajšej ochrany a regulácie hladiny vlhkosti, musí krytie v každej fáze hojenia venóznej ulcerácie spĺňať aj ďalšie dôležité úlohy.
Starostlivosť o pokožku
Liečebný postup pri chronickej žilovej insuficiencii pri stavoch spojených s oslabením ochrannej funkcie pokožky vyžaduje zvláštnu starostlivosť v podobe kombinácií činností spočívajúcich v zvyšovaní kondície a regenerácie prirodzenej ochrannej bariéry pokožky. Jedným z dôležitých úkonov v rámci starostlivosti o pokožku je udržanie čistoty tela vrátane končatín. Umývacie prostriedky používané pri hygiene by mali byť vhodne zvolené a správne používané, čo má u tejto skupiny chorých dôležitý význam. Úlohou detergentov je odstrániť nečistoty nachádzajúce sa na povrchu tela a redukovať počet mikroorganizmov ktoré na tele sú, pokiaľ možno bez porušenia ochrannej bariéry pokožky. Keďže lipidový plášť „viaže” nečistoty a samotná vode ich odstrániť nedokáže, je nutné, aby umývací prostriedok obsahoval povrchovo aktívne látky. Odporúčajú sa jemné prostriedky s pH okolo 5,5 alebo tekuté prípravky s látkami upravujúcimi kyslosť produktu (napr. kyselina fosforečná, citrónová, hydroxid sodný, trietonolamín) a obohatenými o fyziologické lipidy, ceramídy a hydratačné faktory, ktoré umožňujú aspoň čiastočne kompenzovať stratu lipidov spôsobenú účinkami detergentov.
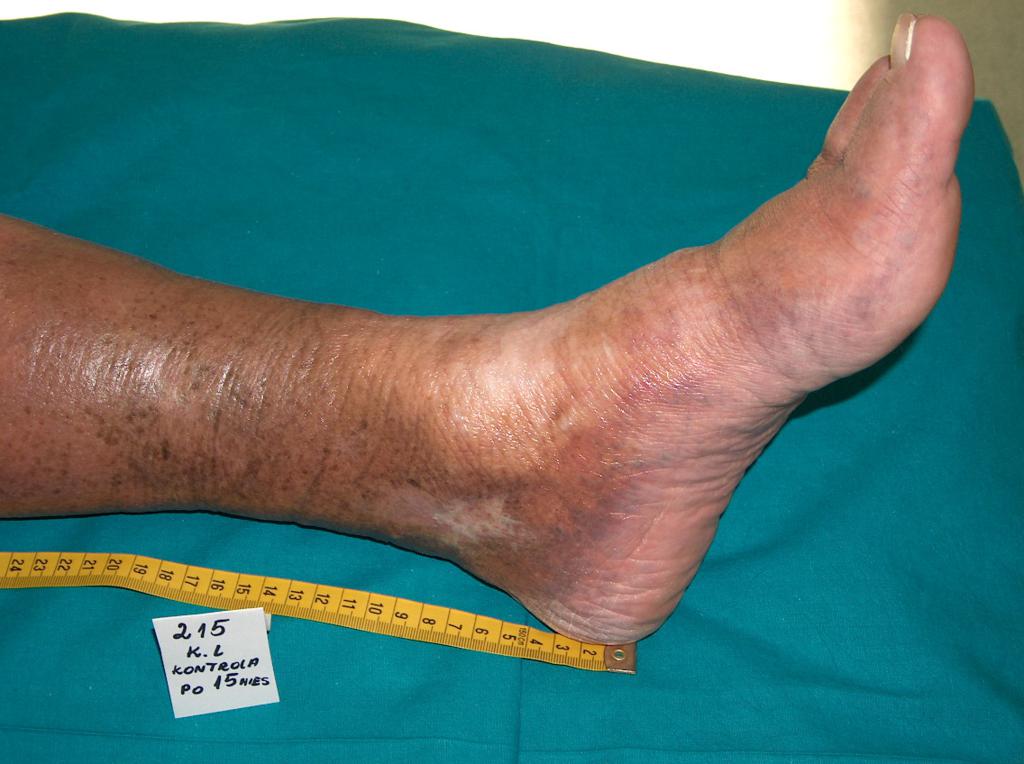
(vlastný archív autorky)
Po dôkladnom umytí pokožky sa odporúča aplikovať prípravky podporujúce regeneráciu a zvyšujúce hladinu hydratácie pokožky. Na tieto účely sú vhodné biologicky neutrálne látky podporujúce liečbu a starostlivosť o pokožku, tzv. zmäkčovadlá. Vďaka ich hydratačným vlastnostiam sa zvyšuje vo vrstvách pokožky obsah vody a zlepšujú sa biofyzikálne vlastnosti pokožky (Obr. 8). Zmäkčovadlá sú dostupné v podobe krémov, mliek, mastí a emulzií, ktoré sa líšia konzistenciou, avšak slúžia k rovnakému účelu – hydratácii a/alebo premasteniu vysušenej pokožky. Krémy a masti sa obvykle nanášajú v hrubšej vrstve. Prípravky s ľahšou konzistenciou, napr. mlieka, umožňujú aplikáciu tenkej vrstvy. Keďže sa používajú na citlivú pokožku, nemali by obsahovať alkohol, kovy, parfumy atď. V ojedinelých prípadoch môžu obsahovať hydrofilnú zložku vyrábanú na báze vody. Po nanesení na pokožku sa rýchlo vstrebávajú a po umytí nezanechávajú zbytočný povlak.
Literatúra:
- Benbow M, Burg G, Comacho Martinez F, et al. Guidelines for the outpatient treatment of chronic wound and burn. Blackwell Science, Berlin-Vienna 1999, 12-21.
- Szewczyk MT, Jawień A.: Chosen aspects of conservative treatment of venous ulcers. Part I: Compression therapy. Progress Dermatol. Alergol. 2005, XXII, 3: 133-140.
- Blair S, Wright D, Blachkouse C, et al. Sustained compression and healing of chronic venous Ulcers. Br Med J 1998, 298: 1159-1161.
- Ciecierski M, Jawień A. Clinical picture of chronic venous insufficiency. Medical guide 2004, 8 (68): 36-48.
- Hess CT. When to use hydrocolloid dressing. Nursing 1999; 29.11: 20-23.
- Szewczyk MT, Jawień A, Piotrowicz R. Treatment of venous ulcers. Medical guide 2004, 8 (68): 66-71.
- Szewczyk MT, Jawień A, Piotrowicz R. The use of compression therapy in venous diseases. Medical guide 2004, 8 (68): 58-64.
- Jawień A. Szewczyk MT. (red) Venous leg ulcers. Ed. Your Health. 2005.
- Jawień A. Szewczyk MT. (red) Clinical and nursing aspects of care for patients with venous ulcers. Termedia 2008.
- Szewczyk MT., Mościcka P., Cwajda J. et al Evaluation of the effectiveness of new polyurethane foam dressing in the treatment of heavily exudative venous Ulcers. Acta Angiol. 2007 T.13, 2: 85-93.
- Placek W. Role of substrates and emollients in the prevention and restoration of the epidermal barrier. Aesthetic Dermatology 1999, 4: 174-178.
- Korinko A. Yurick A. Maintaining skin integrity Am J Nurs 1997 (2): 40-44.
- Wojnowska D., Chodorowska G., Juszkiewicz-Borowiec M. Dry skin – pathogenesis, clinic and treatment. Advances in Dermatology and Allergology, 2003, XX, 2: 98-105.
- Szewczyk MT, Jawień A. Recommendations of specialised nursing care of patients with venous leg ulcers. Surgical and Vascular Nursing 2007, 3 (1): 95-129.
Michał Szymański, MD
Pôvod inkontinencie
Stresový únik moču je civilizačné ochorenie, ktoré je vzhľadom na povahu problému zahanbujúce a veľmi často skrývané ochorenie. Dysfunkcia spojená s opísaným problémom ovplyvňuje psychofyzický stav pacientov. Stresová inkontinencia moču, ako aj ľahká a ťažká inkontinencia nútia pacientov používať inkontinenčné výrobky, ako sú urologické vložky alebo plienkové nohavičky. Tento typ prevencie neposkytuje úplný komfort, diskrétnosť a čo je najdôležitejšie – pocit bezpečia. Tento stav je však možné liečiť nielen farmakologicky, ale aj chirurgicky s použitím minimálne invazívnych chirurgických techník – implantáciou urologických pások, ktoré tento problém trvale liečia a poskytujú pohodlie a bezpečnosť.
Príčinou tohto ochorenia je nesprávne fungujúci mechanizmus uzatvárania močovej trubice vyplývajúci z oslabenia zvierača svalu močovej trubice alebo hyperaktivity močového mechúra, močovej trubice, urogenitálnych fistúl, dilatácie močového mechúra. Príčiny tejto dysfunkcie zahŕňajú v prípade žien okrem iného viacnásobné pôrody, poškodenie močových ciest, problémy s hormonálnym systémom, vrodené chyby. U mužov medzi príčiny tohto stavu patria operácie močovej trubice.
Rozsah problému vo svete
The incidence of urinary incontinence (UI) was estimated on the basis of 35 independent studies on a group of 230 000 people, belonging to different social groups and five ethnic groups. UI incidence in women was 27.6%, a maximum occurred in the 5th decade of life – 33%. Statistical data from departments and gynaecological and urological outpatient clinics shows that this symptom occurs in approximately 25-30% of patients over 45 years of age. It should be noted that a number of patients never report to the doctor. Every year the U.S. spends on the treatment of UI about 17.5 billion dollars (1995). It is estimated that if everyone in the U.S. who suffer from incontinence would look for help, the cost of the treatment and care would amount to $ 41 billion. Urinary incontinence hampers the normal functioning in the society and is the cause of lower self-esteem and overall well-being. The conducted studies on the population of Norwegian women showed that 46% of them identified the discomfort associated with incontinence as tedious, and 34% – as extremely annoying. The problem of urinary incontinence also has its economic aspect. It has been shown that the costs associated with having to buy the necessary medicines and personal care products exceed for about 64% the standard expenses of healthy women. It is estimated that women with stress urinary incontinence in 1998 spent for the direct aids $ 5642 USD, and the indirect measures 4208 $ U.S. These included the purchase of inserts and hygiene products, costs for professional medical help and expenses for surgical treatment. In England the budget allocated for the treatment of urinary incontinence in women is 2% of the total expenses. In the period from 2000 to 2001 there were 8000 surgical procedures because of urinary incontinence for the amount of 10.3 million pounds from the NHS funds. It has been estimated in the United States that the annual direct medical expenses of urinary incontinence are comparable and similar to those that apply to such diseases as breast cancer, osteoporosis and arthritis.
The needs of Polish market
It has been estimated that in Poland there are 20.000-30.000 procedures of urological tape implantation. However, the real need is much higher. It is assumed that approximately 30% of women suffer from this ailment, which makes about 3 million patients in Poland who should have an urological tape implanted. The percentage data concern also the global market. The tapes offered on the Polish market are available only with reusable applicators. Only a few manufacturers offer the tapes with disposable applicators made of artificial materials. The analysis of the costs associated with the purchase of tapes with applicators and comparing them to the prices of the implant can be concluded that it is more economical to purchase a product with reusable applicators. Each hospital has its own sterilisation centre and can sterilise the reusable applicator on its own, thereby reducing the cost of purchasing a disposable one. The number of sold reusable applicators represents about 1% of the amount sold tapes.
Methods of treatment
Surgical treatment is mainly used in the following cases: stress urinary incontinence, mixed form of urinary incontinence. The methods most frequently used in the surgical treatment of urinary incontinence are:
- suspension of the urethra using the tension free tape through the vagina (e.g. Tension-free Vaginal Tape (TVT), Trans Obturator Tape (TOT));
- extraperitoneal vaginal suspension (Burch colposuspension method, operations by Marshall-Marchetti-Krantz method);
- needle procedures;
- urethral injections (usually with Teflon or collagen);
- loop operations (almost entirely supplanted by TVT and TOT);
- implantation of an artificial sphincter (the highest degree of difficulty, a very rarely used treatment).
Selecting the optimal treatment method is often very difficult and depends on many factors, including: the patient’s body weight, the patient’s age, number of births and the complications associated with them, poor general health, the desire to have children, coexisting chronic diseases, doing competitive sports, experience of the operator.
The effectiveness of the chosen treatment method also depends heavily on the well performed diagnostics, which allows to determine the cause of urinary incontinence and the presence of any accompanying genital pathology.
Characteristics of TOT and TVT implantation methods
In the two treatments (TOT and TVT) the implanted product is a tape made of synthetic polymers (such as polypropylene), or of allogeneic material. Leading manufacturers of synthetic tapes are Ethicon, AMS. These tapes can also be partially resorbable e.g. the T-Sling by Polhernia company.
The set for stress urinary incontinence consisting of a urological tape and a system of applicators for TVT and TOT methods is the subject of the description of implantation methods.
In the surgical treatment of urinary incontinence in women the TVT method (Tension-free Vaginal Tape) and the TOT (Trans Obturator Tape) method is most often used – the Dallop® NM tape is intended for both of them.
TVT method
This TVT method of surgical treatment of stress urinary incontinence in women enjoys great popularity among surgeons. This procedure is performed under local anaesthesia. It takes about 20 minutes. During this procedure, the tape is introduced through the retro-pubic space, and the ends are drawn up on the abdominal fascia. This is done using special applicators designed for the specificity of the procedure. The applicators allow you to place the tape under the urethra in a safe way, providing high efficiency of the procedure, estimated at about 85% in the long-term evaluation.
The TVT method is a procedure used in the treatment of stress urinary incontinence in women performed with vaginal access, aimed at suspending the middle and posterior part of the urethra.
TOT method
The second method used more and more commonly in the surgical treatment of urinary incontinence in women is the TOT method. It is a modification of the TVT method limiting the risk associated with it. It primarily reduces the risk of puncturing the bladder or damaging the pelvic or major blood vessels. This treatment is also performed under local anaesthesia, and the duration is shorter. The big difference is the way through which the tape is implanted. For the TOT method special applicators were designed to enable taking the tape through a small space in the foramen obturatum, which reduces the risk of penetrating the bladder and allows the location of the band in a more precise and safe. This provides a method for increasing the efficiency of approximately 95%.
The method TOT uses the access through the foramen obturatum, through which the urological tape is pushed. It aims to create a kind of hammock supporting the urethra in the middle and back part.
Optimal materials /raw materials for urological tapes
Many authors of publications describing the use of various types of urological tapes, assessing the effectiveness of implanting tapes made of material of both human and animal, and synthetic origin said that the use of the tapes made of materials of human and zoonotic origin carries a high risk of complications. The most common are: erosion, infections, absorption of the tape and reduction of the initial parameters of the tapes. In addition, it is difficult to assess the effectiveness of the treatments with their use. However, the use of polypropylene tapes is free from most of these complications. Besides, the polypropylene tapes are characterised by a relatively small loss in the value of the initial parameters, what considerably affects the efficiency of procedures performed.
A randomised study on two groups of New Zealand rabbits to evaluate the response of the bladder tissue in contact with synthetic implants (the TVT tape) and zoonotic implants (SIS – Small Intestinal Submucosal – transplant of porcine origin). The third group was a control group which was subjected to a similar procedure as the other groups, with the difference that it did not have any implant. Observations were carried out for two periods of implantation – 6 and 12 weeks. As a result of these studies it was found that the wall of the bladder in contact with polypropylene showed no inflammatory reaction. Only in 3 of 12 animals the presence of fibrosis was observed. In the test group treated with porcine SIS implant in one animal a strong inflammatory response was observed, in two animals fibrosis was found. In the control group, as expected, there were no changes in the tissues of the bladder. On the basis of these observations, the authors evaluated the conclusion that both materials – both the polypropylene and the porcine SIS implant appears to be safe in contact with the tissues of the bladder. In addition, the polypropylene implant retained its morphological characteristics in the two periods of observation.
Many doctors evaluated the mechanical properties of TVT polypropylene tapes and tapes of human origin (CFL) after their implantation. These studies were carried out on rats, by selecting two observation periods 6 and 12 weeks, because in patients undergoing surgery with the use of tapes the acute tissue reaction to the presence of foreign materials usually occurs in the first three months. Two parameters of the tapes were tested: average breaking load and maximum load at break. The authors assessed that the TVT tapes retain their morphological and strength characteristics after the assessed implantation periods. However, the tapes of human origin (CFL) definitely lose their strength. Both the evaluated parameters, both after 6 and 12 weeks of observation, for the TVT tapes were almost three times higher than for the tapes of human origin (CFL). The doctors in their summary stated that such a significant decrease in the strength parameters can be the cause of low efficiency of the procedures with the application of the tissues of human origin (CFL).
Characteristics of Dallop® NM tape
Urological tape Dallop® NM meets the essential requirements of Directive 93/42/EEC for products classified as Class IIb medical devices. According to the above-mentioned Directive, Annex 9, Rule 8 „All implantable devices and invasive surgical devices for long-term use are in the Class IIb.“
Dallop® NM urological tapes are made of:
- monofilament polypropylene yarn with a thickness of 0.16 mm (185 dtex) – used to produce the main part of the tape;
- polypropylene yarn with a thickness of 0.3 mm (640 dtex) – used to make the handles allowing to fix the tape on an applicator.
Both materials are made of 100% polypropylene homopolymer and are coated with preparations in an amount of not more than 0.25%. Both yarns have a minimised elongation factor (up to 0.5% in water at 40°C ± 2°C) and the corresponding tensile strength. Drains protecting the areas where the tape and the handles are connected are made of medical PVC granulate and are used to protect the tape and the tape handles against pulling out when the tape is put through anatomical structures.
Parameters of Dallop® NM tapes:
|
No. |
Parameter |
Requirements |
|
| 1. | Breaking strength | min. 16 N | 117 N |
| 2. | Pore size | min. 75 µm | 0.38 mm2 |
| 3 | Width | 1.0 – 1.2 cm | 1.1 cm |
The Dallop® NM tapes have smooth edges and do not require additional protection, because the implant does not cause the risk of tissue damage.
The Dallop® NM tape is packaged in double medical packaging – BOM paper-film reel with a gusset suitable for ethylene oxide (EO) sterilisation. A medical device after packaging undergoes sterilisation with ethylene oxide (EO) in accordance with the requirements of EN ISO 11135-1.
The Dallop® NM tape is available in 2 sizes with a length of 60cm and 45cm, the handles are blue and made of polypropylene yarn, and the covers (drains) are made of heat-shrinkable material.
Application of the tape
The Dallop® NM tape is designed for use in the surgical treatment of female urinary incontinence by means of TVT and TOT methods. These methods are used to treat stress or a mixed form of urinary incontinence. The tape is intended to replace weakened pelvic floor muscles, which are not able to provide an appropriate angle of the urethra, leading to urinary incontinence. Creating a support under the urethra the tape restores it to its natural position.
Applicators
The provide safe implantation of the Dallop® NM tape appropriate applicators were designed: a modified TVT needle, a modified Emmet needle and curved Emmet needles (left and right). Modifications to all the applicators included adapting their ends to the fixing handles of the tapes so that you can attach the tape holder on the applicator to securely introduce the tape.
The raw material used to manufacture the applicators is stainless steel of composition appropriate for the production of medical instruments. The applicators are packed in double polythene film and a cardboard box.
The Dallop® NM tape is sold separately or in a set with applicators for a TVT and / or TOT method.
Clinical studies
Research on the Dallop® NM urological tape – produced by Tricomed S.A. and placed on the market after obtaining the CE mark and the certificate of registration was carried out in Matopat Specialist Hospital in Toruń during 01.09.2010 – 01.09.2011. Three medical obstetrics and gynaecology specialists took part in the study: Janusz Stankiewicz MD, PhD., Michał Szymanski MD, PhD, Piotr Wojtynek MD, PhD. Each of the physicians choosing patients for the clinical trial was both the operator and the person collecting clinical data from the intra- and postoperative period. The aim of this study was to evaluate the efficacy and safety of the Dallop® NM urological tape in the surgical treatment of stress urinary incontinence in women. The study included an risk assessment of complications after the implantation of the tapes and their subsequent impact on the quality of life of the patients.
Materials and methods
20 patients (women) with diagnosed with stress urinary incontinence or a mixed type of this disorder with a predominantly stress component took part in the assessment. Each patient had one Dallop® NM tape implanted; the surgical procedures were performed in the period 13.09.2010 – 08.03.2011. Characteristics of the study group: 4 patients before surgery additionally had urinary urgency. Patients’ age 35 – 74 years, (average age 52 years), BMI between 19 – 41 (average 27). All patients in the preoperative period and during the qualification for the surgery had their medical history collected, and an gynaecological examination with ultrasound performed. In all the patients the test result was positive. Before the surgery urine cultures were performed in order to exclude an urinary tract infection, the urodynamic test confirmed the presence of stress urinary incontinence.
The results took into account the data collected during the operation, after 30 minutes from the surgery, at discharge from the hospital, and within a period of one, three and six months after the surgery. All tapes were implanted with access through the foramen obturatum (TOT), this access is now preferred in most centres dealing with the surgical treatment of stress urinary incontinence as giving fewer complications, shortening the treatment time and eliminating the need for intraoperative cystoscopy compared with the vaginal access (TVT).
Description of the surgical technique: After preparing the operating field a longitudinal incision in the vagina was performed, the vaginal wall was dissected of the urethral, tunnels were created to the sides towards the obturator foramens. Through incisions in the groin folds on both sides an Emmet needle was introduced directing it through the obturator foramens to the previously prepared tunnels. The handles of the Dallop® NM tape connected to the ends of the tape were rove through the hole in the needle and the ends of the tape were led „from the inside out“ by withdrawing the needle. The tape was laid without tension under the urethra, then the vaginal wall was sewed. A vaginal compression tampon was applied for a day, after the surgery the catheter was removed from the bladder, the patients urinated on their own. Eighteen operations were carried out under general anaesthesia, in two cases under regional anaesthesia – the type of anaesthesia was chosen by the anaesthesiologist in consultation with his patient.
Results of the studies
The total time of the operation: the 18 TOT operations took 10 – 30 minutes (average 19 minutes). Two operations connected with additional operating procedures (removal of the uterus, vagina wall carvings) lasted 60 minutes; the average for all the 20 patients: 23 min. Assessment of the convenience of using a tape during a surgery (0-5), (0 – cumbersome and difficult to use, 1 – very complicated application, 2 – complicated application, 3 – high degree of difficulty, 4 – small degree of difficulty, 5 – handy and easy application). In two cases the operators rated the tape at 4, in the other cases – 5 (average 4.9). After 30 minutes of surgery the pain strength according to VAS was in the range of 2 – 4, on average 2.3. The type and duration of used painkillers: all the patients were given Ketonal intravenously at a dose of 1 amp. every 8 hours, 9 patients additionally were given Morphine 1 amp. every 6 hours, 5 were given Tramal intravenously 1 amp. Noticeable discomfort on a scale 0-5 (0 – pain, I want to remove the tape, 1 – huge discomfort, 2 – big discomfort, 3 – moderate discomfort, 4 – slight discomfort; 5 – no discomfort) ranged from 4 – 5, average of 4.4. Postoperative complications such as hematoma, urinary retention, need to remove the tape, the temperature above 37.5°C, there were no signs of infection in any of the patients. Hospitalisation time took 1 – 3 days (average 1.95). At discharge from the hospital, the cough stress test result for all the patients was negative, the patients did not report any episodes of urinary incontinence. The pain strength according to VAS was 0 to 2, on average 0.6. Noticeable discomfort in the scale of 0-5 – three patients reported mild discomfort, others no discomfort (4.85 average). Postoperative complications were not observed in any of the cases. One of the patients at discharge reported occurrence of urinary urgency „de novo“. All patients reported to a control check after a month from the surgery. None of them reported any incidents of stress urinary incontinence.
Two patients with the mixed form of urinary incontinence reported the continuing urinary urgency of a similar intensity as in the preoperative period, the treatment with anticholinergics was continued. Pelvic examination: in all patients the post-operative wound healing process was correct, there was no erosion, no hematoma, no need to remove the tape, etc.. Test cough test was negative – 100% of the respondents. The pain strength according to VAS: one patient assessed as „1“, the others as „0“. Noticeable discomfort (scale 0-5) – one of the patients evaluated at „2“, one at „4“, the others at „5“, the average 4.8. 3 months after the surgery in any patient in the entire study group there was no incontinence observed. The female patient who experienced postoperative urinary urgency, treated conservatively because of the lack of improvement, severity of the symptoms, was directed to urology (cystoscopy) consultation. The cystoscopy revealed diffuse leukoplakia of the bladder, the sites of leukoplakia were dissected and coagulated (this condition was not associated with the implantation of the tape). After the cystoscopy subjective improvement and a reduction in the urinary urgency was observed. The other two patients treated with anticholinergics: in one the urinary urgency was eliminated, in the second one it was significantly decreased compared with the preoperative period. Pelvic examination: in all patients the state was correct. Cough test negative – 100% of the respondents. The pain strength according to VAS: „0“, all the patients. Noticeable discomfort: two patients „4“ – slight discomfort, while the others „5“ – no discomfort, the average of 4.9.
After 6 months all the patients reported for the check-ups. there was no health deterioration, there were no symptoms that may have been associated with the surgery, there was no stress incontinence. None of the patients agreed to the proposed urodynamic study before the follow-up visit considering that the treatment process is complete. Pelvic examination: in all the patients the state was correct, cough test negative. Pain strength according to VAS: the patients estimated at „0“, noticeable discomfort at „5“ – 10%. The time to return to full active life after the operation ranged from 1 – 8 weeks, on average 2.9 weeks. The patients assessed that their condition improved after surgery.
Summary of the studies
In the study group of 20 patients with stress or mixed type of urinary incontinence during the 6 months from the implantation of the Dallop® NM urological tape by means of the TOT method, there were no significant intra – and postoperative complications associated with the implant. The tape was evaluated by three operators involved in the study as a handy, convenient to use and safe. The duration of the implantationof the Dallop® NM tape with access through the foramen obturatum access was short (on average about 20 min.). The pain and discomfort associated with the surgery in the patients was short, low-graded. Most of the patients returned to active life after the operation within 2 – 3 weeks, within six months all patients found their health as better compared with the preoperative period. Efficacy in the treatment of stress urinary incontinence in the study group was defined as 100% in terms of subjective (interviews collected from the patients) and objective (pelvic examination with a cough test) opinions.
Conclusions
- Based on the results of the six-month observation of the operated group of twenty women, the Dallop® NM urological tape can be considered as an effective, convenient for doctors and patients, and safe method for the treatment of stress urinary incontinence in women.
- In the examined group all the patients achieved good results of the surgical treatment and there were no complications associated with the surgical procedures and the implanted tape.
Elżbieta Szwałkiewicz
Štátny konzultant v ošetrovateľstve chronicky chorých a zdravotne postihnutých ľudí
„Jedným z ukazovateľov, ktoré sa používajú na posúdenie kvality dlhodobej starostlivosti o imobilného človeka, je stav kože na miestach vystavených neustálemu tlaku. Zdalo by sa, že sestry vedia o prevencii dekubitov všetko, a preto sa pýtam, čo je príčinou takého vysokého výskytu dekubitov u ľudí, ktorí sú pod neustálym ošetrovateľským dohľadom.“
Rozsah problému ma oprávňuje tvrdiť, že sa u nás vyskytujú bežné a veľmi vážne zlyhania v starostlivosti o chorých a zdravotne postihnutých tak v zariadeniach stacionárnej zdravotnej starostlivosti a sociálnej pomoci, ako aj v domácich podmienkach. Tieto zanedbania sú príčinou obrovského utrpenia a vytvárajú značné náklady na liečbu a starostlivosť.
Existuje mnoho publikácií na tému dekubitov, ktoré sa odvolávajú na početné lekárske výskumy a štatistiky. Opakujú tie isté kľúčové informácie:
- hlavným etiologickým faktorom je tlak na tkanivo nachádzajúce sa nad kostnými výbežkami, čo vedie k rozvoju nekrózy a následne k ulcerácii,
- poškodenie kože sa vyskytuje v dôsledku opakovaného tlaku presahujúceho priemerný tlak v kožných kapilárach (32 mmHg), prispievajúcim faktorom je zhoršenie citlivosti,
- tvorbu dekubitov urýchľuje macerácia kože, ktorá je dôsledkom zvýšenej vlhkosti v dôsledku inkontinencie moču a stolice alebo potenia,
- najčastejšia lokalizácia je okolo krížovej kosti, sedacích hrboľov, trochanterov, členkov a päty,
- každý imobilný pacient je ohrozený tvorbou dekubitov,
- na zníženie tlaku na pokožku by sa mali využívať moderné technológie, ako sú špeciálne navrhnuté matrace, vankúše, textílie a pomôcky na posúvanie, moderné ochranné a terapeutické obväzy a pomôcky na absorpciu moču,
- liečba nemôže byť zameraná na lokálnu liečbu dekubitov.
Základné princípy týkajúce sa prevencie:
- správna výživa – dostatočný príjem bielkovín, kalórií a tekutín zabráni vzniku negatívnej dusíkovej bilancie, slabosti a dehydratácii,
- zníženie alebo odstránenie tlaku na kožu a jej trenia – tento efekt sa dosahuje používaním tlakových matracov a vankúšov, častou zmenou polohy tela, dodržiavaním správnych pravidiel na zdvíhanie a presúvanie pacientov,
- prísne dodržiavanie základných princípov starostlivosti o ľudí s inkontinenciou (aj fekálneho typu), vrátane:
- každodenného umývania a čistenia po každej kontaminácii exkrementmi,
- systematickej kontroly stavu pokožky v oblastiach vystavených vlhkosti,
- používania absorpčných výrobkov primeraných úrovni močenia,
- predchádzania zápalu kože používaním špeciálnych ochranných krytí,
- ochrany pokožky pred vysušením a dráždivými látkami (moč a pot) pomocou vhodných produktov starostlivosti o pokožku.
Moderný prístup k liečbe dekubitov a iných chronických rán uprednostňuje hojenie rán vo vlhkom prostredí s použitím rôznych špeciálnych krytí, ktoré sa aplikujú v závislosti od typu a lokalizácie rany.
Vedecké štúdie a praktické skúsenosti ukázali, že zvýšená vlhkosť v rane stimuluje epidermizáciu, a to zase stimuluje rast spojivového tkaniva pod kožou. Špeciálne krytia v porovnaní s konvenčnými gázovými obväzmi tiež ovplyvňujú rýchlosť hojenia. Zabraňujú poškodeniu mladej epidermy pri každej výmene obväzu a obsahujú látky, ktoré ovplyvňujú liečbu a hojenie rán. Netreba podceňovať ani účinnú ochranu vnútra rany pred vonkajšími faktormi a vykonávanie bežných hygienických postupov bez výmeny obväzu.
Terapeutické postupy (vrátane výberu krytia) a cena závisia od typu rany a štádia hojenia. Niektoré rany sa liečia mnoho mesiacov, niekedy aj viac ako rok. V procese hojenia sa často vyskytujú problémy a najnebezpečnejšie z nich spôsobujú infekcie. Nezabezpečená rana môže byť infikovaná baktériami, vírusmi alebo hubami. Spontánne sa množia a svojimi sekrétmi spôsobujú tkanivám otravu. Infekcia rany sa môže rýchlo rozšíriť až do formy sepsy, ktorá ohrozuje život pacienta. Náklady na liečbu infikovaných chronických rán výrazne stúpajú najmä z dôvodu potreby používania špecializovaných krytí a používania drahých antibiotík.
Ako štátny konzultant s veľkým znepokojením pozorujem, že počet ľudí, ktorí trpia dekubitmi a inými chronickými ranami, neklesá ani napriek dlhoročným vzdelávacím kampaniam. Zodpovednosť za tento stav nenesú len sestry, ale aj osoby zodpovedné za vytváranie podmienok pre starostlivosť o chorých a odkázaných ľudí a Národný fond zdravia ako platiteľ financujúci náklady na liečbu. Je ťažko pochopiteľné, že Národný fond zdravia nepožaduje, aby centrá starostlivosti podávali správy o pacientoch s preležaninami a o priebehu liečby. Izolovanie postupov pri liečbe preležanín a ponechanie nákladov na liečbu v zariadení, v ktorom sa vyskytujú, by výrazne ovplyvnili a aktivizovali vytváranie vhodných podmienok na prevenciu dekubitov. Mala by sa, samozrejme, brať do úvahy skutočnosť, že niektoré chronické rany nie sú výsledkom nedbanlivosti, ale fyzického stavu pacienta; to sa najčastejšie týka koncovej fázy dlhodobého biologicky devastujúceho nádorového ochorenia.
V rámci vlastnej odbornej praxe som mohla sledovať celkom pozoruhodnú účinnosť moderných špecializovaných krytí pri liečbe dekubitov. Sestry by mali, samozrejme, poznať všetky známe spôsoby liečby chronických rán, nielen dekubitov, ale aj vredov, zhubných vredov, diabetických vredov na nohách a popálenín. Základom je uvedomiť si, že je neprípustné nedodržiavať základné zásady prevencie a vystavovať pacienta vzniku dekubitov či iných chronických rán. Zdravotné aj finančné dôsledky šetrenia absorpčných výrobkov a ochranných krytí sú veľmi vážne nielen pre pacienta, ale aj pre sestry a oddelenie, na ktorom pracujú.
Caroline Burger
Nemocnica Leiderdorp, Holandsko
Úspora času, kontrola nákladov a pozornosť venovaná kvalite starostlivosti – to sú kľúčové prvky pre manažérov hodnotiacich procesy v nemocniciach. Jedným z týchto procesov je riadenie široko chápaných obväzových materiálov. Riešením, ktoré sa používa v nemocnici Leidedrop v Holandsku, sú takzvané „na mieru vyrábané“ sterilné výkonové súpravy. Nemocnica tento systém využíva už mnoho rokov.
Jedným z prvkov na zlepšenie efektivity práce na operačnom sále je používanie „na mieru vyrobených“ sterilných výkonových súprav, ktoré zahŕňajú všetky jednorazové materiály potrebné na vykonanie operácie, najmä: OP plachty, plášte, absorpčné výrobky a skalpel. . Stáva sa, že niektoré špeciálne výkony si vyžadujú aj doplnenie rôzneho príslušenstva.

Používanie výkonových súprav má mnoho výhod.
- Používanie výkonových súprav môže prispieť k štandardizácii akčného režimu počas operácie. Multidisciplinárny tím (lekári, oddelenie nákupu, oddelenie logistiky a produktový špecialista výrobcu) určuje optimálne zloženie súpravy. Keď sa operačný výkon štandardizuje, je jednoduchšie koordinovať plánovanie surovín podľa akčného plánu na operačnej sále. Nemocnica tak môže efektívne riadiť zásoby, sledovať spotrebu (ktorá musí byť kompatibilná s množstvom uskutočnených výkonov) a tým znižovať náklady.
- Používanie výkonových súprav môže chirurgickému tímu zjednodušiť prácu. Je to dôležité z bezpečnostných dôvodov, najmä v núdzových situáciách, keď záleží na každej minúte a keď úspora času môže rozhodnúť o živote pacienta. Je to dôležité aj z ekonomických dôvodov: možnosť vykonávať zákroky v kratšom čase znamená efektívnejšie využitie operačnej sály.
- Manažment jednotlivých sterilných komponentov potrebných na vykonanie chirurgického zákroku si vyžaduje veľké množstvo práce. Treba vziať do úvahy nielen čas a námahu spojenú s ich zostavením a prípravou na operáciu, ale predovšetkým prácu spojenú s udržiavaním zásob, ktoré sú bezpečné pre fungovanie nemocnice. Logistika spojená s manažmentom jednotlivých sterilných komponentov je oveľa komplikovanejšia ako proces logistiky súvisiaci s manažmentom hotových sterilných výkonových súprav. Zjednodušenie tohto procesu zvyšuje epidemiologickú bezpečnosť a súčasne znižuje náklady.
- Dôležitým aspektom pri zvažovaní vhodnosti zavedenia sterilných výkonových súprav je ich cena. Dodávateľ týchto hotových súprav je vďaka rozsahu dodávky schopný znížiť nákupnú cenu komponentov. V dôsledku toho musí byť cena, za ktorú nemocnica nakupuje komponenty od jedného zdroja, nižšia ako celková cena nakupovaných komponentov od viacerých dodávateľov.
- Zavedením používania výkonových súprav možno znížiť náklady spojené s likvidáciou obalov jednotlivých komponentov.
Nakoniec možno konštatovať, že výkonové súpravy zjednodušujú všetky fázy logistiky spojené so zásobovaním operačnej sály v rámci široko chápaného obväzového materiálu, umožňujú sledovať jeho spotrebu a následne vedú k zníženiu nákladov.
Sestra asistujúca pri operáciách v nemocnici v Leidedrope:
„Neviem si predstaviť prácu bez výkonových súprav. Predtým bola príprava na operáciu časovo veľmi náročná. Museli sme skompletizovať všetky sterilné produkty, skontrolovať ich a jeden po druhom otvárať. Výkonové súpravy, ktoré teraz používame, sú „šité na mieru“ našich potrieb. Čas, ktorý ušetríme, môžeme venovať pacientovi alebo vykonávaniu ďalších operácií. Dôležitou výhodou je stabilná kvalita jednorazových materiálov. Používame jednorazové plachty, čím sa eliminuje problém s prašnosťou v prevádzkovom prostredí. V súčasnosti používame šesť rôznych výkonových súprav, napr.: na chirurgické výkony, na operácie hlavy, krku a končatín. Používanie týchto špecializovaných súprav má pre mňa a mojich kolegov samé výhody.“
Manažér operačných sál, ktorý zavádza systém výkonových súprav v nemocnici v Leiderdrope:
„Ako manažér vždy hľadám spôsoby, ako znížiť náklady a zvýšiť produktivitu. Analyzovali sme náklady na aplikáciu výkonových súprav a dospeli sme k záveru, že čas strávený na operačnej sále sa priamo premieta do finančných výhod. Okrem toho ušetríme, keďže stanovená cena je nižšia a máme menej zásob. Nekonali sme unáhlene, pred kúpou sme zhromaždili skupinu odborníkov, aby vyvinuli súbor širokého spektra využití. Tento tím spolu s dodávateľom zostavil niekoľko výkonových súprav. Boli testované a následne podľa našich požiadaviek prispôsobené našim potrebám. Štandardizácia práce všetkých odborníkov bola nevyhnutná na zabezpečenie efektívneho využitia a širokého uplatnenia súprav. Za toto spoločné úsilie a nasadenie boli maximálne odmenení. Produktivita na operačnej sále sa zvýšila a súpravy sú používané k našej plnej spokojnosti.“
Bożena Krymska
Špecialistka na epidemiologické a kardiologické ošetrovateľstvo – Sliezske centrum pre srdcové choroby v Zabrze
Kvalita zdravotníckych služieb znamená splnenie alebo prekročenie očakávaní pacienta, súlad s normami a mierou naplnenia kritérií. Kvalitná zdravotná starostlivosť je podľa H. Lenartowicza taká, ktorá zodpovedá určitým kritériám, vyjadrujúcim súlad so súčasnými odbornými znalosťami, a ktorá za daných okolností umožňuje pacientom dosahovať želané zdravotné výsledky. Kvalita poskytovaných zdravotníckych služieb je veľmi dôležitá, pretože ide o neoceniteľnú hodnotu života a zdravia ľudí, ktorí ju využívajú.
Hoci kvalita v skutočnosti predstavuje spokojnosť s dobre vykonanými zdravotníckymi službami, pre každú stranu – vykonávateľa aj príjemcu služby – to znamená niečo iné.
- Kvalita zdravotníckych služieb z pohľadu pacienta závisí od efektívneho zotavenia alebo zlepšenia zdravotného stavu po odchode z nemocnice.
- Zamestnanec zdravotníckeho zariadenia pod kvalitou rozumie kompatibilitu tejto služby s aktuálnymi odbornými znalosťami a dosiahnutie zlepšenia zdravotného stavu bez nežiaducich udalostí.
- Pre manažment zariadenia kvalita znamená poskytovanie služieb na dostatočne vysokej úrovni s proporcionálne nižšími nákladmi.
Každý lekársky zákrok vykonaný u pacienta pozostáva z niekoľkých krokov:
- príprava súpravy
- vykonávanie lekárskych úkonov,
- likvidácia súpravy, odpadové hospodárstvo,
- zdokumentovanie zákroku,
- príprava zariadení a opakovane použiteľných nástrojov na opätovné použitie.
Každý z týchto krokov si vyžaduje úsilie, zdroje a čas. Vykonávanie zákroku za rôznych podmienok, najmä pri náhlych stavoch a na urgentných príjmoch, je vystavené vysokému riziku chyby, ktorá nepochybne môže ovplyvniť kvalitu zákroku, a teda aj kvalitu celkovej zdravotnej služby.
Všetky vyššie uvedené kroky je možné vylepšiť súpravami pripravenými na použitie, ktoré sú prispôsobené na rôzne výkony a lekárske ošetrenia. Príprava „tradičnej“ súpravy zahŕňa kompletizáciu primeraného množstva vybavenia, nástrojov, liekov a obväzového materiálu potrebného na vykonanie zákroku. Súprava pripravená na použitie však šetrí čas prípravy, najmä ak sa konkrétny postup vykonáva naliehavo. Sestra tak nemusí premýšľať, koľko vecí má pripraviť a čo presne je potrebné. Súprava zaručuje úplnosť materiálov potrebných na vykonanie zákroku z hľadiska ich kvality a množstva.
Obsah výslednej zostavy núti vykonať zákrok jedným správnym spôsobom bez vynechania určitých činností. Príkladom môže byť optimálny počet šiestich gázových tampónov v súprave na katetrizáciu močového mechúra, čo si vyžaduje venovať dostatok času dezinfekcii okolia ústia močovej rúry, ak sú použité všetky tampóny. Vonkajší obal vo forme pevného blistra, často s niekoľkými komorami, môže slúžiť ako nádoba na kvapaliny alebo odpadový materiál, čím sa eliminuje potreba ďalších nádob.
Súpravy pripravené na použitie umožňujú vykonať zákrok pri otvorení iba jedného sterilného balenia, čo výrazne znižuje množstvo odpadu, napr. množstvo vonkajších balení sterilných tampónov, nástrojov, rukavíc, striekačiek, atď. Súpravy sú optimálne zostavené pre daný výkon, čo znamená, že každý takýto zákrok sa vykonáva s použitím rovnakého množstva vybavenia a obväzového materiálu. Keď si súpravu zostavujeme sami, v praxi sa často stretávame s tendenciou otvárať viac obalov ako je potrebné, napr. obväzového materiálu (tampóny, vatové tampóny), len pre prípad, aby sa neminul.
Zákrok vykonávaný pomocou súpravy pripravenej na použitie sa rýchlo stáva štandardizovaným, umožňuje jednoducho sledovať spotrebu materiálov a tým aj spočítať náklady.
Čistenie po zákroku je tiež veľmi jednoduché. Všetko, čo sa použilo, je jeden medicínsky odpad. Vzhľadom na to, že všetko v súprave je na jedno použitie, všetok materiál smeruje do odpadu bez potreby triedenia.
Dokumentácia vykonaného zákroku je veľmi jednoduchá a presná vďaka priloženým samolepiacim štítkom.
Použitie jednorazových nástrojov v súprave prináša úspory vyplývajúce z eliminácie ďalšej opakovanej sterilizácie. Proces sterilizácie znamená dodatočné náklady: voda, elektrina, dezinfekčné prostriedky, sterilizačné obaly, sterilizačné testy a ľudské úsilie.
Jednou z veľkých výhod zostáv je eliminácia nežiaducich udalostí, ako je prevencia infekcií. Ak sa vrátime ku kvalite zdravotníckych služieb, na zabezpečenie vysokej kvality je veľmi dôležitá implementácia programu prevencie nemocničných infekcií a systémové úsilie o predchádzanie chybám v medicínskych postupoch. Znižovanie počtu infekcií je objektívnym ukazovateľom kvality zdravotníckych služieb a každá infekcia, ktorá sa vyskytla a ktorej sa dalo predísť, je zlyhaním inštitúcie poskytujúcej zdravotnícke služby. Súpravy pripravené na použitie a „šité na mieru“ konkrétnemu zákroku sú dokonalým nástrojom na to, ako takýmto chybám predchádzať. Súpravy zaručujú sterilitu zariadení a materiálov použitých na vykonanie zákroku. Preto výrobca preberá zodpovednosť za ich sterilitu, a tým aj za kvalitu zdravotníckej pomôcky.
Aplikácia súprav v praxi nepochybne skvalitňuje prácu, prináša spokojnosť zdravotníckemu personálu, znižuje náklady a vedie k spokojnosti pacientov. Navyše lepšia kvalita zdravotnej starostlivosti vedie k zvýšeniu konkurencieschopnosti zdravotníckeho zariadenia na trhu.
Literatúra
- Ciuruś M., Hygienické postupy v zdravotníckych zariadeniach, Inštitút ochrany zdravia, Varšava 2009.
- Dykowska G., Opolski J., Kvalita služieb zdravotnej starostlivosti, samovzdelávací balík, Varšava 2001.
- Heczko PB Wójkowska-Mach J. (red.), Nemocničné infekcie. Príručka pre tímy na kontrolu infekcií, PZWL, Varšava
- Holub, J., Konkurenčná stratégia kvality na trhu zdravotníckych služieb, [in:] Nogalski B., Rybicki J. (red.), Moderný manažment zdravotníckeho zariadenia, Dom Organizatora, Toruň 2002.
- Lenartowicz H., Riadenie kvality v ošetrovateľstve, CEM, Varšava 1998.
- Maciag A. Kruszewski, K., Topczewska-Tylińska K., Michalak J., Úloha procesov, štandardov a postupov pri formovaní kvality zdravotníckych služieb, Alfa-medica Press, Bielsko-Biala, 2007.
- Piątek, A. Zvyšovanie kvality ošetrovateľskej starostlivosti [in] Ksykiewicz-Dorota A. (red.), Základy organizácie ošetrovateľskej starostlivosti, vydal Czelej, Lublin 2004.
Elżbieta Szwałkiewicz
Štátny konzultant v ošetrovateľstve chronicky chorých a zdravotne postihnutých ľudí
„Ani najmodernejšie krytie prispôsobené k danému typu rany neuľahčí proces hojenia rán, ak nebudú splnené dodatočné podmienky na ďalšiu regeneráciu tela.“
Tie sú nasledujúce:
- správna telesná hygiena,
- ochrana pokožky pred dráždivými účinkami moču,
- vhodná posteľ, matrac, posteľná bielizeň a spodná bielizeň,
- odstránenie tlaku na časť tela postihnutú preležaninami,
- bezpečný pohyb a polohovanie tela,
- primeraná výživa a hydratácia.
Moderné technické riešenia a technológie umožňujú bezpečný výkon hygienických činností aj u pacientov s veľmi citlivou pokožkou a úplne imobilných, bez rizika a námahy spojenej s ich pohybom. Na trhu je k dispozícii široká škála zariadení na starostlivosť o pokožku, ktoré uľahčujú hygienu. Pri suchej pokožke (často umývanej mydlom), oslabenej, macerovanej, neustále vystavenej pôsobeniu dráždivých látok, je potrebné denne kontrolovať jej stav a hľadať príznaky alergickej reakcie. Vhodné prípravky na čistenie a starostlivosť o pokožku chorých sú tie, ktoré možno aplikovať na citlivú a podráždenú pokožku a majú hydratačné, premasťujúce a elastizujúce vlastnosti. Mali by zmierniť príznaky zápalu, mastnoty a chrániť pokožku pred dráždidlami, ako je moč. Na podráždenú a svrbiacu pokožku by sa nemalo používať mydlo, ale len jemné čistiace prípravky (vodičky, peny). Je vhodné používať čo najmenej alergizujúcu kozmetiku. Použité čistiace a ošetrujúce prípravky by mali byť vyrábané v súpravách tou istou spoločnosťou, čím sa zabráni tomu, aby sa použité produkty rôznych chemických zložiek dostali do interakcií škodlivých pre organizmus. Stačí umyť miesto rany a pri hygienických úkonoch vždy skontrolovať stav krytia na ranu a ochranu rany pred znečistením a navlhnutím.
Zápach moču, ktorý je nepríjemný pre pacienta a jeho okolie, možno eliminovať vhodným výberom savých materiálov a ich primerane častou výmenou – asi štyrikrát denne. Pri ich výmene nezabudnite očistiť brucho, genitálie, slabiny a sedaciu časť.
Pacient, ktorý nedokáže zmeniť polohu z ľahu do sedu, sa môže umývať tradične na lôžku alebo sa kúpať v špeciálnej mobilnej vani. Vaňa sa vezme do izby pacienta, odstráni sa jedna bočná stena a umiestni sa pozdĺž lôžka. Potom pomocou plachty alebo špeciálnej posuvnej podložky presuňte pacienta (predtým vyzlečeného a prikrytého) do vane. Ak je pacient napojený na kvapkadlo, monitor, respirátor atď., kúpeľ sa vykonáva v miestnosti vedľa postele. To je možné, keď je k drezovej batérii (umiestnenej v miestnosti) pripevnená sprchová hadica vhodnej dĺžky so sprchovou hlavicou. Podobne aj vypúšťacia hadica musí mať primeranú dĺžku, aby siahala k špeciálnemu výpustu inštalovanému pod umývadlom. Ak je pacient schopný opustiť miestnosť, prenesie sa vo vani do kúpeľne so sprchovým kútom. Odtoková hadica sa zavedie do podlahového odtoku. Kúpanie v polohe na chrbte je možné vykonávať aj vo vani s nastaviteľnou výškou. Človek, ktorý sa nemôže hýbať, sa premiestni (vyzlečený a zakrytý) posunutím na špeciálny zdvihák – niečo ako vozík. Po presune pacienta do kúpeľne sa zdvihák umiestni na vaňu, ktorá sa zdvihne (elektrický mechanizmus ovládaný pomocou diaľkového ovládača) do výšky vhodnej pre ošetrovateľa, aby sa nemusel zohýbať. Potom sa výťah s pacientom spustí na dno vane. Väčšina z uvedených vaní má zabudovaný aj hydromasážny prístroj. Zdvihák dokáže zdvihnúť opierku hlavy tak, aby sa pacient mohol umývať v sede alebo v ľahu. V súprave s vaňou sú k dispozícii aj stoličkové výťahy, ktoré pomáhajú ľuďom s paraplégiou alebo postihnutím vojsť do vane a opustiť ju. Títo ľudia sa môžu umyť aj v sprche pomocou výťahu alebo hygienickej stoličky. Všetky inštitúcie, v ktorých sú pacienti s poruchami pohybového aparátu, by mali mať integrované systémy osobnej hygieny, t. j. mobilné vybavenie integrované s čistiacim zariadením.
Ľudia neschopní chôdze, napr. s paraplégiou, môžu používať toaletu sami, ale musia mať vytvorené podmienky umožňujúce presun z invalidného vozíka na toaletu. Výška toalety a invalidného vozíka by mala byť podobná. Bočné steny kresla a bezpečnostné držadlá na toalete by mali byť sklopné. V dosahu osoby používajúcej toaletu by mala byť sprchová hlavica na umývanie a toaletný papier na osušenie pokožky. Možnosť umyť sa tečúcou vodou je veľmi dôležitá, pretože je veľmi ťažké vyčistiť oblasť genitálií a konečníka toaletným papierom. U starších ľudí je pokožka vráskavá a preto nie je možné jej dôkladné očistenie od zvyškov stolice suchým toaletným papierom a opakované trenie citlivej a suchej pokožky často vedie k jej poškodeniu. Na toalete by mal byť dostatočný priestor pre invalidnú osobu, aby mohla viesť invalidný vozík, zastať pozdĺž toalety a po zdvihnutí bočnej časti vozíka a držadla toalety sa presunúť na toaletu. Všetci ľudia, a to bez ohľadu na ich zdravie a kondíciu, by mali mať možnosť používať toaletu. Treba mať na pamäti, že pri zdvíhaní a presúvaní pacienta je potrebné vyhnúť sa silnému bodovému tlaku na telo a na otáčanie tela použiť metódu posúvania. Potreba čistiť a chrániť pokožku je obzvlášť dôležitá pre ľudí so zdravotným postihnutím, ktorí čelia problému močovej inkontinencie.
Majte na pamäti, že moč v kontakte s pokožkou je vonkajším dráždidlom, ktoré spôsobuje zápal. Zapálená koža je červená, podráždená a bolestivá. Často sa objavuje aj opuch, svrbenie a šupinatenie kože. Pacienti, ktorí sa snažia potlačiť nepríjemné svrbenie, sa škrabú a v konečnom dôsledku porušujú celistvosť kože, čo vedie k tvorbe rán. Tieto škrabance sú miestom bakteriálnej infekcie a vzniku komplexných infikovaných preležanín.
Požadovaný efekt je možné dosiahnuť použitím hygienických jednorazových savých materiálov, súprav na zber moču, špecializovanej osobnej hygieny a kozmetických a ochranných prípravkov. Ich ponuka na trhu je veľmi bohatá.
Plienky, anatomicky tvarované plienky alebo močovú vložku by ste mali vyberať podľa ich absorpčnej schopnosti, obsahu látky viažucej moč, typu ochrany proti pretečeniu z plienky, schopnosti redukovať nepríjemné pachy a možnosti čo najviac sa prispôsobiť telu. Je tiež dôležité, aby bolo absorpčné teleso pokryté špeciálnou netkanou textíliou, ktorá zároveň oddeľuje absorbovaný moč od pokožky.
Močová inkontinencia vedie k neustálemu zvlhčovaniu a macerácii pokožky, čo podporuje jej zápal a poškodzovanie s následkom tvorby preležanín. Preto je potrebné systematicky kontrolovať stav pokožky na miestach vystavených vlhkosti a stav krytia a maximálne skrátiť čas kontaktu pokožky s močom.
Preto by sa mal výber absorpčného výrobku riadiť stupňom močovej inkontinencie, úrovňou vedomia pacienta, časťou dňa a úrovňou aktivity. Ľudia s dekubitmi alebo veľmi citlivou suchou pokožkou so sklonom k podráždeniu by mali používať takzvané priedušné plienky. Od ostatných plienok sa líšia tým, že namiesto ochrannej fólie majú špeciálnu vzduchopriepustnú ochrannú vrstvu.
Pri ošetrovaní osoby pripútanej na lôžko s inkontinenciou moču (UI) je potrebné používať hygienické podložky na udržanie čistoty bielizne alebo na ochranu vozíka. Nepoužívajte gumené podložky, ale podložky vyrobené z celulózy s jednou stranou potiahnutou špeciálnym filmom, ktorý chráni vozík alebo posteľ pred vlhkosťou. V tomto prípade by sa mali používať aj priedušné absorpčné výrobky. Ľudia s preležaninami by sa mali vyhýbať prehrievaniu v teplom oblečení a nevzdušných či prekúrených miestnostiach a predovšetkým by sa mali vyhýbať dlhodobému tlaku na poškodenú kožu a treniu pokožky o povrch. Tento efekt je možné dosiahnuť použitím špeciálneho posuvného zariadenia a zariadenia na posuvné premiestňovanie, odľahčovacích matracov a vankúšov, častou zmenou polohy tela, uplatňovaním správnych pravidiel pre zdvíhanie a presúvanie pacienta.
Výrazné zníženie alebo odstránenie tlaku na pokožku je možné dosiahnuť vybavením postele matracom proti preležaninám:
- Antidekubitný matrac so striedavým tlakom (tzv. dynamický), kde motor pumpuje vzduch do jednotlivých komôr matraca, pričom napĺňa len niektoré z nich, čo umožňuje dočasne odľahčiť inú časť tela. Používanie matraca nezbavuje povinnosti primerane často meniť polohu tela.
- Antidekubitný matrac s konštantným tlakom, pumpovaný pomocou ručnej pumpy, umožňujúcej dosiahnuť primeraný tlak a znížiť tlak na povrch tela. Je tiež dôležité, aby bol vyrobený z materiálu s unikátnym antibakteriálnym zložením inhibujúcim rast baktérií a inhibítorom zápachu. Používanie tohto matraca pôsobí preventívne a urýchľuje hojenie existujúcich rán. Tento matrac je obzvlášť užitočný pre pacientov, ktorí nemajú radi zvuk motora pumpy v dynamickom matraci.
Čas hojenia preležaniny alebo inej chronickej rany závisí od celkového zdravotného stavu a správnej výživy s dostatočným prísunom bielkovín, kalórií a tekutín.
>
Príčiny
Príčiny vredov na nohách sú rôznorodé, vnútorne zložité a takmer výlučne endogénno-vnútorného pôvodu.
Bezpochyby je však najčastejšou príčinou vredov na nohách venózna hypertenzia a arteriálna insuficiencia.
Ďalšie možné príčiny vredov na nohách:
- hypertenzia: nekrotizujúca vaskulárna dermatitída – nekrotická angiodermatitída (Martorellov syndróm)
- infekcie: osteomyelitída, tuberkulóza, pyoderma gangrenosum, lepra, uštipnutie hmyzom
- vaskulitída: nodózna polyarteritída, reumatoidná artritída
- hematologické poruchy: hemolytická anémia, fibrinolytické poruchy
- neurologické poruchy: poliomyelitída, periférna neuropatia (diabetes)
- rakovina: zmiešaný bazálny skvamózny karcinóm (Marjolinov vred), melanóm, Kaposiho sarkóm, lymfóm
Výskyt
- 75 % všetkých vaskulárnych vredov je výsledkom venóznej hypertenzie – varikózne vredy
- 15 % vzniká v dôsledku aterosklerózy – zmiešané vredy
- 10 % tvoria arteriálne vredy
Varikózne vredy sú spôsobené závažnou poruchou činnosti žíl nôh. Pri pokročilej žilovej nedostatočnosti dolných končatín je narušená žilová cirkulácia na dolných končatinách a poškodzujú sa žilové chlopne – čo spôsobuje prekrvenie a zvýšený tlak v žilách. Chlopne riadia prietok krvi tak, aby prúdila iba smerom k srdcu, aby sa nevracala späť. V prípade poškodenia alebo poruchy chlopní krv prúdi späť do dolnej končatiny. Zvyšuje sa krvný tlak v žilovom systéme, čo, ak sa nelieči, spôsobuje ďalšie poškodenie chlopní a povrchových žíl. Steny žíl strácajú pružnosť a elasticitu, hrubnú. Na účely liečby a prevencie recidívy vredov je veľmi dôležité identifikovať miesta venóznej insuficiencie.
Riziková skupina
- obezita
- práca v sede alebo v stoji, čo vedie k stagnácii krvi v nohe
- dedičné faktory – prítomnosť kŕčových žíl u rodičov
- vek, najviac ohrození sú ľudia nad 60 rokov
- pohlavie, štatisticky sú kŕčové žily častejšie u žien ako u mužov
- počet tehotenstiev (čím viac pôrodov, tým väčšie riziko kŕčových žíl)
- zápcha
- ploché nohy
- perorálna antikoncepcia
- vysoký vzrast
Symptómy
Počiatočná fáza žilovej nedostatočnosti: pocit ťažkých nôh, najmä večer, vznik takzvaných metličkových a retikulárnych žiliek. Ďalším štádiom vývoja ochorenia sú: vznikajúce opuchy okolo členkov, následne aj opuch celého predkolenia. Spočiatku opuch zmizne po nočnom odpočinku a potom sa stáva konštantným. Po určitom čase sa môžu objaviť kŕčové žily, t. j. trvalé rozšírenie povrchových žíl.
Pri pokročilej venóznej insuficiencii dolných končatín sa objavujú trofické kožné zmeny, sfarbenie, škvrny a stvrdnutie. Potom sa objavuje svrbenie, hrčky, praskliny, poškodzuje sa koža pokrývajúca kŕčové žily, čo nevyhnutne vedie k vzniku ťažko sa hojacich rán známych ako vredy na nohách.
Miesto výskytu
- Typické varikózne vredy sa nachádzajú nad vnútorným členkom
- Ischemické vredy (arteriálne) sa často nachádzajú na spodnej strane prstov na nohách, na päte alebo na prednej časti povrchu holene.
- Reumatické vredy zvyčajne postihujú bočnú a zadnú časť povrchu zvyšku predkolenia a oblasť členkov.
Kde hľadať pomoc a radu
Samozrejme, v prvom rade choďte k svojmu praktickému lekárovi, ktorý by vás mal poslať ku špecializovanému chirurgovi. V súčasnosti je najlepšou metódou diagnostiky venóznej insuficiencie vykonanie farebného Dopplerovho ultrazvukového testu.
Liečba
V prípade vredov spôsobených pokročilou chronickou venóznou insuficienciou, opuchom nôh, neliečenými kŕčovými žilami je štandardom vykonávať viacsmerný model liečby zahŕňajúci:
- lokálne ošetrenie rany – ošetrenie pomocou krytí,
- kompresívna terapia – liečba špeciálnymi obväzmi alebo pančuchami,
- medikamentózna terapia – liečba farmakami– liekmi,
- a v konečnom dôsledku odstránenie žilového refluxu – chirurgická liečba.
Lokálna liečba spočíva v urýchlení čistenia vredu od nekrotického tkaniva a stimulácii procesu hojenia. Účelom konzervatívnej liečby je zvrátiť následky venóznej hypertenzie, zlepšiť žilový návrat a tým znížiť opuch. Základom konzervatívnej liečby je kompresívna terapia. Zvyšuje lokálny hydrostatický tlak a znižuje tlak v povrchových žilách, čím znižuje transudáciu tekutiny z krvi. Postupná kompresia urýchľuje prietok krvi v žilách hlbokého systému. Mimoriadne dôležitým prvkom konzervatívnej liečby je farmakoterapia.
Liečba vredov na nohách je náročná a dlhodobá, preto, aby bola čo najmenej nákladná a aby bola efektívna, musí byť založená na skutočnej a systematickej spolupráci so zdravotníckym pracovníkom.
Prevencia
Faktory, ktoré jedinec dokáže kontrolovať sú HMOTNOSŤ A ŽIVOTNÝ ŠTÝL.
HMOTNOSŤ:
- strata nadmernej hmotnosti
ŽIVOTNÝ ŠTÝL :
- zvýšenie fyzickej aktivity najmä chôdza, bicyklovanie, plávanie. Toto aktivuje takzvanú „lýtkovú pumpu“. Svalové kontrakcie stimulujú žilový obeh, tlačia krv do srdca – krv sa v žilách nezastavuje.
- starostlivosť o seba na pracovisku, najmä pri sede – opierky nôh, vyhnite sa dlhému zotrvaniu v jednej polohe bez pohybu alebo státia. Zahŕňa cvičenia umožňujúce lýtkovým svalom pracovať – napríklad pochodovať na mieste vo vzpriamenej polohe, ohýbať sa v sede smerom ku chodidlám.
Hneď ako sa vyskytnú poruchy mikrocirkulácie, môžu sa korigovať použitím kompresných produktov:
- podkolienky
- pančuchy
- antivarikózne pančuchové nohavice
a zahŕňajú lekárske ošetrenie – vždy mu predchádza konzultácia s lekárom alebo lekárnikom.
Práca v operačných sálach so sebou prináša vysoké riziko vzniku infekcie, ku ktorému môže dôjsť rôznymi spôsobmi. Jedným z nich môže byť kontaminácia nástrojov, vybavenia a povrchu bežne používanom pri vykonávaní zákrokov. Riziko predstavuje obzvlášť vybavenie, ktoré sa dostáva do sterilného prostredia tela. Aby nedochádzalo k šíreniu infekcie, je potrebné zaistiť, aby boli používané nástroje sterilné. Táto požiadavka sa týka všetkých nástrojov používaných pri zákrokoch spojených s narušením tkaniva alebo vyžadujúcich kontakt so sliznicou či poškodenou kožou, akými sú napríklad preväzy alebo odstránenie stehov či zašívanie rany. V situácii, kedy sa pri zákrokoch používajú nástroje na opakované použitie, je nutný proces sterilizácie za účelom ich prípravy k opätovnému použitiu.
Ďalším problémom môže byť bezpečné skladovanie infikovaných odpadov vznikajúcich pri zákrokoch. Z epidemiologických dôvodov sme nútení uchovávať ich v nádobách v súlade s pravidlami upravujúcimi nakladanie s takýmto materiálom. Zvláštnu pozornosť si vyžadujú ostré nástroje.
Veľkým uľahčením práce pri jednoduchých zákrokoch sú hotové balíčky pripravené k vykonaniu konkrétneho zdravotníckeho úkonu. Obsah súprav umožňuje vykonanie zákroku s dodržaním všetkých bezpečnostných pravidiel týkajúcich sa samotného zákroku, ale aj bezpečného ukladania kontaminovaného materiálu vznikajúceho pri zákroku.
Výhodami súprav je bezpečnosť všetkého potrebného materiálu a jeho pripravenosť k okamžitému použitiu.
Na obrázkoch je zobrazený príklad zákroku – odstránenie stehov – vykonávaný s použitím zákrokovej súpravy.
Kovové jednorazové nástroje patria do nebezpečného odpadu s ostrými hrotmi a hranami, ktorý sa ukladá do pevných nádob odolných voči vlhkosti a pôsobeniu chemických prostriedkov s možnosťou jednorazového uzatvorenia.
SÚČASTI SÚPRAVY
PRIEBEH ZÁKROKU